Professional Documents
Culture Documents
GangguanKeseimbangan
Uploaded by
Ferdy MorezaOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
GangguanKeseimbangan
Uploaded by
Ferdy MorezaCopyright:
Available Formats
BAB I PENDAHULUAN
1.1. Latar Belakang Gangguan keseimbangan merupakan salah satu gangguan yang sering kita jumpai dan dapat mengenai segala usia. Seringkali pasien datang berobat walaupun tingkat gangguan keseimbangan masih dalam taraf yang ringan. Hal ini disebabkan oleh terganggunya aktivitas sehari-hari dan rasa ketidaknyamanan yang ditimbulkannya.(1) Sistem keseimbangan manusia bergantung kepada telinga dalam, mata, dan otot dan sendi untuk menyampaikan informasi yang dapat dipercaya tentang pergerakan dan orientasi tubuh di dalam ruang. Alat keseimbangan terdapat di telinga dalam, terlindung oleh tulang yang paling keras yang dimiliki oleh tubuh.(2) Gangguan keseimbangan perifer adalah gangguan keseimbangan yang terjadi di dalam telinga dalam. Jika telinga dalam atau elemen sistem keseimbangan lainnya rusak, dapat menyebabkan vertigo, pusing, ketidakseimbangan dan gejala lainnya. Banyak gangguan yang terdapat pada telinga dalam yang bermanifestasi terhadap gangguan keseimbangan tubuh.(2) Berdasarkan hal di atas, maka penulis merasa perlu untuk membahas lebih lanjut mengenai gangguan keseimbangan perifer 1.2. Tujuan Tujuan penulisan referat ini adalah untuk mempelajari dan mengetahui definisi, etiologi, epidemiologi, patofisiologi, manifestasi klinis, diagnosis, diagnosis banding, penatalaksanaan, komplikasi, dan prognosis dari penyakit-penyakit gangguan sistem keseimbangan perifer.
1.3 Manfaat Referat ini diharapkan dapat dijadikan sebagai sumber informasi tentang penyakitpenyakit gangguan keseimbangan perifer.
BAB II TINJAUAN PUSTAKA
2.1. Anatomi dan fisiologi Sistem vestibular
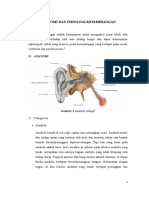
. Gambar 1 Anatomi labirin Sistem vestibular, yang merupakan sistem keseimbangan, terdiri dari 5 organ yang berbeda: 3 saluran setengah lingkaran yang sensitif terhadap percepatan sudut (rotasi kepala) dan 2 organ otolith yang sensitif terhadap linear (atau garis lurus) percepatan. 3 Saluran berbentuk semisirkularis diatur sebagai 3 set sensor saling ortogonal, yaitu setiap kanal pada sudut kanan ke 2 lain. Hal ini mirip dengan cara 3 sisi kotak bertemu di setiap sudut dan berada di sudut kanan satu sama lain. Setiap kanal sangat sensitif terhadap rotasi yang terletak pada bidang kanal. Hasil dari pengaturan ini
adalah bahwa 3 kanal ini dapat menentukan arah dan amplitudo dari setiap rotasi kepala. Kanal-kanal diatur dalam pasangan fungsional dimana kedua anggota terletak pada planar yang sam a. Setiap rotasi pada planar ini yang merangsang gerakan pasangannya dan menghambat gerakan yang lain. 4 Organ otolith termasuk utricle dan saccule tersebut. Gerakan utricle di bidang horizontal (misalnya; maju-mundurnya, gerakan kiri-kanan, kombinasi daripadanya). Saccule bergerak di planar sagittal (misalnya, gerakan naik-turun). 4
2.1.1 Labirin membran Labirin membran dikelilingi oleh perilimfe dan terikat dengan jaringan ikat pada labirin bertulang. Ia terdiri dari sebuah ruang anterior dan saluran koklea, yang berfungsi pada pendengaran dan menghubungkan dengan saccule bulat dengan aparat vestibular posterior. Aparat vestibular perifer terdiri dari saccule, utricle, dan kanal semisirkularis. 4 Saccule Saccule ini merupakan kantung berbentuk hampir bulat yang terletak pada reses bulat pada dinding medial vestibuler. Pada sisi anterior, saccule dihubungkan ke saluran koklea oleh reuniens ductus. Pada sisi posterior, saccule dihubungkan ke ke saluran endolimfatik melalui saluran utriculosaccular. Makula saccular adalah area elips epitel sensorik yang menebal pada epitelium sensorik terletak pada dinding vertikal anterior saccule tersebut. 4 Utricle Utricle ini lebih besar dari saccule dan terletak pada posterosuperior saccule pada reses elips dinding medial vestibuler. Utricle terletak pada anterior melalui saluran utriculosaccular ke saluran endolymphatic. 3 kanalis semisirkularis terbuka dengan 5 bukaan pada utricle, posterior dan superior kanal semisirkularis berbagi satu pembukaan di crus commune. 4
2.1.2 Labirin tulang Labirin tulang membungkus labirin membran yang terdapat dalam perilimfe. 2.1.3 Kanalis semisirkularis 3 kanalis semisirkularis adalah struktur kecil seperti cincin: lateral atau horizontal, superior atau anterior, dan posterior atau inferior. Mereka berorientasi pada sudut kanan antara satu sama lain dan terletak sehingga kanal superior dan posterior berada pada sudut 45 terhadap planar sagital, dan kanal horizontal 30 pada planar aksial. Setiap kanal sangat responsif terhadap gerak sudut pada planar di mana ia berada dan dipasangkan dengan kanal pada ukuran kontralateral sehingga terbentuk stimuli yang meransang gerakan satu anggota menghambat yang lain. 4 Kanalis horizontal dipasangkan dengan kanal horizontal kontralateral, namun kanalis superior dipasangkan dengan kanalis posterior kontralateral dan
sebaliknya. Setiap kanal membentuk dua pertiga lingkaran dengan diameter sekitar 6,5 mm dan diameter penampang lumen 0,4 mm. Salah satu ujung setiap saluran berdilatasi membentuk ampula, yang berisi bubungan berbentuk krista ampullaris, terletak pada epitel sensorik. Ujung-ujung dari kanalis superior dan posterior membentuk commune crus. Semua kanal bergabung menjadi utricle. 4 2.1.4 Epitelium Sensorik Vestibular Epitelium sensorik vestibular terletak pada makula saccule dan utricle dan krista dari kanalis semisirkularis. Sel-sel sensorik dikelilingi oleh sel-sel pendukung, sehingga mereka tidak berkontak langsung dengan krista bertulang basis. 4 2.1.5 Makula Setiap makula adalah area kecil epitel sensorik. Berkas silier pada sel-sel sensoris diproyeksi ke dalam membran statoconial. Membran statoconial terdiri dari 3 lapisan, sebagai berikut: Lapisan pertama otoconial terdiri dari partikel berkapur (otoconia), yang merupakan deposito kristal anorganik terdiri dari kalsium karbonat atau kalsit. Mereka didistribusikan pada pola karakteristik dan bervariasi antara ukuran
0,5-30 mcm, dengan sebagian besar sekitar 5-7 mcm. Specific gravity membran otolithic jauh lebih tinggi daripada endolymph, sekitar 2,71-2,94. Lapisan kedua adalah daerah agar-agar gel mucopolysaccharide. Lapisan ketiga terdiri dari subcopula meshwork. 4 Otoconia ini tampaknya memiliki omset lambat. Mereka tampaknya diproduksi oleh sel-sel pendukung epitel sensorik dan akan diserap kembali oleh daerah sel gelap. Secara morfologi, masing-masing makula dapat dibagi menjadi 2 area oleh zona melengkung sempit yang meluas melalui tengahnya. Zona ini disebut striola. 4 2.1.6 Krista Krista ampullaris terdiri dari puncak epitel sensorik didukung pada gundukan jaringan ikat, terletak pada sudut kanan terhadap sumbu longitudinal
kanalis. Struktur berbentuk bulat berbentuk baji, massa seperti agar-agar disebut cupula membukit krista tersebut. Silia sel-sel sensorik diproyeksi ke cupula. Cupula memanjang dari permukaan krista ke atap dan dinding lateral labirin bermembran, membentuk sebuah partisi bertumpuk cairan. 4 2.1.7 Sel-sel Reseptor Vestibular Sel-sel rambut vestibular
Sel-sel rambut vestibular dapat diklasifikasikan sebagai tipe I atau II. Tipe I sel-sel rambut sesuai dengan sel-sel rambut dalam dari organ Corti dan berbentuk seperti botol anggur Yunani kuno, dengan dasar bulat, leher tipis, dan kepala yang lebih luas. Setiap sel dikelilingi oleh saraf dari salah satu cabang terminal dari serat saraf tebal atau sedang saraf vestibular. Sesekali, 2-3 sel-sel rambut dapat dimasukkan dalam cawan syaraf yang sama. Tipe II sel-sel rambut sesuai dengan sel-sel rambut luar organ Corti dan berbentuk seperti silinder, dengan permukaan datar bagian atas ditutupi oleh kutikula. 4
Sel-sel sensorik
Sel-sel sensorik adalah sel rambut neuroepithelial. Setiap sel mengandung 50-100 stereosilia dan kinocilium tebal dan panjang tunggal pada permukaan apikal. 4 Stereocilia
Stereocilia, yang immobil dan kaku, bukan silia yang asli tetapi terdiri dari filamen aktin paracrystalline dengan protein cytoskeletal lainnya. Filamen aktin yang di stereocilia memperpanjang ke dalam sel rambut dan berlabuh di wilayah kental dekat permukaan apikal, disebut piring cuticular. Plat kutikular adalah filamentous meshwork padat filamen aktin berorientasi secara acak yang mengisi daerah tepat di bawah permukaan apikal sel. Stereocilia bervariasi menurut ketinggian tetapi dinilai dengan mengacu pada kinocilium dalam susunan tangga, yang tertinggi adalah yang paling dekat dengan kinocilium tersebut. 4 Kinocilium
Proyeksi kinocilium dari sel sitoplasma melalui segmen sel kekurangan piring cuticular. kinocilium memiliki struktur yang lengkap dari silia motil dengan badan basal, yang mirip dengan sentriol dan susunan 9 +2 dari doublet mikrotubulus dari silia asli. Namun, kekurangan lengan dynein, dan sepasang pusat mikrotubulus tidak ada di bagian distal kinocilium, menunjukkan bahwa mungkin vestibular kinocilia immotile atau sangat lemah untuk bergerak. Setiap sel rambut terpolarisasi secara morfologi sehubungan dengan lokasi kinocilium tersebut. Dalam makula utricular, sel-sel rambut yang ditemukan terpolarisasi dengan kinocilium menghadap striola, sedangkan di makula saccular, kinocilium tidak berhdapan dengan strola. 4 Sel- sel Pendukung
Sel- sel Pendukung yang diperpanjang dari membran basal ke permukaan apikal mengelilingi sel-sel rambut. Nuklei sel-sel ini biasanya ditemukan tepat di atas dan di bawah membran basal sel-sel rambut. Sel-sel rambut membentuk persimpangan dan desmosomes dengan sel-sel pendukung, sehingga memisahkan ruang endolymfatik di mana endolimfa bertindih dengan stereocilia di atas sel, dari ruang perilymfatik di bawah permukaan apikal. 4
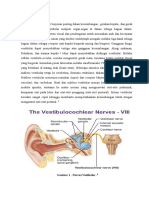
2.1.8 Persarafan Persarafan dari 2 jenis sel rambut berbeda satu sama lain. Bagian-bagian basal sel bersinaps dengan serat saraf aferen dan eferen. Sebuah cawan yang dibentuk oleh saraf aferen tunggal yang membuat 10-20 sinapsis mengelingi setiap tipe I sel. Selsel tipe II memiliki beberapa bouton terminal saraf aferen. Ujung saraf eferen memiliki vesikula homogen kecil di neuroplasm dan sinaps dengan akhiran en passant pada rambut sel tipe II, boutons aferen, terminal calyciform, dan serat saraf aferen. 4 Vestibular neuron utama adalah neuron bipolar yang sel tubuh terdiri dari ganglion Scarpa dalam saluran pendengaran internal. Bipolar neuron ini terletak pada 2 massa sel secara linear diatur memanjang ke arah rostral-ekor dalam saluran pendengaran internal. Setiap neuron terdiri dari sekelompok sel superior dan inferior yang berkaitan dengan divisi superior dan inferior dari batang saraf vestibular. 4 Divisi superior memasok krista dari kanal superior dan lateral, pada makula dari utricle, dan bagian anterosuperior dari makula dari saccule tersebut. Divisi inferior memasok crista saluran posterior dan bagian utama dari makula dari saccule tersebut. Medial ke ganglion vestibular, serabut saraf dari kedua divisi bergabung menjadi batang tunggal, yang masuk ke batang otak. 4 Divisi superior dari saraf vestibular memiliki serat saraf besar, yang timbul terutama dari sel-sel ganglion di bagian rostral dari ganglion, dan serat kecil yang berasal terutama di bagian ekor dari ganglion. Saraf ampullary lulus di bagian rostral batang saraf. Serat besar terkonsentrasi di bagian tengah dari cabang saraf dan dikelilingi oleh serat kecil. Pengaturan ini berlangsung ke krista, dengan serat besar lebih banyak di puncak dan serat kecil lebih banyak di lereng krista itu. Serat besar muncul untuk mengakhiri terutama di ujung cawan tipe besar pada tipe I sel-sel rambut, sedangkan serat kecil melakukan kontak dengan sel-sel rambut tipe II. Populasi serat besar lebih besar dalam striola kedua maculae dimana dominasi tipe I sel-sel rambut ada. 4
2.1.9 Koneksi Vestibuler Tengah Nuklei Vestibular
Kebanyakan serat aferen dari sel-sel rambut berakhir dalam nuklei vestibular, yang terletak di lantai ventrikel keempat. Mereka terikat secara medial oleh formasi reticular pontine, lateral oleh tubuh restiform, secara rostral oleh conjunctivum brachium, dan secara ventral oleh nukleus dan traktus spinali saraf
trigeminal. Prosesus sentral dari neuron aferen primer vestibular membagi menjadi cabang turun dan naik setelah memasuki batang otak pada aspek bagian dalam dari badan restiform. Beberapa neuron vestibular utama langsung masuk ke serebelum, khususnya lobus flocculonodular dan vermis. Tidak ada neuron aferen primer vestibular mempersilang garis tengah. 4 Dalam inti vestibular, 4 kelompok utama sel tubuh (orde kedua neuron vestibular) dapat diidentifikasi-(1) inti vestibular superior (SVN) dari Bechterew, (2) nukleus vestibular lateral (LVN) dari Dieter, (3) medial vestibular inti (MVN) dari Schwalbe, dan (4) inti vestibular descending (DVN). 4 Beberapa inti vestibular hanya menerima serabut aferen primer, tetapi kebanyakan menerima aferen dari formasi, otak kecil reticular, sumsum tulang belakang, dan inti vestibular kontralateral. 4 Makula aferen
Ramus menaik dari serat utricular berakhir hanya pada sel sepanjang satu ventral sepertiga dari inti vestibular lateral, beberapa melalui bagian medial untuk berhakhir pada pada rostral sel-sel inti vestibular medial. Ramus menurun dari serat utricular berakhir pada sel (menengah dan besar) dalam satu rostral sepertiga dari inti vestibular menurun. Beberapa cabang menaik saccule yang mempersarafi area kecil di nuklei vestibular lateral. Ramus menurun berakhir pada saccular saraf pada sel-sel yang sama dalam satu rostral sepertiga dari inti menurun sebagai serat utricular dan kanal. 4
Kanal Aferen Semisirkularis
Cabang-cabang menaik dari serat dari kanal superior dan lateral berakhir di bagian rostral inti vestibular unggul dalam distribusi serat besar dan kecil. 4 Setelah memberikan berhenti lama di nukleus, cabang naik terus langsung ke otak kecil. Serat-serat yang masuk dari kanal posterior crista lebih membagi dlm dua cabang medial, dan ujung cabang naik di wilayah yang lebih sentral dan medial dari inti vestibular unggul dan juga mungkin terus otak kecil. Cabang-cabang turun dari serat dari krista 3 memberikan jaminan terutama nukleus vestibular medial dan pada tingkat lebih rendah, ke inti vestibular lateral dan turun. 4 Proyeksi Dari Nukleus Vestibular
Proyeksi dari inti vestibular cukup dikenal. Proyeksi ini diperluas ke, inti otak kecil luar mata, dan sumsum tulang belakang. Sel-sel dari proyeksi inti vestibular superior kedalam arah yang naik ke inti otot luar mata (III dan IV). Proyeksi ini hampir, jika tidak seluruhnya, mencapai inti mata ipsilateral dengan cara dari fasciculus longitudinal medial. 4 Inti vestibular lateral telah terbukti menjadi satu-satunya sumber serat ke saluran vestibulospinal. Serat ini mengakhiri dekat sel tanduk anterior dari semua tingkat sumsum tulang belakang dan memediasi refleks batang dan tungkai otot. 4 Inti vestibular turun tampaknya menjadi inti yang paling jelas berhubungan dengan otak kecil. Inti vestibular medial tampaknya yang paling khusus kompleks. Ini menerima serabut aferen dari saluran setengah lingkaran dan utricle; proyeksi perusahaan baik naik dan turun di fasciculus longitudinal medial. Yang tentu saja naik bilateral ke otot-otot luar mata dan turun ke segmen leher rahim dari kabelnya. 4 Daerah vestibular di korteks serebral belum ditetapkan dengan menggunakan metode anatomi. Studi elektrofisiologik menunjukkan bahwa daerah proyeksi di lobus temporal dekat korteks pendengaran. Fungsional MRI dan studi PET keterlibatan insula sebagai proyeksi lain yang mungkin kortikal dari sistem vestibular. 4
2.1.10 Fluida Labirin Labirin ini berisi 2 cairan jelas berbeda: endolymph dan perilymph tersebut. Mereka tidak bercampur. 4 Endolimfa
Di antara cairan ekstraselular tubuh, endolimfe memiliki komposisi ionik yang unik. Natrium (Na +) kadar rendah, dan kalium (K +) kadar tinggi, yang menyebabkan endolymph untuk menyerupai intraseluler daripada cairan ekstraselular. Endolymph diyakini diproduksi oleh sel-sel gelap dari krista dan maculae, yang dipisahkan oleh zona transisi dari neuroepithelium tersebut. Situs penyerapan endolymph diduga kantung endolymphatic, yang terhubung ke utricle dan saccule melalui saluran endolymphatic, utricular, dan saccular. Eksperimental penyumbatan pada duktus endolymphatic menghasilkan hidrops endolymphatic, lebih lanjut menunjukkan bahwa kantung endolymphatic adalah situs utama dari penyerapan. 4 Perilimfe
Komposisi ionik perilimfe mirip dengan cairan ekstraselular dan cairan cerebrospinal (CSF). Situs produksi perilimfe adalah kontroversial-mungkin menjadi ultrafiltrate darah, CSF, atau keduanya. Perilymph daun telinga dengan pengeringan melalui venula dan melalui mukosa telinga tengah. 4 Suplai darah ke organ vestibular akhir
Pasokan darah utama pada organ-organ vestibular akhir adalah melalui arteri (labirin) pendengaran internal, yang biasanya muncul dari arteri cerebellar anterior, arteri cerebellar superior, atau arteri basilar. Tak lama setelah memasuki telinga bagian dalam, arteri labirin terbagi menjadi 2 cabang yang dikenal sebagai vestibular arteri anterior dan arteri koklea umum. Vestibular arteri anterior menyediakan suplai darah ke sebagian besar utricle, ke ampullae unggul dan horisontal, dan untuk sebagian kecil dari saccule tersebut. Bentuk umum koklea arteri 2 divisi yang disebut arteri koklea yang tepat dan arteri vestibulocochlear. Arteri vestibulocochlear membagi menjadi ramus ramus koklea dan vestibular (juga dikenal sebagai
vestibular arteri posterior), yang menyediakan suplai darah ke ampula posterior, bagian utama dari saccule ini, bagian dari tubuh utricle, dan horisontal dan unggul ampullae. 4 2.2 Gangguan Keseimbangan Perifer 2.2.1 Definisi Gangguan keseimbangan perifer adalah gangguan keseimbangan yang terjadi di dalam telinga dalam. Gangguan ini bisa sembuh sendiri tetapi pada beberapa kasus memerlukan pengobatan.4 2.2.2 Tanda dan Gejala Lesi Vestibular Bilateral
Lesi vestibular bilateral menghasilkan pengurangan aktivitas tonik secara simetris dari masing-masing labirin pada batang otak. Gejala primer adalah disebabkan oleh penurunan dalam sensitivitas vestibular pada pergerakan kepala dan posisi gravitasi mengakibatkan ketidaksamaan refleks vestibulookular. Tanpa refleks
vestibulookular yang lengkap pergerakan kepala yang cepat menyebabkan terjadi kesalahan pada lapangan pandang di retina, dan menurunkan ketajaman penglihatan. Bila input vestibular bilateral tidak adekuat untuk mempertahankan ketepatan penambahan refleks vestibulookular, pasien melaporkan adanya gangguan penglihatan dan sakit kepala ringan. Penglihatan kabur dan gangguan keseimbangan jelas dengan pergerakan kepala yang cepat atau bila input visual terbatas. 5 Lesi Unilateral Dengan Onset Lambat
Penyebab gangguan unilateral onset lambat termasuk neoplasia dan degeneratif nervus VIII dan penyakit autoimun. Lesi pada onset lambat mungkin tidak menghasilkan gejala berat karena refleks vestibulookular terus menerus dimonitor dan diatur untuk mempertahankan akurasi keseimbangan pergerakan mata dalam merespon pergerakan kepala. Jika perkembangan lesi cukup lambat, seperti pada neuroma akustik gejala vestibular bisa sangat ringan sampai tidak terlihat. 5
Lesi Bilateral Dengan Onset Lambat
Lesi bilateral dengan onset lambat menyebabkan hanya sedikit gejala karena adanya mekanisme kompensasi antara nodulus dan flokulus. Gejala terlihat bila terdapat kehilangan hampir keseluruhan atau keseluruhan sensitivitas vestibular. Gejala gangguan penglihatan, sakit kepala ringan, dan oscillopsia jelas terlihat. 5 2.2.3 Diagnosis Diagnosis akurat adalah perawatan yang kritis dari pasien-pasien dengan gangguan keseimbangan perifer. Riwayat dan pemeriksaan fisik adalah hal-hal penting yang tersedia dari evaluasi untuk mempertajam klinis dalam mengevaluasi pasien dengan vertigo. Evaluasi klinis harus menentukan serangan dan waktu terjadinya (akut, progresif, durasi dan frekuensi). Sebuah deskripsi dari gejala-gejala(berputar, pusing, tidak seimbang, penglihatan kabur), gejala-gejala yang berhubungan (kehilangan pendengaran, kesempurnaan pendengaran, otorhea, otalgia, kelumpuhan wajah, sakit kepala, photopobia, nausea, muntah), faktor-faktor pengendapan dan peringan, dan factor-faktor risiko yang relevan ( trauma kepala, penyakit cerebrovascular, penyakit autoimun). Keadaaan dari sistem sensor lainnya kritis untuk keseimbangan ( penglihatan, propriocecptor), keutuhan dari sistem saraf pusat, dan keutuhan dari mekanisme pengganti juga harus dievaluasi. Kompensasi akan pasti berpengaruh signifikan oleh pengguna pengobatan persepsi dan non persepsi, dan sangat penting suatu ketelitian. 5 Pemeriksaaan fisik termasuk pemeriksaan lengkap pada kepala dan leher. Penilaian saraf cranial. Evaluasi oculomotor dengan atau tanpa Frenzel glasses dan observasi sikap badan dan gaya berjalan. Pemeriksaan otologic termasuk pneumatic otoscopy dan audiometry. Nistagmus spontan adalah gambaran waspada pada syaratsyarat dari tipe, derajat, dan efek dari fiksasi penglihatan. 5 Pasien dengan riwayat penurunan penglihatan mengalami evaluasi mata, penglihatan, dan lapangan penglihatan. Karena sistem penglihatan berhubungan dengan keseimbangan, kerusakan penglihatan dapat berkontribusi pada gejala-gejala keseimbangan dan terlambatnya penyembuhan setelah kehilangan fungsi vestibular. Gerakan spesial lainnya ditunjukkan sambil pemeriksaan adalah tes nistagmus
setelah menggoyangkan kepala, hiperventilasi penyebab vertigo dan nistagmus, dan putaran head-on-body untuk mengevaluasi vertigo cervical. 5 2.2.4 Penatalaksanaan Manajemen keberhasilan untuk gangguan keseimbangan perifer adalah mengurangi gejala-gejala dan memperbaiki fungsi. Pilihan pengobatan termasuk
vestibulosuppressive, pembedahan ablative, labyrinthectomy kimia dan rehabilitasi. Terapi untuk beberapa kekacauan adalah bertujuan pada luka itu sendiri; ini penting sekali pada manajemen otitis media kronik, cholesteatoma, atau bakteri labirin. Intervensi berlaku emergensi dan dipertimbangkan terapi antibiotik ketika infeksi kronik penyebab vertigo. Seleksi dari pengobatan dideteksi dengan diagnosis yang spesifik, frekuensinya dan durasi dari gejala-gejala, dan karakteristik pasien dan .tertinggal. 5 Keberhasilan manajemen untuk kekacauan yang menyebabkan kehilangan tiba-tiba dari fungsi vestibular unilateral adalah meringankan gejala-gejala vestibular akut dan autonomic. Ini bisa diberi secara intravena, oral, atau transdermal. Diazepam 5 sampai 10 mg intravena secara perlahan akan mengurangi vertigo, nausea, dan muntah hebat dari fugnsi vestibular. Obat ini penggunaan terbaik untuk manajemen neuronitis vestibular, postrauma dari fungsi vestibular, labyrinthitis, atau episode vertigo hebat. Sedatif vestibular adalah kontraindikasi selama evaluasi pasien untuk penyakit sistem saraf pusat dan luka kepala. 5 2.3 Penyakit-penyakit Gangguan keseimbangan Perifer 2.3.1 Penyakit Meniere Penyakit ini ditemukan oleh meniere pada tahun 1861, dan dia yakin bahwa penyakit ini berada di dalam telinga, sedangkan pada waktu itu para ahli banyak menduga bahwa penyakit itu berada pada otak. Pendapat meniere dibukitakan oleh hallpike dan cairn tahun 1938, dengan ditemukannya hidrops endolinfe, setelah memeriksa tulang temporal pasien meniere.1
Etiologi
Penyebab pasti penyakit Meniere belum diketahui. Penambahan volume endolimfa diperkirakan oleh adanya gangguan biokimia cairan endolimfa dan gangguan klinik pada membrane labirin.1 Patofisiologi
Gejala klinis penyakit Meniere disebakan oleh adanya hidrops endolimfe pada koklea dan vestibulum. Hidrops yang terjadi mendadak dan hilang timbul diduga disebabkan oleh: 1. Meningkatnya tekanan hidrostatik pada ujung arteri, 2. Berkurangnya tekanan osmotik di dalam kapiler, 3. Meningkatnya tekanan osmotik ruang ekstrakapiler, 4. Jalan keluar sakus endolimfatikus tersumbat, sehingga terjadi penimbunan cairan endolimfa.1 Pada pemeriksaan histopatologi tulang temporal, ditemukan pelebaran dan perubahan morfologi pada membran Reissner. Terdapat penonjolan ke dalam skala vestibuli, terutama di daerah apeks koklea helikotrema. Sakulus juga mengalami pelebaran yang dapat menekan utrikulus. Pada awalnya pelebaran skala media dimulai dari daerah apeks koklea, kemudian dapat meluas mengenai bagian tengah dan basal koklea. Hal ini yang dapat menjelaskan terjadinya tuli saraf nada rendah pada penyakit meniere.1 Gejala klinik
Terdapat trias atau sindrom meniere yaitu vertigo, tinnitus, dan tuli sensorineural terutama nada rendah. Serangan pertama sangat berat, yaitu vertigo disertai muntah. Setiap kali berusaha unutk berdiri dia merasa berputar, mual dan terus muntah lagi. 1 Hal ini berlangsung beberapa hari sampai beberapa minggu, meskipun keadaannya berangsur baik. Penyakit ini bisa sembuh tanpa obat dan gejala penyakit bisa hilang sama sekali. Pada serangan kedua kalinya dan selanjutnya dirasakan lebih ringan, tidak seperti serangan yang pertama kalinya. Pada penyakit meniere vertigonya periodic yang makin mereda pada serangan-serangan berikutnya.1 Pada setiap serangan biasanya disertai dengan gangguan pendengaran dan dalam keadaan tidak ada serangan, pendengaran dirasakan baik kembali. Gejala lain yang menyertai serangan adalah tinitus, yang kadang-kadang menetap, meskipun di
luar serangan. Gejala yang lain menjadi tanda khusus adalah perasaan penuh di dalam telinga.1 Dari keluhan vertigonya kita sudah dapat membedakan dengan penyakit yang lainnya yang juga mempunyai gejala vertigo, seperti penyakit meniere, tumor N. VIII, sklerosis multiple, neuritis vestibuler atau vertigo posisi paroksismal jinak (VPPJ).1 Pada tumor nervus VIII serangan vertigo periodik, mula-mula lemah dan makin lama makin kuat. Pada sklerosis multipel, vertigo periodik, tetapi intensitas serangan sama pada tiap serangan. Pada neuritis vestibuler serangan vertigo tidak periodik dan makin lama makin menghilang. Penyakit ini diduga disebabkan oleh virus. Biasanya penyakit ini timbul setelah menderita influenza. Vertigo hanya didapatkan pada permulaan penyakit. Penyakit ini akan sembuh total bila tidak disertai dengan komplikasi. Vertigo posisi paroksismal jinak, keluhan vertigo datang secara tiba-tiba terutama pada perubahan posisi kepala dan keluhan vertigonya terasa sangat berat, kadang-kadang disertai rasa mual sampai muntah, berlangsung tidak lama.1 Diagnosis Penyakit Meniere
Diagnosis dipermudah dengan dibakukannya kriteria diagnosis, yaitu : Vertigo hilang timbul, fluktuasi gangguan pendengaran berupa tuli saraf, dan menyingkirkan kemungkinan penyebab dari sentral, misalnya tumor N VIII. Bila gejala-gejala khas penyakit Meniere pada anamnesis ditemukan, maka diagnosis penyakit Meniere dapat ditegakkan.1 Pemeriksaan fisik diperlukan hanya untuk menguatkan diagnosis penyakit ini. Bila dalam anamnesis terdapat riwayat fluktuasi pendengaran, sedangkan pada pemeriksaan ternyata terdapat tuli sensorineural, maka kita sudah dapt mendiagnosis penyakit meniere, sebab tidak ada penyakit lain yang bisa menyebabkan adanya perbaikan dalam tuli sensorineural, kecuali penyakit Meniere. Dalam hal yang meragukan kita dapat membuktikan adanya hidrops dengan tes gliserin. Selain itu tes gliserin ini berguna untuk menentukan prognosis tindakan opertif pada pembuatan shunt. Bila terdapat hidrops, maka operasi diduga akan berhasil dengan baik.1
Pengobatan
Pada saat datang biasanya diberikan obat-obat simtomatik, dan bila diperlukan dapat diberikan anti muntah. Bila diagnosis telah ditemukan, pengobatan yang paling baik adalah adalah sesuai dengan penyebabnya.1 Khusus untuk penyakit Meniere, diberikan obat-obat vasodilator perifer untuk mengurangi tekanan hidrops endolimfa. Dapat pula tekanan endolimfa ini disalurkan ke tempat lain dengan jalan operasi, yaitu membuat shunt. Obat-obat antiiskemia, dapat pula diberikan sebagai obat alternatif dan juga diberikan obat neurotonik untuk menguatkan sarafnya.1 Pengobatan yang khusus untuk VPPJ yang diduga penyebabnya adalah kotoran (debris), yaitu sisa-sisa utrikulus yang terlepas dan menempel pada kupula kss posterior atau terapung dalam kanal. Caranya ialah dengan menempelkan vibrator yang dapat menggetarkan kepala dan menyebabkan kotoran itu terlepas dan hancur, sehingga tidak mengganggu lagi.1 Pengobatan khusus untuk pasien yang menderita vertigo yang disebabkan oleh ransangan dari perputaran leher (vertigo servikal), ialah dengan traksi leher dan fisioterapi, disamping latihan-latihan lain dalam rangka rehabititasi.1 Neuritis vestibular diobati dengan obat-obat simtomatik, neurotonik, antivirus dan latihan (rehabilitasi). Rehabilitasi penting diberikan, sebab dengan melatih sistem vestibular ini sangat menolong. Kadang-kadang gejala vertigo dapat diatasi dengan latihan yang intensif, sehingga gejala yang timbul tidak lagi mengganggu pekerjaanya sehari-hari.1 2.3.2 Vertigo Posisi Paroksismal Jinak Vertigo merupakan keluhan yang sangat mengganggu aktivitas kehidupan seharihari. Sampai saat ini sangat banyak hal yang dapat menimbulkan keluhan vertigo. Diagnosis dan penatalaksanaan yang tepat masih terus disempurnakan.1 Vertigo posisi paroksismal jinak atau disebut juga benign paroxysmal potitional vertigo (BPPV) adalah gangguan keseimbangan perifer yang sering dijumpai. Gejala yang dikeluhkan adalah vertigo yang datang tiba-tiba pada perubahan posisi kepala, beberapa pasien dapat mengatakan dengan tepat posisi
tertentu yang menimbulkan keluhan vertigonya. Biasanya vertigo dirasakan sangat berat, berlangsung dingkat hanya beberapa detik saja walaupun penderita merasakannya lebih lama. Keluhan dapat disertai mual bahkan sampai muntah, sehingga penderita merasa khawatir akan timbul serangan lagi, hal ini yang menyebebkan penderita sangat hati-hati dalam posisi tidurnya. Vertigo jenis ini sering berulang kadang-kadang dapat sembuh dengan sendirinya.1 VPPJ merupakan penyakit degenerative yang idiopatik yang seing ditemukan, kebanyakan diderita pada usia dewasa muda dan usia lanjut. Trauma kepala merupakan penyebab kedua terbanyak pada VPPJ bilateral.1 Penyebab lain yang lebih jarang adalah labirintitis virus, neuritis vestibuler, pasca stapedectomi, fistula perilimfa dan penyakit meniere. VPPJ merupakan penyakit pada semua usia dewasa. Pada anak belum pernah dilaporkan.1 Pengobatan VPPJ telah berubah pada beberapa tahun terakhir. Pengertian baru tentang patofisiologi yang dapat menyebabkan dan menimbulkan gejala VPPJ mempengaruhi perubahan penanggulangannya. Dengan peralatan yang baru, identifikasi dapat dilakukan lebih teliti kanal mana yang terlibat, sehingga penatalaksanaan dapat dilakukan dengan tepat.1 Diagnosis VPPJ dapat dilakukan dengan melakukan tindakan provolasi dan menilai timbulnya nistagmus pada posisi tersebut. Kebanyakan kasus VPPJ saat ini disebabkan oleh kanalitiasis bukan kupolitiasis. Perbedaan anatara berbagai tipe VPPJ dapat dinilai dengan mengobservasi timbulnya nistagmus secara teliti, dengan melakukan berbagai perasat provokasi menggunakan infrared video camera.1 Diagnosis VPPJ pada nakalis posterior dan anterior dapat ditegakkan dengan cara memprovokasi dan mengamati respon nistagmus yang abnormal dan respon vertigo dari kanalis semi sirkularis yang terlibat. Pemeriksaan dapat memilih perasat dix-hallpike atau sde lying. Perasat dix-hallpike lebih sering digunakan karena pada persat tersebut posisi kepala sangat sempurna untuk canalith repositioning treatment.1 Pada saat perasat provokasi dilakukan, pemeriksa harus mengobservasi timbulnya respon nistagsmus pada kaca mata FRENZEL yang dipakai oleh pasien dalam ruangan gelap, lebih baik lagi bila direkam dengan system video infra merah.
Penggunaan VIM memungkinkan penampakan secara simultan dari beberapa pemeriksaan dan rekaman dapat disimpan untuk penayangan ulang. Perekaman tersebut tidak dapat bersamaan dengan pemeriksaan ENG, karena prosesnya dapat terganggu oleh pergewrakan dan artefak kedipan mata, selain itu nistagmus mempunyai komponen torsional yang prominen, yang tidak dapat terdeteksi oleh ENG. 1 Perasat dix-hallpike pada garis besarnya terdiri dari dua gerakan. Perasat dixhallpike kanan pada bidang kanal anterior kiri dan kanal posterior kanan dan perasat dix-hallpike kiri pada bidang posterior kiri untuk melakukan perasat dix-hallpike kanan, pasien duduk tegak pada meja pemeriksaan dengan kepala menoleh 45o ke kanan. Dengan cepat pasien dibaringkan dengan kepala tetap miring 45o ke kanan sampai kepala pasien menggantung 20-30o pada ujung meja pemeriksaan, tunggu 40 detik sampai respon abnormal timbul. Penilaian respon pada monitor dilakukan selama 1 menit atau sampai respon menghilang. Setelah tindakan pemeriksaan ini dapat langsung dilanjutkan dengan canalith repositioning treatment (CRT). Bila tidak ditemukan respon abnormal atau bila perasat tersebut tidak diikuti dengan CRT, pasien secara perlahan-lahan didudukan kembali. Lanjutkan pemeriksaan dengan parasat dix-hallpike kiri dengan kepala pasien dihadapkan 45o ke kiri, tunggu maksimal 40 detik sampai respon abnormal hilang. Bila ditemukan adanya respon abnormal, dapat dilanjutkan dengan CRT, bila tidak ditemukan respin abnormal atau bila tidak dilanjutkan dengan tindakan CRT, pasien secara perlahan-lahan didudukkan kembali.1 Perasat sidelying juga terdiri dari 2 gerakan yaitu perasat sidelying kanan yang menempatkan kepala pada posisi di mana kanalis anterior kiri/kanalis posterior kanan pada bidang tegak lurus garis horizontal dengan kanal posterior pada posisi paling bawah dan perasat sidelying kiri yang menempatkan kepala pada posisi di mana kanalis anterior kanan dan kanalis posterior kiri pada bidang tegak lurus garis horizontal dengan kanal posterior pada posisi paling bawah.1 Pasien duduk pada meja pemeriksaan dengan kaki menggantung di tepi meja, kepala ditegakkan ke sisi kanan, tunggu 40 detik sampai timbul respon abnormal. Pasien kembali ke posisi duduk untuk dilakukan perasat sidelying kiri, pasien secara
cepat dijatuhkan ke sisi kiri dengan kepala ditolehkan 45o ke kanan. Tunggu 40 detik sampai timbul respon abnormal.1 Pada orang normal nistagmus dapat timbul pada saat gerakan provokasi ke belakang, namun saat gerakan selesai dilakukan tidak tampak lagi nistagmus. Pada pasien VPPJ setelah provokasi ditemukan nistagmus yang timbulnya lambat, 40 detik, kemudian nistagmus menghilang kurang dari satu menit bila sebabnya kanalitiasis, pada kupulolitiasis nistagmus dapat terjadi lebih dari satu menit, biasanya serangna vertigo berat dan timbul bersama-sama dengan nistagmus.1 Pemeriksa dapat mengidentifikasi jenis kanal yang terlibat dengan mencatat arah fase cepat nistagmus yang abnormal dengan mata pasien menatap lurus ke depan. Fase cepat ke atas, gerputar ke kanan menunjukkan VPPJ pada kanalis posterior kanan. Fase cepat ke atas, berputar ke kiri menunjukkan VPPJ pada kanalis posterior kiri. Fase cepat ke gawah, gerputar ke kanan menunjukkan VPPJ pada kanalis anterior kanan. Fase capat ke bawah, berputar ke kiri menunjukkan VPPJ pada kanalis anterior kiri.1 Respon abnormal diprovokasi oleh perasat dix-hallpike/sidelying pada bidang yang sesuai dengan kanal yang terlibat. Perlu diperhatikan, bila respon nistagmus sangat kuat, dapat diikuti oleh nistagmus sekunder dengan arah fase cepat berlawanan dengan nistagmus pertama. Nistagmus sekunder terjadi oleh karena proses adaptasi system vestibuler sentral.1 Perlu dicermati bila pasien kembali ke posisi duduk setelah mengikuti pemeriksaan dengan hasil respon positif, pada umumnya pasien mendapat serangan nistagmus dan vertigo kembali. Respon tersebut menyerupai respon yang pertama namun lebih lemah dan nistagmus fase capat timbvul dengan arah yang berlawanan, hal tersebut disebabkan oleh gerakan kanalith ke kupula.1
Pada umumnya VPPJ tumbul pada kanalis posterior dari hasil penelitian herdman terhadap 77 pasien VPPJ mendapatkan 49 pasien (64%) dengan kelainan pada kanalis posterior, 9 pasien (12%) pada kanalis anterior dan 18 pasien (23%) tidak dapat ditentukan jenis kanal mana yang terlibat, serta didapatkan satu pasien dengan keterlibatan pada kanalis horizontal. Kadang-kadang perasat dix-hallpike / sidelying menimbulkan nistagmus horizontal. Nistagmus ini bias terjadi karena nistagmus spontan, nistagmus posisi atau VPPJ pada kanalis horizontal, pemeriksaan harus dilanjutkan dengan pemeriksaan roll test. 1 Penatalaksanaan BPPV meliputi observasi, obat-obatan untuk menekan fungsi vestibuler (vestibulosuppressan), reposisi kanalit dan pembedahan. Dasar pemilihan tata laksana berupa observasi adalah karena BPPV dapat mengalami resolusi sendiri dalam waktu mingguan atau bulanan. Oleh karena itu sebagian ahli hanya menyarankan observasi. Akan tetapi selama waktu observasi tersebut pasien tetap menderita vertigo. Akibatnya pasien dihadapkan pada kemungkinan terjatuh bila vertigo tercetus pada saat ia sedang beraktivitas.1 Obat-obatan penekan fungsi vestibuler pada umumnya tidak menghilangkan vertigo. Istilah vestibulosuppresant digunakan untuk obat-obatan yang dapat mengurangi timbulnya nistagmus akibat ketidakseimbangan sistem vestibuler. Pada sebagian pasien pemberian obat-obat ini memang mengurangi sensasi vertigo, namun tidak menyelesaian masalahnya. Obat-obat ini hanya menutupi gejala vertigo. Pemberian obat-obat ini dapat menimbulkan efek samping berupa rasa mengantuk. Obat-obat yang diberikan diantaranya diazepam dan amitriptilin. Betahistin sering digunakan dalam terapi vertigo. Betahistin adalah golongan antihistamin yang diduga meningkatkan sirkulasi darah ditelinga dalam dan mempengaruhi fungsi vestibuler melalui reseptor H3.1 Tiga macam perasat dilakukan umtuk menanggulangi BPPV adalah CRT (Canalith repositioning Treatment ) , perasat liberatory dan latihan Brandt-Daroff. Reposisi kanalit dikemukakan oleh Epley. Prosedur CRT merupakan prosedur
sederhana dan tidak invasif. Dengan terapi ini diharapkan BPPV dapat disembuhkan setelah pasien menjalani 1-2 sesi terapi. CRT sebaiknya dilakukan setelah perasat Dix-Hallpike menimbulkan respon abnormal. Pemeriksa dapat mengidentifikasi adanya kanalithiasis pada kanal anterior atau kanal posterior dari telinga yang
terbawah. Pasien tidak kembali ke posisi duduk namun kepala pasien dirotasikan tujuan untuk mendorong kanalith keluar dari kanalis semisirkularis menuju ke utrikulus, tempat dimana kanalith tidak lagi menimbulka gejala. Bila kanalis posterior kanan yang terlibat maka harus dilakukan tindakan CRT kanan.perasat ini dimulai pada posisi Dix-Hallpike yang menimbulkan respon abnormal dengan cara kepala ditahan pada posisi tersebut selama 1-2menit, kemudian kepala direndahkan dan diputar secara perlahan kekiri dan dipertahankan selama beberapa saat. Setelah itu badan pasien dimiringkan dengan kepala tetap dipertahankan pada posisi menghadap kekiri dengan sudut 450 sehingga kepala menghadap kebawah melihat lantai . akhirnya pasien kembali keposisi duduk dengan menghadap kedepan. Setelah terapi ini pasien dilengkapi dengan menahan leher dan disarankan untuk tidak merunduk, berbaring, membungkukkan badan selama satu hari. Pasien harus tidur pada posisi duduk dan harus tidur pada posisi yang sehat untuk 5 hari.1 2.3.3 Fistula Labirin Perilimfe atau fistula labirin adalah suatu kondisi di mana terdapat hubungan abnormal antara ruang perilimfe dari telinga bagian dalam dan telinga tengah atau mastoid. Manifestasi penyakit ini bervariasi berdasarkan keparahan dan
kompleksitas, umumnya mulai dari sangat ringan sampai melumpuhkan. Fistula perilimfe dapat menyebabkan gangguan pendengaran, tinnitus, kepenuhan aural, vertigo, ketidakseimbangan, atau kombinasi dari gejala-gejala ini. Fistula perilimfe terjadi ketika cairan perilimfe mengalami kebocoran dari ruang perilimfe dari labirin tulang ke dalam ruang telinga tengah. Hilangnya perilimfe mengubah keseimbangan antara perilimfe dan endolimfe dalam labirin membran sehingga terjadi ketidakseimbangan cairan telinga bagian dalam.6 Fistula labirin adalah suatu erosi tulang dari kapsul labirin sehingga terekspos tetapi tidak sampai menembus endosteum dari labirin. Jika menembus endosteum dari labirin dapat menyebabkan kematian telinga. Fistula banyak terjadi didaerah kanalis semisirkularis lateral. Fistula di daerah labirin bisa disebabkan oleh komplikasi dari infeksi kronis telinga tengah ataupun trauma operasi. Adapun sampai saat ini penyebab paling sering adalah akibat erosi tulang oleh kolesteatoma. Penderita otitis media supuratif kronis (OMSK) dengan tuli sensorineural dan vertigo perlu dicurigai terjadi fistula labirin. Pemeriksaan tes fistula dapat
membantu memperjelas gejala klinis. Tes ini mudah dilakukan, baik dengan tekanan dari balon karet atau dengan menekan tragus untuk memberikan tekanan positif atau negatif pada telinga. Tes fistula positif jika terjadi nistagmus dan vertigo. Hal ini juga menunjukkan bahwa labirin masih hidup. Apabila fistulanya tertutup jaringan granulasi atau labirinnya sudah mati tes fistula akan negatif.6 Pemeriksaan CT Scan temporal adalah salah satu pemeriksaan penunjang yang dapat memperlihatkan fistula pada labirin serta menunjukkan gambaran kolesteatoma yang mengerosi daerah otic capsul. Adanya kolesteatoma dan dugaan fistula labirin merupakan indikasi untuk segera dilakukan tindakan operasi, untuk menghidarkan komplikasi lebih lanjut seperti vertigo dan tuli saraf.6 Pengobatan definitif fistula perilymphatic (PLF) adalah eksplorasi bedah dengan grafting fistula. Grafting dilakukan dengan membuang mukosa bulat dan luas jendela oval. Cangkok jaringan autogenous ditempatkan langsung di atas kebocoran. Jika tidak ada kebocoran aktual diidentifikasi, kaki stapes dan jendela bulat dicangkokkan profilaktik. Jaringan adiposa awalnya digunakan, tetapi
penggunaannya menghasilkan tingkat yang sangat tinggi dari fistula berulang. Jadi yang digunakan sekarang adalah fasia atau perichondrium, ini dilaporkan telah menurunkan kejadian fistula berulang.6 Beberapa komplikasi hasil dari perbaikan perilymphatic fistula adalah perforasi membran timpani yang terjadi pada 1-2% pasien. Kehilangan pendengaran konduktif pascaoperasi bisa bertahan lama setelah oval window grafting dibandingkan dengan tympanotomy eksplorasi sederhana. Sekitar 5% dari pasien masih memiliki persisten ringan (dB 5-10) kehilangan pendengaran pasca operasi 23 bulan setelah operasi. Namun, pada kebanyakan pasien, terjadi dalam waktu 6 bulan. Ini dapat terjadi terutama pada individu dengan displasia Mondini atau cacat morfologi lainnya. Telinga ini tidak stabil, dan manipulasi bedah dapat mengakibatkan kerusakan pendengaran. Sebaliknya, gangguan pendengaran tambahan hampir pasti dalam kasus tersebut, dan bedah intervensi dengan bulat dan oval window grafting sering adalah alternatif yang paling berisiko. Perubahan rasa sebagai akibat dari cedera chorda tympani bisa juga terjadi. Hal ini biasanya terjadi dalam beberapa minggu hingga beberapa bulan.6
2.3.4 Labirintitis Labirintitis merupakan suatu proses peradangan yang melibatkan mekanisme telinga dalam. Gejala klinis kondisi ini berupa gangguan keseimbangan dan pendengaran dalam berbagai tingkatan dan dapat mempengaruhi satu atau kedua telinga. Bakteri atau virus dapat menyebabkan radang akut labirin baik melalui infeksi lokal atau sistemik. Proses autoimun juga dapat menyebabkan labirintitis. Vaskular iskemia dapat mengakibatkan disfungsi labirin akut yang menyerupai labirintitis. 7 Meskipun data epidemiologi definitif sulit didapatkan, labirintitis virus adalah bentuk yang paling umum diamati dalam praktek klinis. Prevalensi SNHL (sensoryneural hearing loss) diperkirakan pada 1 kasus dalam 10.000 orang, dengan sampai 40% dari pasien ini mengeluh vertigo atau disequilibrium. Sebuah studi melaporkan bahwa 37 dari 240 pasien dengan vertigo posisional mengalami labirintitis virus. Gejala pendengaran dan keseimbangan ditemukan sekitar 25% dari pasien dengan oticus herpes, di samping terdapat pula kelumpuhan wajah dan ruam vesikuler yang menjadi ciri penyakit. Labirintitis bakteri jarang terjadi setelah
pemberian antibiotik, meskipun meningitis bakteri tetap menjadi penyebab signifikan gangguan pendengaran. Gejala pendengaran, gejala vestibular, atau keduanya mungkin ditemukan sebanyak 20% pada anak dengan meningitis. Kematian yang berhubungan dengan labyrinthitis tidak pernah dilaporkan kecuali dalam kasus meningitis atau sepsis. 7 Banyak bukti epidemiologi mengimplikasikan sejumlah virus sebagai penyebab peradangan pada labirin. Labirintitis viral sering didahului oleh infeksi saluran pernapasan atas. Penyebab labirintitis bakteri adalah bakteri yang sama yang bertanggung jawab untuk meningitis dan otitis. Kuman yang paling sering menjadi penyebab adalah kuman gram negatif yang biasanya juga ditemukan pada kolesteatoma.7 Labirintitis viral biasanya ditemukan pada orang dewasa berusia 30-60 tahun dan jarang diamati pada anak-anak. Meningogenik labirintitis supuratif biasanya diamati pada anak-anak usia kurang dari 2 tahun, yang merupakan populasi yang paling berisiko untuk meningitis. Otogenic labirintitis supuratif dapat diamati pada orang dari segala usia berhubungan dengan kolesteatoma atau sebagai komplikasi otitis media akut yang tidak diobati. Labirintitis serosa lebih sering terjadi pada
kelompok usia anak, di mana sebagian besar merupakan kelanjutan dari otitis media akut maupun kronis.7 Riwayat kesehatan menyeluruh, termasuk gejala, riwayat medis masa lalu, dan obat sangat penting untuk mendiagnosa labirintitis sebagai penyebab vertigo pasien atau gangguan pendengaran. Beberapa gejala yang sering ditemukan pada pasien labirintitis: Vertigo (waktu dan durasi, asosiasi dengan gerakan, posisi kepala, dan karakteristik lain) Gangguan pendengaran (karakteristik unilateral atau bilateral, ringan atau berat, durasi, dan lainnya) Tinitus Otorrhea Otalgia Mual atau muntah Demam Kelumpuhan asimetris pada wajah Leher nyeri / kaku Gejala infeksi saluran nafas atas (sebelumnya atau bersamaan) Perubahan visual7 Pemeriksaan fisik lengkap dan pemeriksaan kepala leher dengan penekanan pada otologik, mata, dan pemeriksaan saraf kranial juga penting untuk menegakkan diagnosis. Pemeriksaan neurologis singkat juga diperlukan. Perlu dicari tanda-tanda meningeal jika dicurigai terdapat meningitis.7 Pemeriksaan otologik: Melakukan pemeriksaan eksternal untuk tanda-tanda mastoiditis, selulitis, atau operasi telinga sebelumnya. Periksa saluran telinga untuk otorrhea otitis eksterna,, atau vesikel. Periksa membran timpani dan telinga tengah untuk kehadiran perforasi, cholesteatoma, efusi telinga tengah atau otitis media akut. Pemeriksaan mata: Periksa rentang gerak mata dan respon pupil. Melakukan pemeriksaan funduskopi untuk menilai papilledema.
Amati nystagmus (spontan, tatapan-menimbulkan, dan posisi). Lakukan DixHallpike menguji apakah pasien dapat menerimanya. Jika perubahan visual yang disarankan, berkonsultasi dengan dokter mata. Pemeriksaan neurologis: Melakukan pemeriksaan saraf kranial lengkap. Menilai keseimbangan menggunakan uji Romberg. 7 Tidak ada penelitian laboratorium khusus yang tersedia untuk labirintitis.
Pengujian serologi rutin sering gagal untuk mengungkapkan organisme penyebab, dan ketika hasilnya positif, metode untuk menentukan apakah organisme yang sama menyebabkan kerusakan pada labirin membran tidak tersedia. Pemeriksaan cairan serebrospinal disarankan jika terdapat kecurigaan meningitis. Diperlukan kultur dan uji sensitivitas efusi telinga tengah untuk menentukan antibiotik yang sesuai. Selain itu, pemeriksaan penunjang CT scan dan MRI juga dapat digunakan sebagai sarana untuk menegakkan diagnosis.7 Tata laksana awal labirintitis virus terdiri dari istirahat dan hidrasi. Kebanyakan pasien bisa diobati secara rawat jalan. Namun, mereka harus segera mencari perawatan medis lebih lanjut apabila gejala memburuk, terutama gejala neurologis (misalnya, diplopia, bicara cadel, gangguan gaya berjalan, kelemahan lokal atau mati rasa).7 Pasien dengan mual dan muntah berat harus dipasang infus dan diberi antiemetik. Diazepam atau benzodiazepin lainnya kadang-kadang bermanfaat sebagai penekan fungsi vestibular. Kortikosteroid oral jangka pendek mungkin membantu. Pemberian terapi antivirus tidak terlalu memberikan hasil yang memuaskan.7 Steroid (metilprednisolon) terbukti lebih efektif daripada obat antivirus untuk pemulihan fungsi vestibular perifer pada pasien dengan neuritis vestibular dalam uji coba terkontrol secara acak oleh Strupp et al. Hal ini juga berlaku untuk pengobatan labirintitis virus .7 Untuk labirintitis bakteri, pengobatan antibiotik yang dipilih berdasarkan hasil kultur dan sensitivitas. Pengobatan antibiotik harus terdiri dari antibiotik spektrum luas atau terapi kombinasi dengan penetrasi SSP sampai hasil kultur
keluar. Penggunaan steroid dalam gangguan pendengaran meningogenik masih kontroversial.7 2.3.5 Neuroma Akustik Tumor telinga yang paling sering menyebakan ketulian adalah neuroma akustik. Neuroma akustik merupakan suatu tumor jinak sel Schwann yang membungkus saraf kranial yang kedelapan. Schwannoma ini paling sering terjadi pada bagian keseimbangan saraf kedelapan.8 Kebanyakan pasien didiagnosis dengan neuroma akustik tidak memiliki faktor risiko yang jelas. Paparan terhadap radiasi dosis tinggi adalah satu-satunya faktor risiko lingkungan yang terkait dengan peningkatan risiko mengembangkan neuroma akustik.8 Sebagian besar neuroma akustik berkembang dari investasi sel Schwann dari bagian vestibular dari syaraf vestibulocochlear. Kurang dari 5% timbul dari saraf koklea. Secara keseluruhan, terdapat 3 pola pertumbuhan yang terpisah dapat dibedakan dalam tumor akustik, sebagai berikut: Tidak ada pertumbuhan atau sangat lambat pertumbuhan, Pertumbuhan yang lambat (yaitu 0,2 cm / tahun pada studi imaging), dan Pertumbuhan cepat ( yaitu 1,0 cm / tahun pada studi imaging).9
Meskipun neuroma akustik yang paling banayak tumbuh lambat, beberapa tumbuh cukup cepat dan dapat ganda dalam volume dalam waktu 6 bulan sampai satu tahun.9 Tuli sensorineural unilateral merupakan gejala yang biasanya timbul dari suatu neuroma akustik. Mula-mula ringan , namun dengan perkembangannya, tumor perlahan-lahan akan menghancurkan saraf-saraf telinga dalam.8 Vertigo dan disequilibrium jarang muncul pada neuroma akustik. Vertigo rotasional (ilusi gerakan atau jatuh) adalah gejala yang biasa dan kadang-kadang terlihat pada
pasien
dengan
tumor
kecil.
Disequilibrium
(rasa
kegoyangan
atau
ketidakseimbangan) tampaknya lebih sering terjadi pada tumor yang lebih besar.8
BAB III PENUTUP
3.1 Kesimpulan Gangguan keseimbangan merupakan salah satu gangguan yang sering kita jumpai dan dapat mengenai segala usia. Sistem keseimbangan manusia bergantung kepada telinga dalam, mata, dan otot dan sendi untuk menyampaikan informasi yang dapat dipercaya tentang pergerakan dan orientasi tubuh di dalam ruang. Alat keseimbangan terdapat di telinga dalam, terlindung oleh tulang yang paling keras yang dimiliki oleh tubuh. Gangguan keseimbangan perifer adalah gangguan keseimbangan yang terjadi di dalam telinga dalam. Tanda dan Gejala Lesi Vestibular Bilateral, Lesi Unilateral Dengan Onset Lambat, Lesi Bilateral Dengan Onset LambatDiagnosis akurat adalah perawatan yang kritis dari pasien-pasien dengan gangguan keseimbangan perifer. Riwayat dan pemeriksaan fisik adalah hal-hal penting yang tersedia dari evaluasi untuk mempertajam klinis dalam mengevaluasi pasien dengan vertigoPemeriksaaan fisik termasuk pemeriksaan lengkap pada kepala dan leher. Manajemen keberhasilan untuk gangguan keseimbangan perifer adalah mengurangi gejala-gejala dan memperbaiki fungsi. Manajemen keberhasilan untuk gangguan keseimbangan perifer adalah mengurangi gejala-gejala dan memperbaiki fungsi. Beberapa penyakit yang dapat menyebabkan gangguan keseimbangan perifer adalah :Penyakit Meniere, Vertigo Posisi Paroksismal Jinak, Fistula Labirin, Labirintitis, dan Neuroma Akustik.
DAFTAR PUSTAKA 1. Soepardi, Efiaty Arsyad, et al. Buku Ajar Ilmu Kesehatan Telinga Hidung Tenggorok Kepala dan Leher. 2010. Jakarta: Fakultas Kedokteran Universitas Indonesia. 2. Possible Symptoms of Vestybular Dissorder. Diakses tanggal 14 Juni 2011. http://www.vestibular.org/vestibular-disorders/symptoms.php 3. Bauer CA, Konrad HR. Peripheral Vestibular Disorders: Abstrak, Gejala dan Tanda, Diagnosis, Penatalaksanaan. Bailey BJ, Johnson JT, et al, Editors : Head & Neck Surgery Otolaryngology 2006; 2295 -2302. 4. Anatomi sistem vestibular. Diakses tanggal http://emedicine.medscape.com/article/883956-overview 14 Juni 2011.
5. Bailey, Byron J., Johnson, Jonas T. Head and Neck Surgery-Otolaryngology vol. 2. 2006. Philadelphia: Lippincott Williams & Wilkins. 6. Fistel labirin. Diakses tanggal 14 http://emedicine.medscape.com/article/856806-overview 7. Labirintitis telinga dalam. Diakses tanggal http://emedicine.medscape.com/article/856215-overview 14 Juni Juni 2011. 2011.
8. Higler, Adams Boies. Buku Ajar Penyakit THT. 1997. Jakarta: EGC. 9. Neuroma Akustik. Diakses tanggal 14 http://emedicine.medscape.com/article/882876-overview Juni 2011.
You might also like
- Pemeriksaan Keseimbangan Perifer - KikiDocument46 pagesPemeriksaan Keseimbangan Perifer - KikiKIKINo ratings yet
- Referat Gangguan KeseimbanganDocument27 pagesReferat Gangguan KeseimbanganTopiksarip0550% (2)
- Fisiologi KeseimbanganDocument6 pagesFisiologi KeseimbanganOlga FannyNo ratings yet
- Anatomi dan Fisiologi KeseimbanganDocument16 pagesAnatomi dan Fisiologi KeseimbanganRezaNo ratings yet
- 0 - Makalah VestibulerDocument25 pages0 - Makalah VestibulerFirman Syah100% (1)
- Tuli SensorineuralDocument31 pagesTuli SensorineuralEva Maris Sahara100% (1)
- Disna Laura 30102000056 - Li LBM 3 SGD 1Document34 pagesDisna Laura 30102000056 - Li LBM 3 SGD 1Disna LauraNo ratings yet
- Referat Pemeriksaan PendengaranDocument33 pagesReferat Pemeriksaan PendengaranputriA93No ratings yet
- NEURITIS VESTIBULARDocument8 pagesNEURITIS VESTIBULARSukma Nisa JanitraNo ratings yet
- Laporan Tugas Pemeriksaan KeseimbanganDocument11 pagesLaporan Tugas Pemeriksaan KeseimbanganfanliNo ratings yet
- Klasifikasi VertigoDocument8 pagesKlasifikasi VertigoWelci OtemusuNo ratings yet
- Bab I - V Vemp SkripsiDocument45 pagesBab I - V Vemp SkripsiDeny Rahmat PamungkasNo ratings yet
- ANATOMI TELINGADocument101 pagesANATOMI TELINGANyazzzNo ratings yet
- Tuli SensorineuralDocument21 pagesTuli SensorineuralFerdinando Baeha100% (4)
- JUDULDocument8 pagesJUDULUswatun HasanahNo ratings yet
- Gangguan Keseimbangan PeriferDocument19 pagesGangguan Keseimbangan PeriferdillaaninNo ratings yet
- Gangguan Keseimbangan PeriferDocument23 pagesGangguan Keseimbangan PeriferNirwanaNo ratings yet
- REFERAT - Fisiologi Pendengaran BaruDocument17 pagesREFERAT - Fisiologi Pendengaran BaruYulia SusantiNo ratings yet
- Anatomi & Fisiologi TelingaDocument48 pagesAnatomi & Fisiologi Telingajennifer_santosa100% (2)
- Fisiologi KeseimbanganDocument16 pagesFisiologi Keseimbanganvivi oktariana100% (5)
- Lobus FrontalDocument7 pagesLobus Frontalmech_pilot2203No ratings yet
- Gangguan Keseimbangan PeriferDocument20 pagesGangguan Keseimbangan PeriferRamadhan Ananda PutraNo ratings yet
- PRESBIASTASISDocument17 pagesPRESBIASTASISdarmayanti ibnuNo ratings yet
- Definisi VertigoDocument4 pagesDefinisi VertigofatinNo ratings yet
- TimpanosklerosisDocument16 pagesTimpanosklerosisWilson WilliamNo ratings yet
- DIAGNOSAABSESBEZOLDDocument13 pagesDIAGNOSAABSESBEZOLDYanti Moon100% (1)
- Anatomi Fisiologi KeseimbanganDocument13 pagesAnatomi Fisiologi KeseimbanganSigit Budi Utomo100% (1)
- Deviasi SeptumDocument3 pagesDeviasi SeptumemanarifrahmanNo ratings yet
- Tuli SensorineuralDocument31 pagesTuli SensorineuralBerastia Anis Savitri TjeritaNo ratings yet
- Vertigo: Penyebab, Gejala, dan JenisnyaDocument10 pagesVertigo: Penyebab, Gejala, dan JenisnyaJefry HanensiNo ratings yet
- Entrapment NeuropathyDocument54 pagesEntrapment NeuropathyprincessNo ratings yet
- Jurnal Rinosinusitis Alergi JamurDocument8 pagesJurnal Rinosinusitis Alergi JamurFaro TmcNo ratings yet
- Perjalanan Nervus CranialisDocument22 pagesPerjalanan Nervus CranialishannaNo ratings yet
- Nervus KranialisDocument39 pagesNervus KranialisHirotaka KitabatakeNo ratings yet
- Parese Nervus Fasialis N VIIDocument33 pagesParese Nervus Fasialis N VIIShinta LissevaNo ratings yet
- Vaskularisasi HidungDocument1 pageVaskularisasi HidungStevanie Jap100% (2)
- Refarat Vertigo SentralDocument16 pagesRefarat Vertigo SentralDhela Filzha AdeliaNo ratings yet
- Pemeriksaan Dan Diagnosis Sistem Keseimbangan Perifer 2Document38 pagesPemeriksaan Dan Diagnosis Sistem Keseimbangan Perifer 2Lorensia Fitra DwitaNo ratings yet
- AFN Pada WanitaDocument31 pagesAFN Pada WanitaArief RahmanNo ratings yet
- ASSRDocument4 pagesASSRYunita HamdaniNo ratings yet
- Referat Proses MenelanDocument22 pagesReferat Proses Menelanannisa chaca100% (1)
- BERA Deteksi Gangguan Pendengaran dan Batang OtakDocument2 pagesBERA Deteksi Gangguan Pendengaran dan Batang OtakIsmaily FasyahNo ratings yet
- Patofisiologi Otitis MediaDocument4 pagesPatofisiologi Otitis MediaYokaniza100% (1)
- Referat VertigoDocument19 pagesReferat VertigoCahya Daris TriwibowoNo ratings yet
- Miringitis BulosaDocument16 pagesMiringitis BulosaRirin WahyuniNo ratings yet
- Fistula Preaurikular KongenitalDocument4 pagesFistula Preaurikular KongenitalFreddy PanjaitanNo ratings yet
- Diagnosis BandingDocument2 pagesDiagnosis Bandingindah edyaNo ratings yet
- Makalah PresbyastasisDocument28 pagesMakalah PresbyastasisFidelityDocsNo ratings yet
- Gangguan KeseimbanganDocument26 pagesGangguan KeseimbanganElang Jordan IbrahimNo ratings yet
- KESEIMBANGANDocument42 pagesKESEIMBANGANLana AdilaNo ratings yet
- Histologi TelingaDocument4 pagesHistologi Telingaardha_berlinNo ratings yet
- Dokumen - Tips - Sikap Dan Keseimbangan BadanDocument15 pagesDokumen - Tips - Sikap Dan Keseimbangan BadanAldo PratamaNo ratings yet
- Tuli KArena BisingDocument13 pagesTuli KArena BisingKenaz FauzieNo ratings yet
- TelingaDocument32 pagesTelingaWaode AsfidaNo ratings yet
- Sikap Dan Keseimbangan BadanDocument15 pagesSikap Dan Keseimbangan BadanDessy PurnamasariNo ratings yet
- Anatomi Dan Fisiologi Keseimbangan AbrarDocument12 pagesAnatomi Dan Fisiologi Keseimbangan AbrarAdeNo ratings yet
- Modul TuliDocument5 pagesModul TuliAnonymous KEzaowkNo ratings yet
- (A) Refarat No Gangguan Vestibular PeriferDocument27 pages(A) Refarat No Gangguan Vestibular PeriferAdlan tupangNo ratings yet
- SISTEM VESTIBULAR DAN FUNGSINYADocument8 pagesSISTEM VESTIBULAR DAN FUNGSINYAAndri OnnadioNo ratings yet
- Ataksia FixDocument34 pagesAtaksia FixChlarasintaBenyaminNo ratings yet
- Bahan Pembekalan Pelaksanaan KKNDocument7 pagesBahan Pembekalan Pelaksanaan KKNFerdy MorezaNo ratings yet
- Inverted Papilloma'sDocument11 pagesInverted Papilloma'sFerdy MorezaNo ratings yet
- EnsefalitisDocument7 pagesEnsefalitisFerdy MorezaNo ratings yet
- Slaid CaseDocument40 pagesSlaid CaseNurdalila ZabaNo ratings yet
- Hipotermi Bayi Baru LahirDocument24 pagesHipotermi Bayi Baru LahirFerdy Moreza100% (2)
- Case Neuro Abses SerebriDocument20 pagesCase Neuro Abses SerebriFerdy MorezaNo ratings yet
- SakitPerutAnakDocument32 pagesSakitPerutAnakFerdy MorezaNo ratings yet
- AmbliopiaDocument28 pagesAmbliopiaFerdy MorezaNo ratings yet
- HNP_PUNGGUNGDocument14 pagesHNP_PUNGGUNGFerdy MorezaNo ratings yet
- Case Demensia NadiaH AliviaDocument32 pagesCase Demensia NadiaH AliviaFerdy MorezaNo ratings yet
- Case Abses Serebri1Document8 pagesCase Abses Serebri1vprisciliaNo ratings yet
- CephalgiaDocument14 pagesCephalgiaDendi Yose WindraNo ratings yet
- PENGOBATAN EPILEPSIDocument17 pagesPENGOBATAN EPILEPSIFerdy Moreza100% (1)
- Case Meningitis TB-PerbaikanDocument32 pagesCase Meningitis TB-PerbaikanFeby OktavianiNo ratings yet
- Resiko Ruptur Uteri Persalinan Pervaginam Bekas SCDocument22 pagesResiko Ruptur Uteri Persalinan Pervaginam Bekas SCFerdy MorezaNo ratings yet
- Komplikasi SinusitisDocument20 pagesKomplikasi SinusitisFerdy MorezaNo ratings yet
- Gangguan Bicara Pada AnakDocument26 pagesGangguan Bicara Pada AnakFerdy Moreza100% (3)
- Subdural Hematome KronikDocument15 pagesSubdural Hematome KronikFerdy MorezaNo ratings yet
- AmbliopiaDocument28 pagesAmbliopiaFerdy MorezaNo ratings yet
- Cover ReferatDocument1 pageCover ReferatFerdy MorezaNo ratings yet
- Resiko Ruptur Uteri Persalinan Pervaginam Bekas SCDocument22 pagesResiko Ruptur Uteri Persalinan Pervaginam Bekas SCFerdy MorezaNo ratings yet
- BST Interne BukittinggiDocument2 pagesBST Interne BukittinggiFerdy MorezaNo ratings yet
- BST Dermatitis AtopiDocument3 pagesBST Dermatitis AtopiFerdy MorezaNo ratings yet
- Komplikasi SinusitisDocument20 pagesKomplikasi SinusitisFerdy MorezaNo ratings yet
- Gangguan Bicara Pada AnakDocument26 pagesGangguan Bicara Pada AnakFerdy Moreza100% (3)