Professional Documents
Culture Documents
Anatomi Indra Penglihatan
Uploaded by
Harli Feryadi0 ratings0% found this document useful (0 votes)
223 views54 pagesOriginal Title
Anatomi Indra Penglihatan
Copyright
© © All Rights Reserved
Available Formats
DOCX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
223 views54 pagesAnatomi Indra Penglihatan
Uploaded by
Harli FeryadiCopyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
You are on page 1of 54
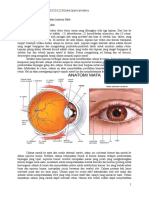
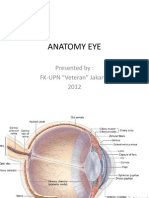
Anatomi Indra Penglihatan
Organ Penglihatan (Organon Visus; Mata)
Bola mata (bubus oculi), atau organ penglihatan, berada pada kavitas orbita, dimana organ ini dilindungi dari
cedera dan pergerkan oleh otot-otot okular serta tulang (os sphenoidale, zygomaticum, frontale, ethmoidale,
lacrimale, dan maxilla). Selain itu, ada pula struktur aksesorius yang berhubungan dengan mata, seperti otot-
otot, fascia, alis, kelopak mata, konjungtiva, dan badan lakrimal.
Ukuran bola mata lebih panjang pada diameter transversal dan antero-posterior daripada diameter vertikal. Pada
wanita, ketiga diameter tersebut lebih kecil daripada laki-laki. Diameter antero-posterior pada bayi baru lahir
berkisar 17.5 mm, dan saat pubertas berkisar 20-21 mm.
Bola mata terbenam dalam lemak di orbita, tetapi dipisahkan dari jaringan tersebut oleh kantung membranosa
tipis, fascia bulbi.
Lapisan Mata
Lapisan mata dari luar ke dalam adalah: (1) tunika fibrosa, terdiri dari sklera di bagian belakang dan kornea di
bagian depan; (2) tunika vascular berpigmen, di bagian belakang terdapat koroid, dan di bagian depan terdapat
badan siliaris dan iris; dan (3) tunika nervosa, retina.
Tunika fibrosa (tunica fibrosa oculi)
Sklera dan kornea membentuk tunika fibrosa bola mata; sklera berada di lima perenam bagian posterior dan
opak; kornea membentuk seperenam bagian anterior dan transparan.
Sklera memiliki densitas yang tinggi dan sangat keras, merupakan membran solid yang berfungsi
mempertahankan bentuk bola mata. Sklera lebih tebal di bagian belakang daripada di depan; ketebalan di
bagian belakang 1 mm. Permukaan eksternal sklera berwarna putiih, dan menempel pada permukaan dalam
fascia bulbi; bagian anterior sklera dilapisi membran konjungtiva bulbi. Di bagian depan, sklera berhubungan
langsung dengan kornea, garis persatuannya dinamakan sclero-corneal junction atau limbus. Pada bagian dalam
sklera dekat dengan junction terdapat kanal sirkular, sinus venosus sclera (canal of Schlemm). Pada potongan
meridional dari bagian ini, sinus tampak seperti cekungan (cleft), dinding luarnya terdiri dari jaringan solid
sklera dan dinding dalamnya dibentuk oleh massa triangular jaringan trabekular.
Aqueous humor direasorbsi menuju sinus skleral oleh jalur pectinate villi yang analog dengan struktur dan
fungsi arachnoid villi pada meninges serebral menuju pleksus vena sklera.
Kornea merupakan bagian proyeksi transparan dari tunika eksternal, dan membentuk seperenam permukaan
anterior bola mata. Kornea berbentuk konveks di bagian anterior dan seperti kubah di depan sklera. Derajat
kelengkungannya berbeda pada setiap individu.
Tunika vaskular (tunica vasculosa oculi)
Tunika vaskular mata terdiri dari koroid di bagian belakang, badan siliaris serta iris di bagian depan.
Koroid berada di lima perenam bagian posterior bola mata, dan memanjang sepanjang ora serrata. Badan
siliaris menghubungkan koroid dengan lingkaran iris. Iris adalah diafrgama sirkular di belakang kornea, dan
tampak di sekeliling pusat, apertura bundar, pupil.
Koroid merupakan membran tipis, vaskular, warna coklat tua atau muda. Di bagian belakang ditembus oleh
nervus optikus. Lapisan ini lebih tebal di bagian belakang daripada di bagian depan.
Salah satu fungsi koroid adalah memberikan nutrisi untuk retina serta menyalurkan pembuluh darah dan saraf
menuju badan siliaris dan iris.
Badan siliaris (corpus ciliare) merupakan terusan koroid ke anterior yang terdapat processus ciliaris serta
musculus ciliaris.
Iris dinamakan berdasarkan warnanya yang beragam pada individu berbeda. Iris adalah lempeng (disk)
kontraktil, tipis, sirkular, berada di aqueous humor antara kornea dan lensa, dan berlubang di tengah yang
disebut pupil. Di bagian perifernya, iris menempel dengan badan siliaris, dan juga terkait dengan;
permukaannya rata, bagian anterior menghadap ke kornea, bagian posterior menghadap prosesus siliaris dan
lensa. Iris membagi ruangan antara lensa dan kornea sebagai ruang anterior dan posterior. Ruang anterior mata
dibentuk di bagian depan oleh permukaan posterior kornea; di bagian belakang oleh permukaan anterior iris dan
bagian tengah lensa. Ruang posterior adalah celah sempit di belakang bagian perifer iris, dan di depan ligamen
suspensori lensa dan prosesus siliaris.
Tunika nervosa (Tunica interna)
Retina adalah membran nervosa penting, dimana gambaran objek eksternal ditangkap. Permukaan luarnya
berkontak dengan koroid; permukaan dalamnya dengan membran hialoid badan vitreous. Di belakang, retina
berlanjut sebagai nervus optikus; retina semakin tipis di bagian depan, dan memanjang hingga badan siliaris,
dimana ujungnya berupa cekungan, ora serrata. Disini jaringan saraf retina berakhir, tetapi pemanjangan tipis
membran masih memanjang hingga di belakang prosesus siliaris dan iris, membentuk pars ciliaris retina dan
pars iridica retina. Tepat di bagian tengah di bagian posterior retina, pada titik dimana gambaran visual paling
bagus ditangkap, berupa area oval kekuningan, makula lutea; pada makula terdapat depresi sentral, fovea
sentralis. Fovea sentralis retina sangat tipis, dan warna gelap koroid dapat terlihat. Sekitar 3 mm ke arah nasal
dari makula lutea terdapat pintu masuk nervus optikus (optic disk), arteri sentralis retina menembus bagian
tengah discus. Bagian ini satu-satunya permukaan retina yang insensitive terhadap cahaya, dan dinamakan blind
spot.
Media Refraksi
Media refraksi: kornea, aqueous humor, crystalline lens, vitreous body.
Aqueous humor (humor aqueus)
Aqueous humor mengisi ruang anterior dan posterior bola mata. Kuantitas aqueous humor sedikit, memiliki
reaksi alkalin, dan sebagian besar terdiri dari air, kurang dari seperlimanya berupa zat padat, utamanya klorida
sodium.
Vitreous body (corpus vitreum)
Vitreous body membentuk sekitar empat perlima bola mata. Zat seperti agar-agar ini mengisi ruangan yang
dibentuk oleh retina. Transparan, konsistensinya seperti jeli tipis, dan tersusun atas cairan albuminus
terselubungi oleh membrane transparan tipis, membran hyaloid. Membran hyaloid membungkus badan
vitreous. Porsi di bagian depan ora serrata tebal karena adanya serat radial dan dinamakn zonula siliaris (zonule
of Zinn). Disini tampak beberapa jaringan yang tersusun radial, yaitu prosesus siliaris, sebagai tempat
menempelnya. Zonula siliaris terbagi atas dua lapisan, salah satunya tipis dan membatasi fossa hyaloid; lainnya
dinamakan ligamen suspensori lensa, lebih tebal, dan terdapat pada badan siliaris untuk menempel pada kapsul
lensa. Ligamen ini mempertahankan lensa pada posisinya, dan akan relaksasi jika ada kontraksi serat sirkular
otot siliaris, maka lensa akan menjadi lebih konveks. Tidak ada pembuluh darah pada badan vitreous, maka
nutrisi harus dibawa oleh pembuluh darah retina dan prosesus siliaris.
Crystalline lens (lens crystallina)
Lensa terletak tepat di belakang iris, di depan badan vitreous, dan dilingkari oleh prosesus siliaris yang mana
overlap pada bagian tepinya. Kapsul lensa (capsula lentis) merupakan membran transparan yang melingkupi
lensa, dan lebih tebal pada bagian depan daripada di belakang. Lensa merupakan struktur yang rapuh namun
sangat elastis. Di bagian belakang berhadapan dengan fossa hyaloid, bagian depan badan vitreous; dan di
bagian depan berhadapan dengan iris. Lensa merupakan struktur transparan bikonveks. Kecembungannya di
bagian anterior lebih kecil daripada bagian posteriornya.
Organ Aksesorius Mata (Organa Oculi Accessoria)
Organ aksesorius mata termasuk otot okular, fascia, alis, kelopak mata, konjungtiva, dan aparatus lakrimal.
Lacrimal apparatus (apparatus lacrimalis)
Apparatus lakrimal terdiri dari (a) kelenjar lakrimal, yang mensekresikan air mata, dan duktus ekskretorinya,
yang menyalurkan cairan ke permukaan mata; (b) duktus lakrimal, kantung (sac) lakrimal, dan duktus
nasolakrimal, yang menyalurkan cairan ke celah hidung.
Lacrimal gland (glandula lacrimalis) terdapat pada fossa lakrimal, sisi medial prosesus zigomatikum os frontal.
Berbentuk oval, kurang lebih bentuk dan besarnya menyerupai almond, dan terdiri dari dua bagian, disebut
kelenjar lakrimal superior (pars orbitalis) dan inferior (pars palpebralis). Duktus kelenjar ini, berkisar 6-12,
berjalan pendek menyamping di bawah konjungtiva.
Lacrimal ducts (lacrimal canals), berawal pada orifisium yang sangat kecil, bernama puncta lacrimalia, pada
puncak papilla lacrimales, terlihat pada tepi ekstremitas lateral lacrimalis. Duktus superior, yang lebih kecil
dan lebih pendek, awalnya berjalan naik, dan kemudian berbelok dengan sudut yang tajam, dan berjalan ke arah
medial dan ke bawah menuju lacrimal sac. Duktus inferior awalnya berjalan turun, dan kemudian hamper
horizontal menuju lacrimal sac. Pada sudutnya, duktus mengalami dilatasi dan disebut ampulla. Pada setiap
lacrimal papilla serat otot tersusun melingkar dan membentuk sejenis sfingter.
Lacrimal sac (saccus lacrimalis) adalah ujung bagian atas yang dilatasi dari duktus nasolakrimal, dan terletak
dalam cekungan (groove) dalam yang dibentuk oleh tulang lakrimal dan prosesus frontalis maksila. Bentuk
lacrimal sac oval dan ukuran panjangnya sekitar 12-15 mm; bagian ujung atasnya membulat; bagian bawahnya
berlanjut menjadi duktus nasolakrimal.
Nasolacrimal duct (ductus nasolacrimalis; nasal duct) adalah kanal membranosa, panjangnya sekitar 18 mm,
yang memanjang dari bagian bawah lacrimal sac menuju meatus inferior hidung, dimana saluran ini berakhir
dengan suatu orifisium, dengan katup yang tidak sempurna, plica lacrimalis (Hasneri), dibentuk oleh lipatan
membran mukosa. Duktus nasolakrimal terdapat pada kanal osseous, yang terbentuk dari maksila, tulang
lakrimal, dan konka nasal inferior.
Otot-otot ekstraokular
1. Rectus medialis.
2. Rectus superior.
3. Rectus lateralis.
4. Rectus inferior.
5. Obliquus superior.
6. Obliquus inferior.
Gerakan Bola Mata
Sistem kontrol serebral yang mengarahkan gerakan mata ke obyek yang dilihat merupakan suatu sistem yang
sangat penting dalam menggunakan kemampuan pengelihatan sepenuhnya. Sistem ini dikatakan sama
pentingnya dalam pengelihatan dengan sistem interpretasi berbagai sinyal-sinyal visual dari mata. Dalam
mengarahkan gerakan mata ini, tubuh menggunakan 3 pasang otot yang berada di bawah kendali nervus III, IV,
dan VI. Nukleus dari ketiga nervus tersebut saling berhubungan dengan fasikulus longitudinalis lateralis,
sehingga inervasi otot-otot bola mata berjalan secara resiprokal.
Gerakan Fiksasi Bola Mata
Gerakan fiksasi bola mata dikontrol melalui dua mekanisme neuronal. Yang pertama, memungkinkan seseorang
untuk untuk memfiksasi obyek yang ingin dilihatnya secara volunter; yang disebut seabgai mekanisme fiksasi
volunter. Gerakan fiksasi volunter dikontrol oleh cortical field pada daerah regio premotor pada lobus frontalis.
Yang kedua, merupakan mekanisme involunter yang memfiksasi obyek ketika ditemukan; yang disebut sebagai
mekanisme fiksasi involunter. Gerakan fiksasi involunter ini dikontrol oleh area visual sekunder pada korteks
oksipitalis, yang berada di anterior korteks visual primer. Jadi, bila ada suatu obyek pada lapang pandang, maka
mata akan memfiksasinya secara involunter untuk mencegah kaburnya bayangan pada retina. Untuk
memindahkan fokus ini, diperlukan sinyal volunter sehingga fokus fiksasi bisa diubah.
Gerakan saccadic
Gerakan saccadic merupakan lompatan-lompatan dari fokus fiksasi mata yang terjadi secara cepat, kira-kira dua
atau tiga lompatan per detik. Ini terjadi ketika lapang pandang bergerak secara kontinu di depan mata. Gerakan
saccadic ini terjadi secara sangat cepat, sehingga lamanya gerakan tidak lebih dari 10% waktu pengamatan.
Pada gerakan saccadic ini, otak mensupresi gambaran visual selama saccade, sehingga gambaran visual selama
perpindahan tidak disadari.
Gerakan Mengejar
Mata juga dapat terfiksasi pada obyek yang bergerak; gerakan ini disebut gerakan mengejar (smooth pursuit
movement).
Gerakan vestibular
Mata meyesuaikan pada stimulus dari kanalis semisirkularis saat kepala melakukan pergerakan.
Gerakan konvergensi
Kedua mata mendekat saat objek digerakkan mendekat.
Jaras
Cahaya yang sampai di retina tersebut akan mengakibatkan hiperpolarisasi dari reseptor pada retina.
Hiperpolarisasi ini akan mengakibatkan timbulnya potensial aksi pada sel-sel ganglion, yang aksonnya
membentuk nervus optikus. Kedua nervus optikus akan bertemu pada kiasma optikum, di mana serat nervus
optikus dari separuh bagian nasal retina menyilang ke sisi yang berlawanan, yang kemudian akan menyatu
dengan serat nervus optikus dari sisi temporal yang berlawanan, membentuk suatu traktus optikus. Serat dari
masing-masing traktus optikus akan bersinaps pada korpus genikulatum l
CONJUNCTIVITIS
Merupakan pembengkakan pada conjuctiva, yaitu membran transparan yang melapisi permukaan bagian putih
bola mata dan bagian dalam kelopak mata. Akibatnya kelopak mata menjadi bengkak dan mengeluarkan nanah.
Sering disebut dengan pink eye sesuai dengan tandanya, yaitu warna merah.
Conjunctivitis dapat disebabkan oleh virus, bakteri atau alergen. Hal ini dapat dibedakan dari jumlah dan
kekentalan cairan mata yang keluar.
Conjunctivitis karena virus atau alergen biasanya cukup diatasi dengan kompres dingin untuk mengempiskan
kembali pembengkakan. Conjunctivitis karena bakteri diperlukan salep mata yang mengandung antibiotik.
Kelainan Saraf Optikus DEFINISI
Saraf-saraf kecil pada retina merasakan sinar dan mengrimkan gelombang saraf kepada saraf optikus, yang
akan membawa gelombang saraf tersebut ke otak.
Kelainan di sepanjang saraf optikus dan percabangannya, maupun kerusakan pada otak bagian belakang (yang
mengolah rangsangan visuil) bisa menyebabkan gangguan penglihatan.
Saraf optikus memiliki rute yang tidak biasa, yaitu setiap saraf membelah dan sebagian menyilang pada kiasma
optikum ke sisi yang berlawanan.
Dengan susunan anatomi tersebut, maka kerusakan di sepanjang jalur saraf optikus menyebabkan pola
gangguan penglihatan yang khas:
Jika kerusakan saraf optikus terjadi diantara bola mata kiri dan kiasma optikum maka kebutaan terjadi
pada mata kiri.
Jika kerusakan terletak di belakang jalur saraf optikus, maka gangguan penglihatan hanya terjadi pada
setengah lapang pandang pada kedua mata. Keadaan ini disebut hemianopsia.
Jika kerusakan terjadi pada kiasma optikum, maka kedua mata mengalami penurunan fungsi penglihatan
tepi.
Jika kerusakan jalur saraf optikus terjadi pada sisi otak yang berlawanan (akibat stroke, perdarahan atau
tumor), maka kedua mata akan kehilangan separuh lapang pandangnya pada sisi yang sama.
PAPILEDEMA
Papiledema adalah suatu keadaan dimana terjadi pembengkakan saraf optikus pada tempat masuknya ke mata
akibat peningkatan tekanan di sekitar otak.
Papiledema hampir selalu menyerang kedua mata dan biasanya disebabkan oleh:
abses otak
meningitis)
Pseudotumor otak
Trombosis sinus kavernosus
-paru yang berat.
Pada awalnya, papiledema menyebabkan sakit kepala tanpa disertai gangguan penglihatan.
Pengobatan tergantung kepada penyebab meningkatnya tekanan di dalam otak.
Untuk mengurangi tekanan bisa diberikan obat-obatan atau dilakukan pembedahan.
Jika tidak segera diatasi, maka bisa terjadi kerusakan saraf optikus dan otak yang sifatnya permanen.
PAPILITIS
Papilitis (Neuritis Optikus) adalah peradangan pada ujung saraf optik yang masuk ke dalam mata.
Palpitis bisa terjadi akibat berbagai keadaan, meskipun penyebabnya yang pasti tidak dapat ditentukan.
Pada penderita yang berusia diatas 60 tahun, kemungkinan penyebabnya adalah arteritis temporalis.
Papilitis juga bisa terjadi karena virus dan penyakit kekebalan.
Papilitis biasanya hanya menyerang satu mata, tetapi tidak tertutup kemungkinan kedua mata akan terkena.
Gejalanya berupa penurunan fungsi penglihatan, yang bervariasi mulai dari bintik buta yang kecil sampai
kebutaan total yang terjadi dalam waktu 1-2 hari.
Penderita bisa merasakan nyeri atau tidak sama sekali.
Diagnosis ditegakkan berdasarkan gejala dan hasil pemeriksaan berikut:
- pemeriksaan lapang pandang
- pemeriksaan olftalmoskop
- pemeriksaan respon refleks pupil
- CT scan atau MRI mata.
Pengobatan tergantung kepada penyebabnya.
Kortikosteroid sering diberikan sebagai pengobatan awal.
NEURITIS RETROBULBER
Neuritis Retrobulber adalah peradangan pada bagian dari saraf optikus yang terletak tepat di belakang mata.
Biasanya kelainan ini hanya menyerang satu mata.
Penyebab tersering adalah sklerosis multipel.
Kadang penyebabnya tidak diketahui.
Dengan segera akan terjadi penurunan fungsi penglihatan dan jika mata digerakkan akan timbul nyeri.
Sekitar 50% kasus menunjukkan perbaikan dalam waktu 2-8 minggu meskipun tanpa pengobatan.
Penglihatan kabur di pusat lapang pandang kadang menetap dan sering terjadi kekambuhan, terutama jika
penyebabnya adalah sklerosis multipel.
Setiap kekambuhan akan memperburuk fungsi penglihatan.
Saraf optikus bisa mengalami kerusakan permanan dan kadang serangan berulang menyebabkan kebutaan total.
Pengobatan tergantung kepada penyebabnya dan biasanya diberikan kortikosteroid.
AMBLIOPIA TOKSIKA
Ambliopia Toksika adalah suatu keadaan yang menyerupai neuritis retrobulber, tetapi biasanya menyerang
kedua mata.
Penyebab terjadinya penyakit ini adalah malnutrisi.
Penyebab lainnya adalah bahan-bahan kimia, seperti yang terkandung dalam rokok, timah hitam, metanol,
kloramfenikol, digitalis, etambutol dan lain-lain.
Para peminum alkohol memiliki resiko menderita ambliopis toksika.
Terjadi penurunan fungsi penglihatan pada daerah yang kecil di pusat lapang pandang, yang secara perlahan
meluas dan bisa berkembang menjadi kebutaan total.
Penderita sebaiknya menghindari tembakau, alkohol atau bahan kimia penyebabnya.
Jika penderita adalah seorang alkoholik, sebaiknya menjalani diet yang seimbang dan mengkonsumsi vitamin B
kompleks.
Untuk membuang timah hitam dari dalam tubuh penderita bisa digunakan obat chelating.
Penyebab Palpitis & Neuritis Retrobulber
1. Sklerosis multipel
2. Penyakit virus
3. Arteritis temporalis dan peradangan arteri lainnya
4. Keracunan bahan kimia (misalnya timah hitam, metanol)
5. Tumor yang telah menyebar ke saraf optikus
6. Reaksi alergi terhadap sengatan lebah
7. Meningitis
8. Sifilis
9. Uveitis
10. Arteriosklerosis.
KATARAK -
Katarak adalah kekeruhan pada lensa mata yang mengakibatkan penglihatan kabur. Kata katarak berasal dari
bahasa Latin - cataracta yang berarti air terjun, karena orang yang menderita katarak mempunyai penglihatan
yang kabur seolah-olah dibatasi oleh air terjun.
Kekeruhan lensa ini biasanya mengenai salah satu atau kedua mata dan tampak kekeruhan lensa yang
mengakibatkan lensa tidak transparan, sehingga pupil akan berwarna putih. Walau demikian, jika katarak telah
mengenai satu mata tidak berarti akan menularkan ke mata yang lain.
Pada mata sehat, lensa yang jernih berfungsi meneruskan cahaya ke dalam mata agar mata dapat memfokuskan
benda dari jarak yang berbeda-beda. Sebaliknya pada penderita katarak, lensa mata yang keruh menyebabkan
cahaya yang masuk ke dalam mata dapat terpencar dan mengakibatkan penglihatan kabur.
Katarak adalah suatu penyakit mata yang erat hubungannya dengan mereka yang berusia lanjut. Namun
demikian, katarak juga dapat menimpa pada pasien usia kurang dari 1 tahun. Hal ini disebabkan faktor bawaan
pada saat di kandungan (karena rubella ataupun kelainan metabolic seperti galactosemia) dan juga faktor
turunan. Katarak jenis ini disebut congenital cataracts.
Walaupun jarang terjadi, katarak dapat juga menimbulkan kebutaan. Hal ini disebabkan karena lensa yang
keruh dapat menghalangi pemeriksaan dokter untuk bagian dalam mata yang lain seperti misalnya perubahan
keadaan pada retina atau kerusakan syaraf mata meneruskan perintah dari mata ke otak sehingga menyebabkan
kebutaan pada mata.
PENYEBAB
Katarak dapat diakibatkan oleh:
1) bermacam-macam penyakit mata seperti Glaucoma (tekanan bola mata yang tinggi), Ablasi, Uveitis eretinitis
pigmentosa,
2) bahan toksik khusus (kimia & fisik), obat-obatan steroid
3) keracunan beberapa jenis obat-obatan (kortikosteroid, ergot, antikolinesterase topikal,
4) kelainan sistemik atau metabolik: Diabetes Mellitus, Galaktosemi & distrofi miotonik.
GEJALA
Pada awal terjadinya katarak, seseorang akan merasa adanya selaput tipis yang menghalangi penglihatan atau
merasa sangat silau jika berada di bawah cahaya terang, karena lensa yang keruh bukan memfokuskan cahaya
yang masuk, tetapi memecahkannya. Pada perkembangan lebih lanjut, penglihatan menjadi semakin memburuk
dan bila diperhatikan lensa mata menjadi berwarna putih.
Katarak berkembang secara perlahan dan tidak menimbulkan nyeri. Gangguan penglihatan yang muncul terjadi
secara bertahap, seperti:
- kesulitan melihat pada malam hari
- melihat lingkaran di sekeliling cahaya atau cahaya terasa menyilaukan mata
- penurunan ketajaman penglihatan (bahkan pada siang hari)
- sering berganti kaca mata
- penglihatan ganda pada salah satu mata.
Di beberapa kasus katarak menyebabkan pembengkakan lensa dan peningkatan tekanan di dalam mata
(glaukoma), yang dapat menimbulkan rasa nyeri.
PENGOBATAN KATARAK
Penggunaan obat-obatan yang ada saat ini hanya bertujuan untuk memperlambat penebalan katarak. Katarak
merupakan masalah di masyarakat yang menimbulkan kebutaan, tetapi bisa diatasi terutama dengan operasi.
Jika katarak tidak mengganggu pekerjaan sehari-hari atau menimbulkan penyulit seperti glaucoma, uveitis dan
bila tidak mengganggu kehidupan sosial atau atas indikasi medik lainnya, maka biasanya tidak perlu dilakukan
pembedahan. Dalam banyak kasus, menunda operasi katararak tidak akan menyebabkan kerusakan permanen
pada mata atau menyebabkan operasi menjadi lebih sulit. You do not have to rush into surgery. Talk to your
eye care professional. Learn about the risks, benefits, and expected results of cataract surgery. Make sure
cataract surgery is right for you.
Jika katarak menimpa pada kedua mata, maka operasi harus dilakukan satu per satu dengan jarak 4-8 minggu.
JENIS OPERASI
Upaya penyembuhan katarak yang paling efektif adalah dengan operasi pengangkatan lensa yang keruh dan
diganti dengan lensa buatan yang disebut sebagai keratoplasty.
Dikenal dua jenis operasi pada katarak yaitu tanpa implantasi IOL (Intra Ocular Lens Lensa tanam) dan
dengan implantasi IOL.
1. Operasi katarak ekstrakapsuler (ECCE): tindakan pembedahan pada lensa katarak, di mana dilakukan
pengeluaran isis lensa dengan memecah atau merobek kapsul lensa anterior sehingga masa lensa atau korteks
lensa dapat keluar melalui robekan terebut. Teknik ini bisa dikerjakan pada semua stadium katarak kecuali pada
luksasio lentis. Memungkinkan diberi lensa tanam (IOL) untuk pemulihan visus. Komplikasi lebih jarang
timbul durante operasi dibanding ICCE.
2. Phacoemulsification (PE) atau phaco: teknik operasi ini tidak berbeda jauh dengan cara ECCE, tetapi
nucleus lensa diambil dengan menggunakan gelombang suara berfrekuensi tinggi (emulsifier). Dibanding
ECCE, maka irisan luka operasi lebih kecil sehingga setelah diberi IOL rehabilitasi visus lebih cepat, di
samping itu penyulit pascabedah lebih sedikit ditemukan.
Pada saat operasi katarak, dokter akan membuka daerah depan mata dengan bantuan mikroskop untuk
mengangkat lensa yang keruh untuk digantikan dengan lensa buatan. Operasi tidak menimbulkan rasa sakit
karena pasien akan diberi anestasi lokal berupa tetes mata.
RESIKO OPERASI
Sama seperti pada operasi lainnya, resiko yang mungkin terjadi adalah infeksi dan pendarahan. Infeksi atau
pendarahan yang terjadi dapat menyebabkan kehilangan penglihatan. Karena itu dokter akan meminta pasien
untuk menghentikan pengobatan tertentu yang sedang dijalani yang memungkinkan terjadinya resiko ini.
Operasi katarak juga dapat menyebabkan terjadinya inflammation (sakit, mata merah, bengkak), kehilangan
penglihatan, penglihatan ganda, dan tekanan tinggi pada bola mata yang menyebabkan rasa nyeri.
Di beberapa kasus, IOL kemudian dapat menyebabkan mata keruh dan menyebabkan kaburnya penglihatan.
Kondisi ini dikenal dengan istilah after-cataract dan biasanya terjadi setelah beberapa bulan atau tahun sejak
operasi katarak dilakukan. After-cataract dapat diatasi dengan membuat lubang kecil pada selaput mata dengan
menggunakan laser supaya cahaya dapat masuk kedalam lensa mata.
Namun demikian, operasi katarak juga merupakan operasi teraman dan efektif dibanding jenis operasi lainnya.
Sekitar 90% kasus operasi katarak di Amerika, mereka yang menjalani operasi katarak dapat pulih dan
memiliki penglihatan yang jelas kembali.
SEBELUM OPERASI
Satu atau dua minggu sebelum operasi, dokter akan melakukan berbagai tes, seperti mengukur kurva kornea
dan bentuknya. Tes ini diperlukan agar dokter dapat menentukan tipe IOL yang tepat. Disamping itu dilakukan
berbagai tes lain standard operasi, seperti gula darah, tekanan darah, jumlah darah dll.
Yang perlu diperhatikan adalah 12 jam sebelum operasi, pasien harus puasa makan dan minum.
SELAMA OPERASI
Di klinik mata atau rumah sakit, mata akan dicuci dan dibersihkan sebelum operasi. Operasi biasanya akan
dilakukan kurang dari 1 jam dan biasanya pasien hampir tidak merasakan sakitnya. Banyak pasien yang
memilih untuk tetap sadar selama operasi, hanya dibagian mata diberikan bius lokal. Jika tidak terjadi
pendarahan dan keadaan memungkinkan, pasien bahkan dapat diijinkan pulang pada hari itu juga.
SETELAH OPERASI
Setelah operasi mata yang dioperasi akan ditutup dengan kasa dan tidak boleh kena air selama 2-4 hari, tidak
boleh terpukul dan jangan digosok-gosok.
Jaga kebersihan mata, cuci tangan sebelum menyentuh mata, dan minum obat2an atau menggunakan obat tetes
mata sesuai dengan petunjuk dokter untuk mengurangi resiko terjadinya infeksi.
Untuk melindungi mata dari cedera, pasien sebaiknya menggunakan kaca mata atau pelindung mata yang
terbuat dari logam termasuk waktu tidur (siang dan malam) minimal selama 1 (satu) minggu setelah operasi
atau sampai luka pembedahan benar-benar sembuh.
Pada awalnya penglihatan memang belum sejelas seperti yang diharapkan, tetapi makin hari akan bertambah
jelas. Beberapa minggu setelah operasi dilakukan, pasien dapat diberi resep untuk kacamata khusus yang
membantu agar mempunyai penglihatan yang tepat setelah pengangkatan lensa.
Jangan menunduk atau membongkokan badan (kepala lebih rendah dari dada) untuk mengangkat benda dari
lantai. Jangan mengangkat barang yang berat dan tidur tengkurap.
Selain itu pemeliharaan pasca operasi tidak hanya mata tetapi gula darah, tekanan darah, pola istirahat, yang
kemudian ikut mempengaruhi kesiapan mata untuk beradaptasi dengan lensa yg dipasangkan pengganti
tersebut.
Di banyak kasus, diperlukan 8 minggu untuk kesembuhan total.
PENCEGAHAN
Walaupun pencegahan katarak secara ilmiah belum dapat dibuktikan, namun menggunakan ultraviolet-
protecting sunglasses ketika berada di luar ruangan pada siang hari dapat mengurangi resiko timbulnya katarak.
Penggunakan antioksidan seperti vitamin C & E serta karotenoid secara teori juga dapat mencegah terjadinya
katarak. Disamping itu upaya pencegahan dapat dilakukan dengan cara mengasup makanan bergizi seimbang
dan juga memperbanyak porsi buah dan sayuran.
Penyakit Mata Merah
Penyakit mata merah alias belekan sering mewabah di beberapa daerah. Pangkal
sebabnya cukup jelas : virus. Kalau hanya virus memang tidak apa-apa.Tapi
ketika virus menyerang seseorang yang sedang lemah, kondisi fisiknya, maka
infeksinya akan berbahaya karena ditunggangi kuman.
Gara-gara ditunggangi kuman, penyakit mata merah menjadi bengkak, merah membara,
disertai rasa nyeri pada bola mata. Ketika menjadi infeksi, produksi tahi
mata (belek) bertambah. Saat bangun tidur, penderita bahkan sulit membuka
matanya. Banyak kotoran di seputar tepi kelopak mata. Proses ini berlangsung
cepat, menyebabkan penglihatan kabur dan terasa ada ganjalan di bola mata.
Sangat menular
Penyakit mata merah sangat menular. Semua alat yang dipakai dan menyentuh
mata seperti kaca mata, sapu tangan, handuk, lensa kontak, perias mata, mejadi
sumber penular. Tanpa sadar penularan bisa berlangsung lewat jemari tangan
yang sudah tercemar kuman atau virus.
Orang yang pekerjaannya banyak memegang uang, misalnya kasir, mudah tertular
infeksi mata. Kalau salah seorang anggota keluarga ada yang terkena penyakit
ini, maka anggota lain dalam keluarga mudah terkena.
Virus penyakit mata merah ini bertebaran di udara dan siap hinggap di tempat-tempat
keramaian, seperti terminal, bioskop, dan sekolah atau bekerja. Selain menambah
buruk proses penyakitnya, juga membahayakan orang sekitarnya, sekalipun sudah
berkacamata.
Tak mempan obat warung
Tidak semua infeksi mata perlu diobati jika penyebabnya virus. Namun,
jika penyebabnya kuman, baik sejak awal maupun kuman yang menunggangi kemudian,
diperlukan antibiotik. Terlebih jika infeksinya oleh trachoma yang komplikasinya
bisa mengakibatkan kebutaan.
Sayangnya, obat tetes mata yang bisa dibeli di warung tidak mampu menyembuhkan.
Banyak pasien tertunda penyembuhannya karena mengandalkan obat mata asal warung.
Obat mata warung hanya membersihkan bola mata dari polusi debu dan iritasi,
tapi tidak membunuh bibit penyakit. Lebih-lebih jika penyakitnya jamur. Perlu
jenis obat khusus, baik yang mengandung anti jamur selain antibiotik
baik dalam bentuk salep atau tetes.
Apa perbedaan salep dengan tetes? Untuk penyakit infeksi mata yang berat,
daya kerja salep lebih bertahan lama. Sebab, sesuai bentuknya obat berbentuk
salep
lebih mudah menempel dan bertahan lama pada selaput lendir mata di bandingkan
dengan obat tetes. Obat tetes lekas habis masa kerjanya karena mudah mengalir
ke luar lagi bersama air mata.
Untuk itu kalau memakai obat tetes, perlu pemberian obat tetes lebih sering
dibandingkan dengan pemakaian salep, mungkin setiap 3 4 jam sekali.
Atau bisa lebih dari itu, sesuai tingkat keparahan infeksinya.
Salep kurang disukai sebab mengganggu pandangan dan memberikan rasa kurang
enak di mata, selain kurang sedap dipandang. Lagi pula tidak semua pasien
memakai salep mata secara benar. Mereka mengoleskan salep pada selaput lendir
merah kelopak mata, bukan langsung pada biji mata, sehingga berlepotan mengenai
bulu mata. Caranya, mirip dengan cara mengoleskan odol pada sikat gigi. Di
depan cermin, salep dioleskan pada sisi dalam kelopak mata bagian bawah dengan
cara menarik kelopak mata bawah.
Semua obat infeksi mata harus ditebus dengan resep dokter. Tidak semua penyakit
mata merah sama penyebabnya dan sama pula obatnya. Pemakaian obat mata sembarangan
bisa membehayakan mata. Untuk infeksi mata yang dinilai parah, dokter mempertimbangkan
pemberian obat minum, selain salep atau obat tetes mata.
Obat mata yang diresepkan dokter banyak jenisnya. Kandungan obatnya pun beraneka.
Selain ada berbagai pilihan jenis antibiotiknya, ada obat mata yang berisi
tambahan obat kostikosteroid. Obat ini dipilih untuk membantu mempercepat
penyembuhan peradangan.
Namun, tidak semua penyakit mata merah boleh memakai obat mata yang mengandung
bahan ini. Jika penyakit mata sudah mengenai bagian kornea (hitam mata), obat
jenis ini tidak boleh dipakai. Begitu juga jika penyakit mata merah disebabkan
oleh virus herpes, ada luka tusukan, atau borok pada kornea. Oleh karena itu,
penderita penyakit mata merah yang kelihatannya sama belum tentu boleh memakai
obat mata yang sama.
Tidak semua karena infeksi
Benar, tidak semua mata merah disebabkan oleh infeksi. Mungkin juga suatu
glaucoma (meningkatnya tekanan didalam bola mata sehingga merusak pandangan
dan berakhir dengan kebutaan). Atau bisa pula alergi mata, peradangan tirai
mata, atau akibat penyakit otoimun pada mata.
Bedanya, pada infeksi mata disertai dengan keluhan dan gejala infeksi umumnya,
seperti demam, tidak enak badan, rasa nyeri pada mata, ada peradangan pada
bola mata dan kelopaknya, disertai dengan bertambah banyaknya kotoran mata.
Sedangkan pada bukan infeksi mata, gejala dan tanda infeksi itu tidak ada.
Yang terlihat adalah sama-sama merahnya.
Mata merah karena alergi biasanya hilang timbul dan sudah berlangsung lama
disertairasa gatal dan mereda jika tidak kontak dengan debu, angin, atau serbuk
allergen lainnya. Pasien sendiri harus melacak faktor pencetus alergi pada
bola matanya, termasuk apakah faktor itu akibat kosmetik perias mata yang
tidak cocok.
Pengidap TBC, campak, difteria, cacingan pun dapat memperlihatkan gejala
mata merah. Tapi tentu tidak sembuh dengan obat antibiotik karena harus di
sembuhkan dulu penyakit yang jadi akar penyebabnya.<
Pemeriksaan Otot-Otot Mata
Dengan pemeriksaan gerakan bola mata dapat diketahui ada tidaknya kelainan saraf otot penggerak mata,
kelainan koordinasi atau mata juling. Gerakan mata normal tergantung dari fungsi dan kesehatan 12 buah otot
bola mata, tiap mata ada 6 otot. Didalam mata adapula otot yang mengatur gerakan orang-orangan mata atau
pupil, otot ini diperiksa dengan melihat reaksi pupil terhadap rangsangan cahaya. Adanya reaksi pupil abnormal
mungkin menunjukkan adanya kelainan syaraf mata.
Pemeriksaan Mata Luar
Dokter spesialis mata mengadakan observasi dengan teliti mulai dari kelopak mata, kelenjar air mata, sistem
pembuangan air mata, dan kesehatan disekitar mata.
Pemeriksaan Tekanan Bola Mata Dengan Tonometer
Pemeriksaan ini dikerjakan pada pasien dengan keluhan kecurigaan adanya gangguan tekanan bola mata pasien,
dengan menggunakan tonometer non kontak maupun tonometer aplanasi. Bagi pasien yang berumur lebih dari
40 tahun biasanya diperiksa tekanan bolamata.
Pemeriksaan Mata Dengan Lensa Pembesar dan atau Biomikroskop
Pada pemeriksaan biomikroskop ada seberkas cahaya diarahkan kedalam mata dan dokter spesialis mata
melihat dengan sebuah mikroskop khusus akan terlihat kornea, iris, lensa, korpus vitreum bagian depan secara
rinci. Dengan alat ini adanya katarak sudah dapat dilihat sebelum mengganggu penglihatan.
Pemeriksaan Oftalmoskopi
Oftalmoskop adalah alat ayng memencarkan seberkas sinar kedalam mata, memungkinkan dokter memeriksa
retina atau bagian belakang bola mata melalui pupil. Pemeriksaan oftalmoskopi dan penafsiran pemeriksaan
hasil pemeriksaan ini merupakan bagian terpenting dari rangkaian pemeriksaan medik yang komprehensif.
Dengan prosedur ini dapat dilihat gejala-gejala yang dapat menunjukkan adanya retina lepas, glaukoma,
tekanan darah tinggi, penyakit diabetes melitus, tumor otak dan penyakit-penyakit lain.
Pemeriksaan Lapang Pandangan
Dalam kondisi anda tertentu dokter spesialis mata ingin memeriksa lapang pandangan (penglihatan perifer)
anda. Informasi yang didapat dari pemeriksaan ini bermanfaat untuk menilai glaukoma dan tumor pada otak
atau mata. Pemeriksaan ini juga dapat bermanfaat untuk menentukan penyebab sakit kepala.
Pemeriksaan Tambahan Lain
Apabila dengan pemeriksaan diatas masih dianggap kurang untuk mendukung tegaknya diagnosis maka
diperlukan beberapa pemeriksaan tambahan lain seperti: Synophtophore strereoskopi test, Retinometer, Prisma
gonolens, USG Mata, Biometri, Foto Fundus, Foto FFA (Foto Fundus Fluorecent Angiografi), Laboratorium.
Penafsiran Hasil Pemeriksaan
Data ayng didapat dari berbagai pemeriksaan mata akan dinilai dan ditafsirkan oleh dokter spesialis mata. Bila
ditemukan adanya penyakit yang perlu ditangani secara medik ataupun bedah, dokter spesialis mata mungkin
akan menganjurkan anda untuk menjalani pemeriksaan lebih lanjut. Memberikan resep obat, pembedahan
dengan laser atau konvensional. Bila ditemukan kelainan refraksi yang perlu dikoreksi dokter spesialis mata
akan memberikan resep untuk mendapatkan kacamata atau lensa kontak.
Jika pemeriksaan dianggap masih kurang akan dirujuk kerumah sakit lain, yang mempunyai peralatan lebih
lengkap, misalnta Rongent Foto CT Scan dll.
BAB I
PENDAHULUAN
A.LATAR BELAKANG
Mata dapat terkena berbagai kondisi. beberapa diantaranya bersifat primer sedang yang lain, sekunder akibat
kelainan pada sistem organ tubuh lain. kebanyakan kondisi tersebut dapat dicegah bila terdeteksi awal, dapat
dikontrol dan penglihatan dapat dipertahankan.
(Brunner dan Suddarth, 2001)
Infeksi adalah invasi dan pembiakan mikroorganisme pada jaringan tubuh, terutama yan menyebabkan cedera
selular lokal akibat kompetisi metabolisme, toksin, replikasi intraselular/respon antigen antibodi
(dr. Difa Danis, kamus istilah kedokteran , 2002)
Inflamasi dan inefksi dapat terjadi pada beberapa struktur mata dan terhitung lebih dari setengah kelainan
mata. kelainan-kelainan yang umum terjadi pada mata oarng dewasa meliputi sebagai berikut :
1.Radang/inflamasi pada kelopak mata, konjungtira, kornea, koroid badan ciriary dan iris
2.Katarak, kekeruhan lensa
3.Glaukoma, peningkatan tekanan dalam bola mata (IOP)
4.Retina robek/lepas
Tetapi sebagian orang mengira penyakit radang mata/mata merah hanya penyakit biasa cukup diberi tetes
mata biasa sudah cukup. padahal bila penyakit radang mata tidak segera ditangani/diobati bisa menyebabkan
kerusakan pada mata/gangguan pada mata dan menimbulkan komplikasi seperti Glaukoma, katarak maupun
ablasi retina. untuk itu kali ini penulis memusatkan pada pencegahan dan penata laksanaan infeksi/radang mata
terdiri dari konjungtivitis, kerositis dan uveitis
(Barbara C.Long, 1996)
1.Definisi
a.Konjungtivitis
Konjungtivitis (mata merah) adalah inflamasi pada konjungtiva oleh virus, bakter, clamydia, alergi, trauma
(sengatan matahari)
(Barbara C Long, 1996)
Konjungtivitas adalah inflamasi peradangan konjungtiva dan ditandai dengan pembengkakan dan eksudat,
matatampak merah sehingga sering disebut penyakit mata merah.
(Brunner dan suddarth, 2001)
b.Keraktitis
Keraktitis adalah inflamasi pada kornea oleh bakteri, virus, hespes simplek, alergi, kekurangan vit. A .
(Barbara C Lonf 1996)
Keratitis adalah peradangan pada kornea, keratitis disebabkan oleh mikrobial dan pemajanan.
Keraktitis Mikrobial adalah infeksi pada kornea yang disebabkan oleh berbagai organisme bakteri, virus,
jamur/parasit. serta abrasi yang sangat bisa menjadi pintu masuk bakteri.
Keraktitis Pemajanan adalah infeksi pada ornea yang terjadi akibat kornea tidak dilembabkan secara memadai
dan dilindungi oleh kelopak mata kekeringan mata dapat terjadi dan kemudian diikuti ulserasi dan infeksi
sekunder
(Brunner dan Suddarth, 2001)
c.Uveitis
Uveitis adalah peradangan pada urea yang terdiri dari 3 struktur yaitu iris, badan siliar, karoid.
(www.medicastore.com, 2008)
Uveitis adalah invlamasi salah satu struktur traktus uvea (iris, badan siliar dan karoid). karena uvea
mengandung banyak pembuluh darah yang memberikan nutrisi pada mata maka jika terjadi peradangan pada
lapisan ini dapat mengakibatkan gangguan penglihatan.
(Brunner dan Suddarth, 2001)
2.Etiologi
a.Keratitis
1)Organisme bakteri
2)Virus
3)Jamur atau parasit
(Brunner dan Suddarth, 2001)
b.Konjungtivitis
1)Bisa bersifat infeksius (bakteri, klamidia, virus, jamur, parasit)
2)Imunologis (alergi)
3)Iritatif (bahan kimia, suhu listrik, radiasi, misalnya akibat sinar ultraviolet)
4)Berhubungan dengan penyakit sistemik
(Brunner dan Suddarth, 2001)
c.Uveitis
1)Alergen
2)Bakteri
3)Jamur
4)Virus
5)Bahan kimia
6)Trauma
7)Penyakit sistemik seperti sarkoidosis, kolitis, ulserativa, spondilitis, ankilosis, sindroma reiter, pars planitis,
toksoplasmosis, infeksi sitomegalovirus, nekrosis retina akut, toksokariasis, histoplamosis, tuberkulosis, sifilis,
sindroma behcel, oflamia simpatetik, sindroma vogt-hoyanagi-harada, sarkoma/limfoma.
(www.medicastore.com)
3.Menifestasi Klinis/Tanda dan Gejala
a.Konjungtivitis
Tanda dan gejala konjungtivitis bisa meliputi
1)Hiperemia (kemerahan)
2)Cairan
3)Edema
4)Pengeluaran air mata
5)Gatal pada kornea
6)Rasa terbakar/rasa tercakar
7)Seperti terasa ada benda asing
b.Keratitis
Manifestasi klinis dari keratitis meliputi :
1)Inflamasi bola mata yang jelas
2)Terasa benda asing di mata
3)Cairan mokopurulen dengan kelopak mata saling melekat saat bangun
4)Ulserasi epitel
5)Hipopion (terkumpulnya nanah dalam kamera anterior)
6)Dapat terjadi perforasi kornea
7)Ekstrusi iris dan endoftalmitis
8)Fotofobia
9)Mata berair
10)Kehilangan penglihatan bila tidak terkontrol
(Brunner dan Suddarth, 2001)
c.Uveitis
1)Monifestasi klinis dari uveitis meliputi :
Anterior :
1.nyeri mata
2.fotofobia
3.lakrimasi penglihatan kabur
4.pupil kecil
Posterior :
1.penurunan penglihatan
2.tidak nyaman yang ringan pada mata
2)Gejala awal pada uveitis mungkin tidak terlalu berat. penglihatan menjadi kabur/penderita melihat bintik
bintik hitam yang nelayanglayang. pada iritis biasanya timbul nyeri hebat, kemerahan pada sklera (bagian
putih mata) dan fotofobia.
(www.medicastore.com)
4.Klasifikasi/Macammacam
a.Konjungtivitis
1)Konjungtivitis kataral akula/subakuta/kronika
2)Konjungtivitis purulenta
3)Konjungtivitis flikten
4)Konjungstivitis membranasea/pseudomembran asea
5)Konjungstivitis vernal
6)Konjungstivitis atopi
7)Konjungstivitis folikularis non trakoma
8)Konjungstivitis folikularis trahoma
b.Keratitis
1)Keratitis superfisial nono ulseratif
seperti :
keratitis pungtata superfisial dari fuchs
keratitis nomularis dari dimmer
2)Keratitis superfisial ulseratif
seperti :
keratitis pungtata superfisial ulseratif
keratitis flikten
keratitis herpetika
3)Keratitis profunda non ulseratif
seperti :
keratitis interstisialis
keratitis pustuliformis profunda
4)Keratitis profunda ulseratif
seperti :
keratitis et lagoftalmus
keratitis neuroparalitik
c.Uveitis
1)Uveitis granulomatosa
2)Uveitis non granulomatosa
3)Uveitis campuran
(dr. Nana Wijaya, 1993)
5.Pathofisiologi
Pathofisiologi
Sebagian besar inflamasi mata disebabkan oleh makroorganisme, irigasi mekanis, atau sensitivitas terhadap
suatu zat. untungnya inflamasi tersebut tidak meningalkan bekas yang permanen. inflamasi kornea yang berat
atau ulkus kornea dapat menyebabkan kerusakan kornea yang meyebabkan ganguan penglihatan. komplikasi
dari uveitis dapat menimbulkan perekatan, glaukoma sekunder dan hilang penglihatan.
Sebaian besar inflamasi mata adalah tembel dan konjungstivitis. Tembel adalah infeksi folikel bulu mata atau
kelenjar pinggir kelopak mata yang relatif ringan. Organisme orang yang sering menginfeksi adalah
stafilokokus. Infeksi ini cenderung berkumpul karena organisma infeksi menyebar dari folikel rambut yang
satu ke yang lainnya. Kebersihan yang kurang dan gangguan kosmetik yang berlebihan dapat merugikan faktor
pendukung. Orangorang seharusnya diajarkan untuk tidak memencet tembel karena infeksi dapat menyebar
dan menyebabkan selulitis pada kelopak mata.
Konjungtivitis merupakan bagian besar dari penyakit mata dan ada yang akut dan ada yang kronik.
Konjungstivitis bakteri akut biasanya ditularkan oleh kontak langsung. Orang yang menyentuh matanya dengan
jari akan mengkontaminasi bendabenda seperti : handuk atau lap. Organisme penyebabnya biasanya
stafilokokus dan adenovirus. Konjungstivitis sederhana biasanya tidak lama.
Infeksi oleh Chlamydia trachomatis menyebabkan trachoma, suatu bentuk konjungstivitis yang jarang di
Amerika Serikat. tetapi bisa menyebabkan kebutaan terutama bagi orang-orang yang hidup didaerah kering dan
pendapatannya rendah, negara-negara di mediterranean yang panas dan timur jauh. Trachoma timbul mengikuti
konjungstivitis akut, kelopak mata menjadi berparut dan terbentuk granulasi-granulasi di permukaan dalam
kelopak dan menyebar ke kornea yang pada akhirnya menimbulkan hilangnya penglihatan. Pemeliharaan
kebersihan penting untuk mencegah dan mengatasi trachoma. Kornea yang parut memerlukan transplantasi
kornea mata. Konjungstivitis alergi biasanya disertai demam, kronis dan berulang-ulang.
(Barbara C .Long, 1996)
7.Komplikasi
a.Konjungstivitis
1)Komplikasi pada konjungstivitis kataral teronik merupakan segala penyulit dari blefaritis seperti ekstropin,
trikiasis
2)Komplikasi pada konjungstivitis purulenta adalah seringnya berupa ulkus kornea
3)Komplikasi pada konjungstivitis membranasea dan pseudomembranasea adalah bila sembuh akan
meninggalkan jaringan perut yang tebal di kornea
dapat mengganggu penglihatan orang menjadi buta
4)Komplikasi konjungstivitis vernal adalah pembentukan jaringan sikratik dapat mengganggu pengelihatan
b.Keratitis
Komplikasi keratitis
1)Hipopion
2)Perforasi kornea
3)Prognosis
c.Uveitis
Komplikasi uveitis
1)Katarak
2)Retinitis proliferans
3)Ablasi retina
4)Glaukoma sekunder, yang dapat terjadi pada stadium dini dan juga pada stadium lanjut
(dr. Nana Wijana, 1993)
8.Pemeriksaan Penunjang
a.Pemeriksaan Mata
1)Pemeriksaan tajam penglihatan
2)Pemeriksaan dengan uji konfrontasi, kampimeter dan perimeter (sebagai alat pemeriksaan lapang pandangan)
3)Pemeriksaan dengan melakukan uji fluoresein (untuk melihat adanya efek epitel kornea)
4)Pemeriksaan dengan melakukan uji festel (untuk mengetahui letak dan adanya kebocoran kornea)
5)Pemeriksaan oftalmoskop
6)Pemeriksaan dengan slitlamp dan loupe dengan sentolop (untuk melihat benda menjadi lebih besar dibanding
ukuran normalnya)
(Prof.dr. H. Sidafta Ilyas, SpM , 2008)
b.Therapi Medik
1)Konjungtivitis : Antibiotik topikal, obat tetes steroid untuk alergi (kontra indikasi pada hespes simplek virus)
2)Keratitis : Antibiotik topikal untuk infeksi bakteri, sulfat
atropin, doyuridin untuk herpes simplek
3)Uveitis : Scopoto lamine atau atropine untuk melebarkan pupil, kompres basah kortitkosteroid.
(Barbara C. Long, 1996)
9.Penatalaksanaan
a.Konjungtvitis
Penatalaksanaan, konjungtivitis biasanya hilang sendiri. Tapi, bergantung pada penyebabnya, terapi dapat
meliputi antibiotik sistemik atau topikal, bahan antiinflamasi, irigasi mata, pembersih kelopak mata, atau
kompres hangat.
Bila konjungtivitis disebabkan oleh mikroorganisme, pasien harus diajari bagaimana cara menghindari
kontraminasi mata yang sehat atau mata orang lain. Perawat dapat memberikan intruksi pada pasien untuk
tidak menggosok mata yang sakit dan kemudian menyentuh mata yang sehat, untuk mencuci tangan setelah
setiap kali memegang mata yang sakit, dan menggunakan kain lap, handuk, dan sapu tangan baru yang
terpisah. Asuhan khusus harus dilakukan oleh personal asuhan kesehatan. Untuk mengindari penyebaran
konjungtivitis antar pasien.
b.Keraktitis
1)Keraktitis Mikrobial
Pasien dengan infeksi kornea berat dirawat untuk pemberian berseri (kadang sampai tiap 30 menit sekali) tetes
anti mikroba dan pemeriksaan berkala oleh ahli optalmologi
Cuci tangan secara seksama
Harus memakai sarung tangan setiap intervensi keperawatan yang melibatkan mata
Kelopak mata harus dijaga kebersihannya dan perlu diberi kompres dingin
Diperlukan aseaminofen untuk mengontrol nyeri. Dan diresepkan sikloplegik dan midriatik untuk mengurangi
nyeri dan inflamasi
2)Keraktitis Pemajanan
Memplester kelopak mata atau membalut dengan ringan mata yang telah diberi pelumas. Pada yang
mengalami penurunan perlindungan sensori terhadap kornea
Dapat dipasang lensa kontak lunak tipe-balutan. Lensa kontak lunak tipe-balutan dipasang sesuai ukuran. Hal
ini untuk mempertahankan permukaan kornea, mempercepat penyembuhan efek epitel dan memberikan rasa
nyaman
Perisai kolagen bisa dipergunakan untuk perlindungan kornea jangka pendek
(Brunne dan Suddarth, 2001)
c.Uveitis
Penatalaksanaan Uveitis
1)Pada uveitis anterior kronis (iritis), obat mata dilatar harus diberikan segera untuk mencegah pembentukan
jaringan parut dan adesi ke lensa. Kortikosteroid lakal dipergunakan untuk mengurangi peradangan dan kaca
mata hitam
2)Pada uveitis intermediat (pars planis, siklitis kronis), diberikan steroid topikal atau injeksi untuk kasus yang
berat
3)Pada uveitis posterior (peradangan yang mengenai khoroid/retina) biasanya berhubungan dengan berbagai
macam penyakit sistemik seperti AIDS. Kortikosteroid sistemik diindikasikan untuk mengurangi peradangan
bersama dengan terapi terhadap keadaan sistemik yang mendasarinya.
(Brunner dan Suddarth, 2001)
B.ASUHAN KEPERAWATAN
1.Pengkajian
a.Pengkajian ketajaman mata
b.Pengkajian rasa nyeri
c.Kesimetrisan kelopak mata
d.Reaksi mata terhadap cahaya/gerakan mata
e.Warna mata
f.Kemampuan membuka dan menutup mata
g.Pengkajian lapang pandang
h.Menginspeksi struktur luar mata dan inspeksi kelenjar untuk mengetahui adanya pembengkakan 4 inflamasi
( Brunner dan Suddarth, 2001)
2.Analisa Data
a.Data fokus
1)Gatal-gatal
2)Nyeri (ringan sampai berat)
3)Lakrimasi (mata selalu berair)
4)Fotofobia (sensitif terhadap cahaya) atau blepharospasme (kejang kelopak mata)
b.Diagnosa Kemungkinan Penyebab
- Nyeri : pada mata - Edema mata, sekresi, fotofobia, peningkatan TIO atau inflamasi
- Potensial infeksi, - Kurang pengetahuan
penyebaran ke mata
yang tidak sakit
3.Fokus Intervensi
Diagosa Keperawatan
a.Nyeri pada mata berhubngan dengan edema mata, fotofobia dan inflamasi
Tujuan yang diharapkan
Keadaan nyeri pasien berkurang
Intervensi
1)Beri kompres basah hangat
Rasionalisasi : Mengurangi nyeri, mempercepat penyembuhan, dan membersihkan mata
2)Kompres basah dengan NaCL dingin
Rasionalisasi : mencegah dan mengurangi edema dan gatal-gatal yang berat
3)Beri irigasi
Rasionalisasi : untuk mengeluarkan sekret, benda asing/kotoran dan zat-zat kimia dari mata
(Barbara C .Long, 1996)
4)Dorong penggunaaan kaca mata hitam pada cahaya kuat
Rasionalisasi : cahaya yang kuat meyebabkan rasa tak nyaman
5)Beri obat untuk megontrol nyeri sesuai resep
Rasionalisasi : pemakaian obat sesuai resep akan mengurangi nyeri
(Brunner dan Suddarth, 1996)
b.Gangguan penglihatan berhubungan dengan kerusakan kornea
Tujuan yang diharapkan
Meningkatkan ketajaman penglihatan dalam batas situasi individu.
Intervensi
1)Tentukan ketajaman, catat apakah satu atau kedua mata terlibat
Rasionalisasi : kebutuhan individu dan pilihan intervensi bervariasi sebab kehilangan penglihatan terjadi lambat
dan progesif, bila bilateral, tiap mata dapat berlanjut pada laju yang berbeda tetapi, biasanya hanya satu mata
diperbaiki per prosedur.
2)Orientasikan pasien terhadap lingkungan, staf, orang lain diareanya
Rasionalisasi : Memberikan peningkatan kenyamanan dan kekeluargaan menurunkan cemas dan disorientasi
pascaoperatif
(Marilynn E. Doenges, 2000)
c.Potensial infeksi, penyebaran ke mata yang tak sakit berhubungan dengan kurang pengetahuan
Tujuan yang diharapkan
Infeksi tidak menyebar ke mata sebelahnya
(Barbara C .Long, 1996)
Intervensi
1)Monitor pemberian antibiotik dan kaji efek sampingnya
Rasionalisasi : mencegah komplikasi
2)Lakukan tehnik steril
R asionalisasi : mencegah infeksi silang
3)Lakukan penkes tentang pencegahan dan penularan penyakit
Rasionalisasi : memberikan pengetahuan dasar bagaimana cara memproteksi diri
(Tarwoto dan Warunnah, 2003)
d.Gangguan citra tubuh berhubung dengan hilangnya penglihatan
Tujuan yang diharapkan
Menyatakan dan menunjukkan penerimaan atas penampilan tentang penilaian diri
Intervensi
1)Berikan pemahaman tentang kehilangan untuk individu dan orang dekat, sehubungan dengan terlihatnya
kehilangan, kehilangan fungsi, dan emosi yang terpendam
Rasionalisasi : Dengan kehilangan bagian atau fungsi tubuh bisa menyebabkan individu melakukan penolakan,
syok, marah, dan tertekan
2)Dorong individu tersebut dalam merespon terhadap kekurangannya itu tidak dengan penolakan, syok,
marah,dan tertekan
Rasionalisasi : Supaya pasien dapat menerima kekurangannya dengan lebih ikhlas
3)Sadari pengaruh reaksi-reaksi dari orang lain atas kekurangannya itu dan dorong membagi perasaan dengan
orang lain.
Rasionalisasi : Bila reaksi keluarga bagus dapat meningkatkan rasa percaya diri individu dan dapat membagi
perasaan kepada orang lain.
4)Ajarkan individu memantau kemajuannya sendiri
Rasionalisasi : Mengetahui seberapa jauh kemampuan individu dengan kekurangan yang dimiliki
(Lynda Jual Carpenito, 1998)
BAB III
PENUTUP
A. KESIMPULAN
Mata merupakan bagian yang sangat peka. mata dapat terjadi infeksi mata/radang mata yang disebabkan oleh
virus, bakteri, trauma, penyakit sistemik, ataupun sensitivitas terhadap suatu zat. seperti halnya konjungstivitis
(peradangan pada konjungtiva), keratitis (peradangan pada kornea) dan uveitis (peradangan pada uvea yaitu
iris, badan siliar, karoid). tanda dan gejala pada infeksi mata biasanya gatal-gatal, nyeri (ringanberat) ,
lakrimasi dan fotofobia. Bila infeksi mata ini tidak segera diobati bisa menyebabkan kerusakan pada mata dan
menimbulkan beberapa komplikasi, pada konjungstivitis komplikasinya dapat berupa ulkus kornea dan
meninggalkan jaringan perut, komplikasi keratitis dapat berupa hipopion, perforasi kornea, prognosis
sedangkan komplikasi pada uveitis dapat berupa katarak, ablasi retina maupun katarak. therapi medik untuk
infeksi mata dapat diberikan antibiotik topikal, obat tetes steroid, sulfat atropin, douridin dan kompres basah
kortikosteroid.
B. SARAN
1.Untuk klien yang terkena penyakit infeksi mata, penulis berharap klien segera berobat atau infeksi tersebut
segera diobati agar tidak terjadi kerusakan pada mata atau komplikasi-komplikasi yang lain
2.Kita harus menjaga kebersihan mata dan menghindari kosmetik yang berlebihan, karena kosmetik yang
berlebihan merupakan faktor pendukung terjadinya infeksi mata.
3.Untuk klien yang terkena infeksi mata, disarankan untuk tidak menggosok mata yang sakit lalu menyentuh
mata yang sehat atau menggunakan sapu tangan. hal ini untuk menghindari kontaminasi mata yang sehat
dengan yang sakit.
Katarak
Katarak adalah istilah kedokteran untuk setiap keadaan kekeruh an yang terjadi pada lensa mata yang dapat
terjadi akibat hidrasi (penambahan cairan lensa), denaturasi protein lensa atau dapat juga akibat dari kedua-
duanya. Biasanya mengenai kedua mata dan berjalan progresif. Katarak menyebabkan penderita tidak bisa
melihat dengan jelas karena dengan lensa yang keruh cahaya sulit mencapai retina dan akan menghasilkan
bayangan yang kabur pada retina. Jumlah dan bentuk kekeruhan pada setiap lensa mata dapat bervariasi.
Klasifikasi Katarak
Katarak dapat diklasifikasikan menjadi :
- katarak Kongenital: Katarak yang sudah terlihat pada usia di bawah 1 tahun
- Katarak Juvenil : katarak yang terjadi sesudah usia 1 tahun
- Katarak Senil: katarak setelah usia 50 tahun
- Katarak Trauma: Katarak yang terjadi akibat trauma pada lensa mata
Etiologi Katarak
Sebagian besar katarak terjadi karena proses degeneratif atau bertambahnya usia seseorang. Usia rata-rata
terjadinya katarak adalah pada umur 60 tahun keatas. Akan tetapi, katarak dapat pula terjadi pada bayi karena
sang ibu terinfeksi virus pada saat hamil muda.
Penyebab katarak lainnya meliputi :
1. Faktor keturunan.
2. Cacat bawaan sejak lahir.
3. Masalah kesehatan, misalnya diabetes.
4. Penggunaan obat tertentu, khususnya steroid.
5. gangguan metabolisme seperti DM (Diabetus Melitus)
6. gangguan pertumbuhan,
7. Mata tanpa pelindung terkena sinar matahari dalam waktu yang cukup lama.
8. Rokok dan Alkohol
9. Operasi mata sebelumnya.
10. Trauma (kecelakaan) pada mata.
11. Faktor-faktor lainya yang belum diketahui.
Patofisiologi Katarak
Lensa mata mengandung tiga komponen anatomis an: nukleus korteks & kapsul.nukleus mengalami perubahan
warna coklat kekuningan seiring dengan bertambahnya usia.disekitar opasitas terdapat densitas seperti duri
dianterior & posterior nukleus. Opasitas pada kapsul posterior merupakan bentuk katarak yang paling
bermakna.perubahan fisik & kimia dalam lensa mengakibatkan hilangnya transparansi.salah satu teori
menyebutkan terputusnya protein lensa normal terjadi disertai infulks air kedalam lensa proses ini mematahkan
serabut lensa yang tegang & mengganggu transmisi sinar.teori lain mengatakan bahwa suatu enzim mempunyai
peranan dalam melindungi lensa dari degenerasi.jumlah enzim akan menurun dg bertambahnya usia dan tidak
ada pada kebanyakan pasien menderita katarak.
Manifestasi Klinik Katarak
Biasanya gejala berupa keluhan penurunan tajam pengelihatan secara progresif (seperti rabun jauh memburuk
secara progresif). Pengelihatan seakan-akan melihat asap dan pupil mata seakan akan bertambah putih. Pada
akhirnya apabila katarak telah matang pupil akan tampak benar-benar putih ,sehingga refleks cahaya pada
mata menja di negatif (-).
Bila Katarak dibiarkan maka akan mengganggu penglihatan dan akan dapat menimbulkan komplikasi berupa
Glaukoma dan Uveitis.
Gejala umum gangguan katarak meliputi :
1. Penglihatan tidak jelas, seperti terdapat kabut menghalangi objek.
2. Peka terhadap sinar atau cahaya.
3. Dapat melihat dobel pada satu mata.
4. Memerlukan pencahayaan yang terang untuk dapat membaca.
5. Lensa mata berubah menjadi buram seperti kaca susu.
Pemeriksaan Diagnostik Katarak
1. Keratometri.
2. Pemeriksaan lampu slit.
3. Oftalmoskopis.
4. A-scan ultrasound (echography).
5. Penghitungan sel endotel penting u/ fakoemulsifikasi & implantasi.
Pengobatan Katarak
Satu-satunya adalah dengan cara pembedahan ,yaitu lensa yang telah keruh diangkat dan sekaligus ditanam
lensa intraokuler sehingga pasca operasi tidak perlu lagi memakai kaca mata khusus (kaca mata aphakia).
Setelah operasi harus dijaga jangan sampai terjadi infeksi.
Pembedahan dilakukan bila tajam penglihatan sudah menurun sedemikian rupa sehingga mengganggu
pekerjaan sehari-hari atau bila telah menimbulkan penyulit seperi glaukoma dan uveitis.
Tekhnik yang umum dilakukan adalah ekstraksi katarak ekstrakapsular, dimana isi lensa dikeluarkan melalui
pemecahan atau perobekan kapsul lensa anterior sehingga korteks dan nukleus lensa dapat dikeluarkan melalui
robekan tersebut. Namun dengan tekhnik ini dapat timbul penyulit katarak sekunder. Dengan tekhnik ekstraksi
katarak intrakapsuler tidak terjadi katarak sekunder karena seluruh lensa bersama kapsul dikeluarkan, dapat
dilakukan pada yang matur dan zonula zinn telah rapuh, namun tidak boleh dilakukan pada pasien berusia
kurang dari 40 tahun, katarak imatur, yang masih memiliki zonula zinn. Dapat pula dilakukan tekhnik
ekstrakapsuler dengan fakoemulsifikasi yaitu fragmentasi nukleus lensa dengan gelombang ultrasonik, sehingga
hanya diperlukan insisi kecil, dimana komplikasi pasca operasi lebih sedikit dan rehabilitasi penglihatan pasien
meningkat.
Komplikasi Katarak
Penyulit yg terjadi berupa : visus tdk akan mencapai 5/5 ambliopia sensori
Komplikasi yang terjadi : nistagmus dan strabismus
KATARAK
Posted on Februari 21, 2008 by harnawatiaj
A. PENGERTIAN
Katarak merupakan keadaan dimana terjadi kekeruhan pada serabut atau bahan lensa di dalam kapsul mata.
Katarak adalah suatu keadaan patologik lensa dimana lensa menjadi keruh akibat hidrasi cairan lensa, atau
denaturasi protein lensa. Kekeruhan ini terjadi akibat gangguan metabolisme normal lensa yang dapat timbul
pada berbagai usia tertentu. Katarak dapat terjadi pada saat perkembangan serat lensa masih berlangsung atau
sesudah serat lensa berhenti dalam perkembangannya dan telah memulai proses degenerasi.
Katarak dapat diklasifikasikan dalam golongan berikut :
1.Katarak perkembangan (developmental) dan degeneratif,
2.Katarak congenital, juvenil, dan senile
3.Katarak komplikata
4.Katarak traumatic
Penyebab terjadinya kekeruhan lensa ini dapat :
1.Primer, berdasarkan gangguan perkembangan dan metabolisme dasar
2.Sekunder, akibat tindakan Pembedahan lensa
3.Komplikasi penyakit lokal ataupun umum
Berdasarkan usia pasien, katarak dapat dibagi dalam :
Katarak congenital, katarak yang terlihat pada usia dibawah 1 tahun
Katarak juvenil, katarak yang terlihat pada usia di atas 1 tahun dan di bawah 40 tahun.
Katarak presenil, yaitu katarak sesudah usia 30-40 tahun
Katarak senile, yaitu katarak yang mulai terjadi pada usia lebih dari 40 tahun.
B. ETIOLOGI
Penyebab utama katarak adalah proses penuaan . Anak dapat menderita katarak yang biasanya merupakan
penyakit yng diturunkan, peradangan di dalam kehamilan, keadaan ini disebut sebagai katarak congenital.
Berbagai faktor dapat mengakibatkan tumbuhnya katarak lebih cepat. Faktor lain dapat mempengaruhi
kecepatan berkembangnya kekeruhan lensa seperti DM, dan obat tertentu, sinar ultraviolet B dari cahaya
matahari, efek racun dari rokok, dan alkoho, gizi kurang vitamin E, dan radang menahan di dalam bola mata.
Obat yang dipergunakan untuk penyakit tertentu dapat mempercepat timbulnya katarak seperti betametason,
klorokuin, klorpromazin, kortizon, ergotamin, indometasin, medrison, pilokarpin dan beberapa obat lainnya.
Penyakit infeksi tertentu dan penyakit seperti DM, dapat mengakibatkan timbulnya kekeruhan lensa yang akan
menimbulkan katarak komplikata.
Cedera mata dapat mengenai semua umur seperti pukulan keras, tusukan benda, terpotong, panas yang tinggi,
bahan Kimia, dapat merusak lensa mata dan keadaan ini di sebut sebagai katarak traumatic.
C. PATOFISIOLOGI
Lensa yang normal adalah struktur posterior iris yang jernih, transparan, berbentuk kancing baju, mempunyai
kekuatan refraksi yang besar. Lensa mengandung tiga komponen anatomis. Pada zona sentral terdapat nukleuas,
di perifer ada korteks, dan yang mengelilingi keduanya adalah kapsul anterior dan posterior. Dengan bertambah
usia, nucleus mengalami perubahan warna menjadi coklat kekuningan. Di sekitar opasitas terdapat densitas
seperti duri di anterior dan posterior nucleus. Opasitas pada kapsul posterior merupakan bentuk katarak yang
paling bermakna namapak seperti kristal salju pada jendela.
Perubahan fisik dan Kimia dalam lensa mengakibatkan hilangnya transparansi, perubahan pada serabut halus
multiple (zunula) yang memanjang daari badan silier ke sekitar daerah di luar lensa Misalnya dapat
menyebabkan penglihatan mengalami distorsi. Perubahan Kimia dalam protein lensa dapat menyebabkan
koagulasi. Sehingga mengabutkan pandangan dengan menghambat jalannya cahaya ke retina. Salah satu teori
menyebutkan terputusnya protein lensa normal terjadi disertai influks air ke dalam lensa. Proses ini
mematahkan serabut lensa yang tegang dan mengganggu transmisi sinar. Teori lain mengatakan bahwa suatu
enzim mempunyai peran dalam melindungi lensa dari degenerasi. Jumlah enzim akan menurun dengan
bertambahnya usia darn tidak ada pada kebanyakan pasien yang menderita katarak.
Katarak biasanya terjadi bilateral, namun mempunyai kecepatan yang berbeda. Dapat disebabkan oleh
kejadian trauma maupun sistematis, seperti DM, namun sebenarnya merupakan konsekuensi dari proses
penuaan yang normal. Kebanyakan katarak berkembang secara kronik dan matang ketika orang memasuki
decade ke tujuh. Katarak dapat bersifat congenital dan harus diidentifikasi awal, karena bila tidak didiagnosa
dapat menyebabkan ambliopia dan kehilangan penglihatan permanen. Faktor yang paling sering yang berperan
dalam terjadinya katarak meliputi radiasi sinar ultraviolet B, obat-obatan, alcohol, merokok, DM, dan asupan
vitamin antioksidan yang kurang dalam jangka waktu lama.
D. MANIFESTASI KLINIS DAN DIAGNOSIS
Katarak didiagnosisterutama dengan gejala subjektif. Biasanyaaa, pasien melaporkan penurunan ketajaman
penglihatan dan silau dan gangguan fungsional sampai derajat tertentu yang diakibatkan karena kehilangan
penglihatan tadi. Temuan objektif biasanya meliputi pengembunan seperti mutiara keabuan pada pupil sehingga
retina tak akan tampak pada oftalmoskop.
Ketika lensa sudah menjadi opak, cahaya akan dipendarkan dan bukannya ditransmisikan dengan tajam menjadi
bayangan terfokus pada retina. Hasilnya adalah pandangan kabur atau redup, menyilaukan yang menjengkelkan
dengan distorsi bayangan dan susah melihat di mlam hari. Pupil yang normalnya hitam akan tampak
kekuningan abu-abu atau putih. Katarak biasanya terjadi bertahap selama bertahun-tahun dan ketika katarak
sudah sangat memburuk lensa koreksi yang lebih kuat pun tak akan mampu memperbaiki penglihatan. Bisa
melihat dekat pada pasien rabun dekat (hipermetropia), dan juga penglihatan perlahan-lahan berkurang dan
tanpa rasa sakit.
Orang dengan katarak secara khas selalu mengembangkan strategi untuk menghindari silau yang
menjengkelkan yang disebabkan oleh cahaya yang salah arah. Misalnya ada yang mengatur ulang perabot
rumahnya sehingga sinar tidak akan langsung menyinari mata mereka. Ada yang mengenakan topi berkelapak
lebar atau kacamata hitam dan menurunkan pelindung cahaya saat mengendarai mobil pada siang hari.
Seorang dokter mata akan memeriksa mata dengan berbagai alat untuk menentukan tipe, besar dan letaknya
kekeruhan pada bagian lensa. Bagian dalam dari mata diperiksa dengan alat oftalmoskop, untuk menentukan
apakah ada kelainan lain di mata yang mungkin juga merupakan penyebab berkurangnya pengliahatan.
Bila diketahui adanya gejala di atas sebaiknya segera diminta pendapat seorang dokter mata. Secara umum
seseorang yang telah berusia 40 tahun sebaiknya mendapatkan pemeriksaan mata setiap 1 tahun.
E. DIAGNOSA KEPERAWATAN
1.Ketakutan atau ansietas berhubungan kurangnya pengetahuan.
Tujuan :
1.Menurunkan stres emosional, ketakutan dan depresi.
2.Penerimaan pembedahan dan pemahaman instruksi.
Intervensi :
1.Kaji derajat dan durasi gangguan visual. Dorong percakapan untuk mengetahui keprihatinan pasien, perasaan,
dan tingkat pemahaman.
Rasional : Informasi dapat menghilangkan ketakutan yang tidak diketahui. Mekanisme koping dapat membantu
pasien berkompromi dengan kegusara, ketakutan, depresi, tegang, keputusasaan, kemarahan, dan penolakan.
2.Orientasikan pasien pada lingkungan yang baru.
Rasional : Pengenalan terhadap lingkungan membantu mengurangi ansietas dan meningkatkan keamanan.
3.Menjelaskan rutinitas perioperatif.
Rasional : Pasien yang telah banyak mendapat informasi lebih mudah menerima penanganan dan mematuhi
instruksi.
4.Menjelaskan intervensi sedetil-detilnya.
Rasional : Pasien yang mengalami gangguan visual bergantung pada masukan indera yang lain untik
mendapatkan informasi.
5.Dorong untuk menjalankan kebiasaan hidup sehari-hari bila mampu.
Rasional : Perawatan diri dan kemandirian akan meningkatkan rasa sehat.
6.Dorong partisipasi keluarga atau orang yang berarti dalam perawatan pasien.
Rasional : Pasien mungkin tak mampu melakukan semua tugas sehubungan dengan penanganan dari perawatan
diri.
7.Dorong partisipasi dalam aktivitas sosial dan pengalihan bila memungkinkan (pengunjung, radio, rekaman
audio, TV, kerajinan tangan, permainan).
Rasional : Isolasi sosial dan waktu luang yang terlalu lama dapat menimbulkan perasaan negatif.
2. Resiko terhadap cedera berhubungan dengan pandangan kabur
Tujuan : Pencegahan cedera.
Intervensi :
1.Bantu pasien ketika mampu melakukan ambulasi pascaoperasi sampai stabil dan mencapai penglihatan dan
keterampilan koping yang memadai, menggunakan teknik bimbingan penglihatan.
Rasional : Menurunkan resiko jatuh atau cedera ketika langkah sempoyongan atau tidak mempunyai
keterampilan koping untuk kerusakan penglihatan.
2.Bantu pasien menata lingkungan.
Rasional : Memanfasilitasi kemandirian dan menurunkan resiko cedera.
3.Orientasikan pasien pada ruangan.
Rasional : Meningkatkan keamanan mobilitas dalam lingkungan.
4.Bahas perlunya penggunaan perisai metal atau kaca mata bila diperintahkan
Rasional : Tameng l;ogam atau kaca mata melindungi mata terhadap cedera.
5.Jangan memberikan tekanan pada mata yang terkena trauma.
Rasional : Tekanan pada mata dapat menyebabkan kerusakan serius lebih lanjut.
6.Gunakan prosedur yang memadai ketika memberikan obat mata.
Rasional : Cedera dapat terjadi bila wadah obat menyentuh mata.
3.Nyeri berhubungan dengan trauma insisi dan peningkatan TIO
Tujuan : Pengurangan nyeri dan TIO.
Intervensi :
1.Berikan obat untuk mengontrol nyeri dan TIO sesuai resep.
Rasional : Pemakaian sesuai resep akan Mengurangi nyeri dan TIO dan meningkatkan rasa nyaman.
2.Berikan kompres dingin sesuai permintaan untuk trauma tumpul.
Rasional : mengurangi edema akan mengurangi nyeri.
3.Kurangi tingkat pencayahaan
Rasional : Tingkat Pencahayaan yang lebih rendah lebih nyakan setelah Pembedahan.
4.Dorong penggunaan kaca mata hitam pada cahaya kuat.
Rasioanal : Cahaya yang kuat menyebabkan rasa tak nyaman setelah penggunaan tetes mata dilator.
4. Potensial terhadap kurang perawatan diri yang berhubungan dengan kerusakan penglihatan.
Tujuan : mampu memenuhi kebutuhan perawatan diri.
Inventensi :
1.Beri instruksi kepada pasien atau orang terdekat mengenal tanda atau gejala komplikasi yang harus
dilaporkan segera kepada dokter.
Rasional : Penemuan dan penanganan awal komplikasi dapat mengurangi resiko kerusakan lebih lanjut.
2.Berikan instruksi lisan dan tertulis untuk pasien dan orang yang berati mengenal teknik yang benar
memberikan obat.
Rasional : Pemakaian teknik yang benar akan mengurangi resiko infeksi dan cedera mata.
3.Evaluasi Perlunya bantuan setelah pemulangan.
Rasional : Sumber daya harus tersedia untuk layanan kesehatan, pendampingan dan teman di rumah.
4.Ajari pasien dan keluarga teknik panduan penglihatan.
Rasional : Memungkinkan tindakan yang aman dalam lingkungan.
5. Resiko tinggi terhadap Infeksi b.d trauma insisi
Tujuan : Komplikasi dapat dihindari atau segera dilaporkan kepada dokter.
Inventasi :
1.Jaga teknik aseptic ketat, lakukan cuci tangan sesering mungkin.
Rasional : Akan meminimalkan infeksi.
2.Awasi dan laporkan segera adanya tanda dan gejala komplikasi, misalnya : perdarahan, peningkatan TIO atau
infeksi.
Rasional : Penemuan awal komplikasi dapat mengurangi resiko kehilangan penglihatan permanen.
3.Jelaskan posisi yang dianjurkan.
Rasional : Peninggian kepala dan menghindari berbaring pada sisi yang di operasi dapat mengurangi edema.
4.Instruksikan pasien mengenal pembatasan aktivitas tirah baring, dengan keleluasaan ke kamar mandi,
peningkatan aktivitas bertahap sesuai toleransi.
Rasional : Pembatasan aktivitas diresepkan untuk mempercepat penyembuhan dan menghindari kerusakan lebih
lanjut pada mata yang cedera.
5.Jelaskan tindakan yang harus dihindari, seperti yang diresepkan batuk, bersin, muntah (minta obat untuk itu).
Rasional : Dapat mengakibatkan komplikasi seperti prolaps vitreus atau dehisensi luka akibat peningkatan
tegangan luka pada jahitan yang sangat halus.
6.Berikan obat sesuai resep, sesuai teknik yang diresepkan.
Rasional : Obat yang diberikan dengan cara yang tidak sesuai dengan resep dapat mengganggu penyembuhan
atau menyebabkan komplikasi.
Katarak
Pengertian katarak
Katarak merupakan kekeruhan yang terjadi pada lensa mata, sehingga
menyebabkan penurunan/gangguan penglihatan.
Seseorang yang mengalami katarak penglihatannya menjadi
berkabut/buram.
1,2
Lensa mata merupakan bagian jernih dari mata yang berfungsi untuk
menangkap cahaya dan gambar. Retina merupakan jaringan yang berada di bagian belakang mata, bersifat
sensitif terhadap cahaya. Pada keadaan normal, cahaya atau gambar yang masuk akan diterima oleh lensa mata,
kemudian akan diteruskan ke retina, selanjutnya rangsangan cahaya atau gambar tadi akan diubah menjadi
sinyal / impuls yang akan diteruskan ke otak melalui saraf penglihatan dan akhirnya akan diterjemahkan
sehingga dapat dipahami.
Penyebab dan proses terjadinya katarak
Sebagian besar katarak terjadi akibat proses penuaan, tetapi katarak juga dapat disebabkan oleh beberapa
faktor risiko lain, seperti
1,2
:
1. Katarak traumatik yang disebabkan oleh riwayat trauma/cedera pada mata.
2. Katarak sekunder yang disebabkan oleh penyakit lain, seperti: penyakit/gangguan metabolisme, proses
peradangan pada mata, atau diabetes melitus.
3. Katarak yang disebabkan oleh paparan sinar radiasi.
4. Katarak yang disebabkan oleh penggunaan obat-obatan jangka panjang, seperti kortikosteroid dan obat
penurun kolesterol.
5. Katarak kongenital yang dipengaruhi oleh faktor genetik.
Katarak pada usia lanjut terjadi melalui dua proses, yaitu
1
:
Penumpukan protein di lensa mata
Komposisi terbanyak pada lensa mata adalah air dan protein. Penumpukan protein pada lensa mata dapat
menyebabkan kekeruhan pada lensa mata dan mengurangi jumlah cahaya yang masuk ke retina. Proses
penumpukan protein ini berlangsung secara bertahap, sehingga pada tahap awal seseorang tidak merasakan
keluhan/gangguan penglihatan. Pada proses selanjutnya penumpukan protein ini akan semakin meluas sehingga
gangguan penglihatan akan semakin meluas dan bisa sampai pada kebutaan. Proses ini merupakan penyebab
tersering yang menyebabkan katarak yang terjadi pada usia lanjut.
1
Perubahan warna pada lensa mata yang terjadi perlahan-lahan seiring dengan pertambahan usia.
Pada keadaan normal lensa mata bersifat bening. Seiring dengan pertambahan usia, lensa mata dapat
mengalami perubahan warna menjadi kuning keruh atau coklat keruh. Proses ini dapat menyebabkan gangguan
penglihatan (pandangan buram/kabur) pada seseorang, tetapi tidak menghambat penghantaran cahaya ke retina.
1
Faktor risiko lain yang dapat menyebabkan katarak
1,2
:
Penderita diabetes melitus / kencing manis.
Penggunaan beberapa jenis obat dalam jangka panjang.
Kebiasaan buruk, seperti merokok dan mengonsumsi alkohol.
Kurang asupan antioksidan, seperti vitamin A, C, dan E.
Paparan / radiasi sinar ultraviolet.
Penggunaan jangka panjang obat penurun kolesterol, seperti obat-obat golongan statin dan squalene synthase
inhibitor dapat meningkatkan risiko terjadinya kekeruhan lensa mata (katarak). Squalene merupakan enzim
yang terdapat dalam tubuh dan berperan dalam metabolisme kolesterol. Inhibisi atau penghambatan enzim
squalene synthase akibat penggunaan obat penurun kolesterol dapat memicu terjadinya katarak. Oleh karena
itu, perlu dipertimbangkan penambahan asupan squaleneuntuk mencegah terjadinya katarak pada
penggunaan jangka panjang obat penurun kolesterol.
3
Squalene dapat ditemukan pada makanan yang bersumber dari hewani dan nabati, seperti: ekstrak hati ikan hiu
botol (Centrophorus atromarginatus), minyak zaitun, minyak kelapa sawit, minyak biji gandum, minyak
amaranth dan minyak beras. Kadar squalene yang terbanyak terdapat di dalam ekstrak hati ikan hiu botol.
Gejala katarak
Keluhan atau gejala katarak disebabkan oleh proses kekeruhan yang terjadi pada lensa mata. Proses ini tidak
terjadi dalam waktu singkat, sehingga gejalanya tidak muncul secara mendadak. Katarak terdiri dari 4
stadium, yaitu : stadium awal (insipien), stadium imatur, stadium matur, dan stadium hipermatur. Pada
stadium awal (katarak insipien) kekeruhan lensa mata masih sangat minimal, bahkan tidak terlihat tanpa
menggunakan alat periksa. Pada saat ini seringkali penderitanya tidak merasakan keluhan atau gangguan pada
penglihatannya, sehingga cenderung diabaikan. Pada stadium selanjutnya proses kekeruhan lensa terus
berlangsung dan bertambah, sehingga keluhan yang sering disampaikan oleh penderita katarak pada saat ini
adalah kesulitan saat membaca, penglihatan menjadi kabur, dan kesulitan melakukan aktifitas sehari-hari.
Selain keluhan tesebut ada beberapa gejala yang dialami oleh penderita katarak, seperti :
1
Penglihatan berkabut atau justru terlalu silau saat melihat cahaya.
Warna terlihat pudar.
Sulit melihat saat malam hari.
Penglihatan ganda saat melihat satu benda dengan satu mata. Gejala ini terjadi saat katarak bertambah
luas.
Penatalaksanaan katarak
Gejala-gejala yang timbul pada katarak yang masih ringan dapat dibantu dengan menggunakan kacamata,
lensa pembesar, cahaya yang lebih terang, atau kacamata yang dapat meredamkan cahaya. Pada tahap ini
tidak diperlukan tindakan operasi.
1
Tindakan operasi katarak merupakan cara yang efektif untuk memperbaiki lensa mata, tetapi tidak semua
kasus katarak memerlukan tindakan operasi.
1,2
Operasi katarak perlu dilakukan jika kekeruhan lensa
menyebabkan penurunan tajam. Operasi katarak dapat dipertimbangkan untuk dilakukan jika katarak terjadi
berbarengan dengan penyakit mata lainnya, seperti uveitis, glaukoma, dan retinopati diabetikum. Selain itu jika
hasil yang didapat setelah operasi jauh lebih menguntungkan dibandingkan dengan risiko operasi yang mungkin
terjadi.
Squalene 99 merupakan squalenemurni yang berasal dari ekstrak hati ikan hiu Centrophorus
atromarginatus dengan kandungan squalene sebanyak 430 mg. Squalene 99 berguna untuk mencukupi
kebutuhan squalene yang semakin berkurang seiring dengan bertambahnya usia maupun akibat penggunaan
jangka panjang obat penurun kolesterol, sehingga dapat membantu mencegah terjadinya katarak.
Referensi :
1. National Eye Institute. Cataract : What you should know. U.S. Department of Health and Human
Services : National Institute of Health; 2003.p.1-6.
2. Murill CA, Stanfield DL, VanBrocklin MD, Bailey IL, DenBeste BP, Dilorio RC, et al. Care adult
patient with cataract. Optometric Clinical Practice Guideline. St. Louis : American Optometric
Association; 2004.p.3-53.
3. Menys VC, Durrington PN. Squalene synthase inhibitor. British Journal of Pharmacology 2003;139:
88182.
Kelainan Saraf Optikus
DEFINISI
Saraf-saraf kecil pada retina merasakan sinar dan mengrimkan gelombang saraf kepada saraf optikus, yang
akan membawa gelombang saraf tersebut ke otak.
Kelainan di sepanjang saraf optikus dan percabangannya, maupun kerusakan pada otak bagian belakang (yang
mengolah rangsangan visuil) bisa menyebabkan gangguan penglihatan.
Saraf optikus memiliki rute yang tidak biasa, yaitu setiap saraf membelah dan sebagian menyilang pada
kiasma optikum ke sisi yang berlawanan.
Dengan susunan anatomi tersebut, maka kerusakan di sepanjang jalur saraf optikus menyebabkan pola
gangguan penglihatan yang khas:
* Jika kerusakan saraf optikus terjadi diantara bola mata kiri dan kiasma optikum maka kebutaan terjadi pada
mata kiri.
* Jika kerusakan terletak di belakang jalur saraf optikus, maka gangguan penglihatan hanya terjadi pada
setengah lapang pandang pada kedua mata. Keadaan ini disebut hemianopsia.
* Jika kerusakan terjadi pada kiasma optikum, maka kedua mata mengalami penurunan fungsi penglihatan tepi.
* Jika kerusakan jalur saraf optikus terjadi pada sisi otak yang berlawanan (akibat stroke, perdarahan atau
tumor), maka kedua mata akan kehilangan separuh lapang pandangnya pada sisi yang sama.
PAPILEDEMA
Papiledema adalah suatu keadaan dimana terjadi pembengkakan saraf optikus pada tempat masuknya ke mata
akibat peningkatan tekanan di sekitar otak.
# Papiledema hampir selalu menyerang kedua mata dan biasanya disebabkan oleh: Tumor atau abses otak
# Cedera kepala
# Perdarahan otak
# Infeksi selaput otak (meningitis)
# Pseudotumor otak
# Trombosis sinus kavernosus
# Tekanan darah tinggi yang berat
# Penyakit paru-paru yang berat.
Pada awalnya, papiledema menyebabkan sakit kepala tanpa disertai gangguan penglihatan.
Pengobatan tergantung kepada penyebab meningkatnya tekanan di dalam otak.
Untuk mengurangi tekanan bisa diberikan obat-obatan atau dilakukan pembedahan.
Jika tidak segera diatasi, maka bisa terjadi kerusakan saraf optikus dan otak yang sifatnya permanen.
PAPILITIS
Papilitis (Neuritis Optikus) adalah peradangan pada ujung saraf optik yang masuk ke dalam mata.
Palpitis bisa terjadi akibat berbagai keadaan, meskipun penyebabnya yang pasti tidak dapat ditentukan.
Pada penderita yang berusia diatas 60 tahun, kemungkinan penyebabnya adalah arteritis temporalis.
Papilitis juga bisa terjadi karena virus dan penyakit kekebalan.
Papilitis biasanya hanya menyerang satu mata, tetapi tidak tertutup kemungkinan kedua mata akan terkena.
Gejalanya berupa penurunan fungsi penglihatan, yang bervariasi mulai dari bintik buta yang kecil sampai
kebutaan total yang terjadi dalam waktu 1-2 hari.
Penderita bisa merasakan nyeri atau tidak sama sekali.
Diagnosis ditegakkan berdasarkan gejala dan hasil pemeriksaan berikut:
- pemeriksaan lapang pandang
- pemeriksaan olftalmoskop
- pemeriksaan respon refleks pupil
- CT scan atau MRI mata.
Pengobatan tergantung kepada penyebabnya.
Kortikosteroid sering diberikan sebagai pengobatan awal.
NEURITIS RETROBULBER
Neuritis Retrobulber adalah peradangan pada bagian dari saraf optikus yang terletak tepat di belakang mata.
Biasanya kelainan ini hanya menyerang satu mata.
Penyebab tersering adalah sklerosis multipel.
Kadang penyebabnya tidak diketahui.
Dengan segera akan terjadi penurunan fungsi penglihatan dan jika mata digerakkan akan timbul nyeri.
Sekitar 50% kasus menunjukkan perbaikan dalam waktu 2-8 minggu meskipun tanpa pengobatan.
Penglihatan kabur di pusat lapang pandang kadang menetap dan sering terjadi kekambuhan, terutama jika
penyebabnya adalah sklerosis multipel.
Setiap kekambuhan akan memperburuk fungsi penglihatan.
Saraf optikus bisa mengalami kerusakan permanan dan kadang serangan berulang menyebabkan kebutaan
total.
Pengobatan tergantung kepada penyebabnya dan biasanya diberikan kortikosteroid.
AMBLIOPIA TOKSIKA
Ambliopia Toksika adalah suatu keadaan yang menyerupai neuritis retrobulber, tetapi biasanya menyerang
kedua mata.
Penyebab terjadinya penyakit ini adalah malnutrisi.
Penyebab lainnya adalah bahan-bahan kimia, seperti yang terkandung dalam rokok, timah hitam, metanol,
kloramfenikol, digitalis, etambutol dan lain-lain.
Para peminum alkohol memiliki resiko menderita ambliopis toksika.
Terjadi penurunan fungsi penglihatan pada daerah yang kecil di pusat lapang pandang, yang secara perlahan
meluas dan bisa berkembang menjadi kebutaan total.
Penderita sebaiknya menghindari tembakau, alkohol atau bahan kimia penyebabnya.
Jika penderita adalah seorang alkoholik, sebaiknya menjalani diet yang seimbang dan mengkonsumsi vitamin B
kompleks.
Untuk membuang timah hitam dari dalam tubuh penderita bisa digunakan obat chelating.
Penyebab Palpitis & Neuritis Retrobulber
1. Sklerosis multipel
2. Penyakit virus
3. Arteritis temporalis dan peradangan arteri lainnya
4. Keracunan bahan kimia (misalnya timah hitam, metanol)
5. Tumor yang telah menyebar ke saraf optikus
6. Reaksi alergi terhadap sengatan lebah
7. Meningitis
8. Sifilis
9. Uveitis
10. Arteriosklerosis.
GLAUKOMA
Glaukoma adalah suatu penyakit yang tidak berdiri sendiri tetapi disebabkan oleh sekumpulan kelainan pada
mata yang merusak syaraf optik.
Syaraf optik terdiri lebih dari sejuta serat syaraf yang membawa informasi visual dari mata ke otak.
Glaukoma akan merusak serat-serat syaraf ini sehingga penglihatan lambat laun akan menghilang.
Di Indonesia, glaukoma diderita oleh 3% dari total populasi penduduk. Umumnya penderita glaukoma telah
berusia lanjut. Pada usia diatas 50 tahun, tingkat resiko menderita glaukoma meningkat sekitar 10%. Hampir
separuh penderita glaukoma tidak menyadari bahwa mereka menderita penyakit tersebut.
Pada kebanyakan kasus, peningkatan tekanan di dalam bola mata menjadi faktor resiko terpenting sebagai
penyebab glaukoma. Bila tekanan tersebut melampaui batas toleransi ketahanan sel-sel syaraf optik maka
sel-sel tersebut akan mati dan berakibat hilangnya sebagian atau keseluruhan penglihatan.
Glaukoma tidak hanya disebabkan oleh tekanan yang tinggi di dalam mata. Sembilan puluh persen (90%)
penderita dengan tekanan yang tinggi tidak menderita glaukoma, sedangkan sepertiga dari penderita
glaukoma memiliki tekanan normal.
GEJALA GLAUKOMA
Glaukoma disebut sebagai pencuri penglihatan karena berkembang tanpa ditandai dengan gejala yang
nyata. Oleh karena itu, separuh dari penderita glaukoma tidak menyadari bahwa mereka menderita penyakit
tersebut. Biasanya nanti diketahui disaat penyakitnya sudah lanjut dan telah kehilangan penglihatan.
Berhubung kerusakan yang disebabkan oleh glaukoma tidak dapat diperbaiki, maka deteksi, diagnosis, dan
perawatan harus dilakukan sedini mungkin oleh dokter spesialis mata anda.
SIAPAKAH YANG BERESIKO TERKENA GLAUKOMA?
Glaukoma bisa menyerang siapa saja. Deteksi dan perawatan dini glaukoma adalah jalan satu-satunya untuk
menghindari hilangnya penglihatan.
Bagi anda yang beresiko tinggi harus memeriksakan mata anda sejak usia 35 tahun sedangkan lainnya
memeriksakan mata sejak usia 40 tahun.
Faktor resiko:
1. Lebih dari 45 tahun.
2. Memiliki riwayat glaukoma di dalam keluarga.
3. Tekanan bola mata tinggi.
4. Miopia (rabun jauh).
5. Diabetes.
6. Tekanan darah tinggi.
7. Migrain atau penyempitan pembuluh darah otak (sirkulasi darah yang buruk).
8. Kecelakaan pada mata sebelumnya.
9. Menggunakan steroid (cortisone) dalam jangka waktu lama.
Mata : Glaucoma
Pengenalan
Glaukoma ialah sejenis penyakit mata. Terdapat empat jenis glaukoma yang lazimnya berlaku, iaitu,
glaukoma akut/glaukoma sudut tertutup, glaukoma kronik/glaukoma sudut terbuka, glaukoma sekunder
dan glaukoma kongenital. Kesemua empat jenis glaukoma ini dicirikan oleh peningkatan tekanan di dalam
bola mata. Oleh yang demikian, kesemuanya boleh menyebabkan kerosakan pada saraf optik secara
beransur-ansur.
Ketika keadaan saraf optik menjadi bertambah teruk, perubahan turut berlaku pada titik buta dan medan
penglihatan yang boleh membawa kepada kebutaan kemudiannya. Semua jenis kebutaan yang disebabkan
oleh glaukoma sebenarnya boleh dielakkan jika ianya dapat dikesan lebih awal. Glaukoma tidak boleh
disembuhkan, namun dalam kebanyakan kes ia dapat dirawat dengan baik jika rawatan yang tepat
diberikan.
Tanda Dan Gejala
Glaukoma Akut/Glaukoma Sudut Tertutup
Sakit mata yang teruk
Kabur penglihatan
Penglihatan tidak jelas dan terdapatnya kesan halo (bulatan cahaya pada sekeliling cahaya
lampu)
Mata menjadi merah, keras dan sensitif
Anak mata hitam (pupil) membesar
Loya dan muntah
Terasa sakit di dahi atau kepala
** Gejala ini wujud dengan cepat sekali jika ia berlaku di kalangan warga tua, terutama bagi mereka yang
rabun dekat.
Glaukoma Kronik/Glaukoma Sudut Terbuka
Lazimnya ia tidak menunjukkan sebarang gelaja
Pesakit kerap menukar kaca mata tetapi tidak ada satupun yang sesuai.
Tidak dapat menyesuaikan mata ketika berada di dalam bilik gelap, misalnya dalam pawagam.
Hilang penglihatan secara beransur-ansur.
Penglihatan menjadi kabur atau berkabut.
Sakit kepala sederhana yang berpanjangan
Nampak pelangi- bulatan cahaya berwarna-warni di sekeliling sinar lampu.
Catatan: Selalunya tidak terdapat gejala sehinggalah di peringkat yang telah lewat. Peningkatan tekanan
dalam mata berlaku selepas beberapa bulan atau tahun.
Komplikasi
Hilang penglihatan sama ada sebahagian atau sepenuhnya.
Faktor-faktor Risiko
Glaukoma Akut
Lanjut Umur
Rabun dekat
Sejarah keluarga yang pernah menghidap glaukoma
Diabetes
Tekanan perasaan/stres
Penggunaan ubat anti kolinergik sistemik seperti atropin atau ubat titisan untuk membesarkan
anak mata.
Glaukoma Kronik
Umur melebihi 40 tahun
Sejarah keluarga yang pernah menghidap glaukoma
Diabetes
Rabun jauh
Penyebab biasa Glaukoma
Glaukoma Akut
Apabila umur semakin meningkat, kanta mata akan beransur-ansur menjadi semakin besar menyebabkan
sudut di antara iris dengan kornea menjadi sempit. Terdapatnya sekatan fizikal pada laluan keluar bendalir
mata menyebabkan tekanan dalam mata meningkat secara tiba-tiba.
Gluakoma Kronik
Terdapatnya sekatan yang tidak normal pada pengaliran cecair dalam mata.
Glaukoma Sekunder
Ianya disebabkan oleh beberapa penyakit mata sistemik dan kesan dari ubat-ubat tertentu (seperti ubat jenis
kortikosteroid).
Glaukoma Kongenital
Terjadinya kecacatan pada struktur sudut dalam mata disebabkan oleh keturunan.
Pengurusan
Diagnosis Glaukoma
Sejenis alat pengukur yang dinamakan 'tonometri' digunakan untuk mengukur tekanan dalam mata
(introkular)
Pemeriksaan retina (untuk mengesan perubahan pada cakera optik iaitu mengukur nisbah lekuk
yang terjadi pada cakera optik)
Mengukur medan penglihatan
Ketepatan penglihatan
Refraksi atau pembiasan
Tindak balas refleks mata hitam
Pemeriksaan menggunakan lampu slit.
Pengubatan
Ubat titisan mata dan/atau ubat pil diberi untuk mengurangkan pembentukan cecair dalam mata atau
menggalakkan pengaliran keluar bendalir mata.
Pembedahan Laser
Kaedah ini dilakukan bersama penggunaan ubat titisan atau pil.
Pembedahan
Kaedah ini jarang dilakukan kecuali apabila rawatan lain gagal memberi kesan yang dikehendaki. Ia
dilakukan untuk memperbaiki pengaliran bendalir mata. Ia juga dilakukan untuk pesakit muda yang
menghidapi glaukoma lebih awal dan juga dilakukan ke atas kebanyakan kes glaukoma kongenital.
Langkah Pencegahan
Dinasihatkan mereka yang berumur 35 tahun ke atas menjalani pemeriksaan optalmoskopik dan tonometri
setiap 2 tahun sekali. Bagi mereka yang mempunyai sejarah keluarga yang pernah menghidap glaukoma
perlu menjalani pemeriksaan mata dengan lebih kerap bagi membolehkan masalah ini dikesan lebih awal.
Cara menggunakan ubat mata dengan betul
Basuh tangan dengan teliti kemudian keringkan. Tarik turun kelopak mata dengan menggunakan
jari telunjuk supaya terbentuknya kantung kecil pada kelopak tersebut. Titiskan setitik ubat titisan
mata ke dalam kantung kelopak mata tersebut. Perlahan-lahan pejamkan mata untuk selama 1-3
minit tetapi jangan menggosokkannya. Ini akan membantu menyerapkan ubat tersebut.
Jika 2 jenis ubat digunakan, setiap ubat hendaklah digunakan pada masa yang berasingan
sekurang-kurangnya pada jarak 3-5 minit setiap satu (seboleh-bolehnya selama 10 minit) untuk
mengelakkan ubat yang dimasukkan lebih awal terlupus.
Jangan sentuhkan penghujung botol penitis ubat mata itu pada mata , tangan atau mana- mana
permukaan.
Penjagaan Sendiri
Menjalani pemeriksaan mata seperti yang di nasihatkan oleh pakar mata.
Memahami keadaan pengubatan, langkah-langkah berwaspada, tidak balas dan kesan sampingan
ubat yang diambil.
Patuh kepada rawatan dan nasihat.
Maklumkan kepada doktor jenis ubat yang anda ambil atau gunakan untuk rawatan glaukoma dan
apa-apa juga aduan berhubung dengan penggunaan ubat-ubat tersebut.
Anda dinasihat untuk memaklumkan kepada doktor jika anda mengalami gejala-gejala yang telah
dinyatakan di atas.
Jika terdapat sejarah keluarga yang pernah menghidap galukoma, anda dinasihatkan menjalani
pemeriksaan mata setiap tahun.
Dapatkan nasihat doktor sebelum anda menggunakan ubat-ubat mata yang lain.
http://www.infosihat.gov.my/Penyakit_M_Glaucoma%20.html
GLAUCOMA
sumber : http://fkuii.org/tiki-index.php?page=Glaucoma2
DEFINISI
Glaukoma adalah suatu penyakit dimana gambaran klinik yang lengkap ditandai oleh peninggian tekanan
intraokuler, penggaungan dan degenerasi papil saraf optik serta dapat menimbulkan skotoma ( kehilangan
lapangan pandang).
Tekanan intraokuler ditentukan oleh kecepatan pembentukan humor akueus dan tahanan terhadap aliran
keluarnya dari mata. Tekanan intraokuler dianggap normal bila kurang dari 20 mm Hg pada pemeriksaan
dengan tonometer aplanasi yang dinyatakan dengan tekanan air raksa.
Humor akueus adalah suatu cairan jernih yang mengisi kamera interior dan posterior mata.
Faktor-faktor penyebab penggaungan dan degenerasi papil saraf optik:
1. Gangguan pendarahan pada papil yang disebabkan oleh peninggian tekanan intraokuler.
2. Tekanan intraokuler yang tinggi secara mekanik menekan papil saraf optik yang merupakan tempat
dengan daya tahan paling lemah pada bola mata.
3. Penggaungan papil yang tidak simetris antara mata kanan dan mata kiri.
Gejala umum:
1. Tekanan intraokular yang tidak normal
2. Rusaknya selaput jala
3. Menciutnya lapang pandang akibat rusaknya selaput jala yang dapat berakhir dengan kebutaan
KLASIFIKASI BERDASARKAN ETIOLOGI
A. Glaukoma Primer
1. Glaukoma sudut terbuka
a. Glaukoma sudut terbuka primer
(Glaukoma sudut terbuka kronik, glaukoma sederhana kronik)
Glaukoma sudut terbuka primer adalah glaukoma yang penyebabnya tidak ditemukan dan ditandai dengan
sudut bilik mata depan yang terbuka. Secara genetik penderitanya adalah homozigot dan umumnya terdapat
pada orang-orang berusia di atas 40 tahun, tetapi dapat juga ditemukan pada usia muda (glaukoma junevil).
Pada glaukoma ini, terdapat kecenderungan familial yang kuat dan kerabat dekat pasien dianjurkan
menjalani pemeriksaan penapisan secara teratur.
Gambaran Klinik:
Merupakan penyakit menahun yang terus berkembang dengan lambat dan kadang-kadang berkembang
tanpa disadari penderita sehingga sampai mencapai tingkat lanjut. Penelitian yang lebih cermat pada
stadium awal memperlihatkan adanya remisi dan eksaserbasi daripada gangguan out flow dan peninggian
tekanan intraokuler.
Diagnosis:
Diagnosis glaukoma ini ditegakkan apabila ditemukan kelainan-kelainan glaukomatosa pada diskus optikus
dan lapangan pandand disertai peningkatan tekanan intraokular, sudut kamera anterior terbuka dan tampak
normal, dan tidak terdapat sebab lain yang menyebabkan peningkatan tekanan intraokular.
Tes yang khusus untuk membantu diagnosis:
- Tes minum air
- Tes pilokarpin
- Tes provokasi steroid
Pengobatan:
Dimulai dengan pemberian obat-obatan penghambat adrenergik-beta topikal seperti epinefrin (dipivefrin)
dan pilokarpin kecuali apabila terdapat kontraindikasi pemakaiannya. Apabila tekanan intraokular belum
dapat dikontrol secara efekif dengan terapi topikal, mungkin diperlukan trabekuloplasti dengan laser dan
bedah katarak. Tetapi bedah katarak juga dapat menimbulkan peningkatan sementara tekanan intraokular
yang dapat berbahaya, karena tekanan intraokular yang tidak terkontrol atau penurunan lapangan pandang
yang luas.
Operasi dilakukan apabila:
- Tekanan intraokular tetap di atas 30 mmHg
- Kerusakan papil saraf optik progresif
- Kerusakan lapangan pandang yang progresif
Jenis operasi yang dilakukan adalah operasi fistulasi:
- Sceie
- Trabekulekomi
- Iridenkleisis
Perjalanan dan Prognosis
Tanpa pengobatan, glaukoma ini dapat bekembang secara perlahan sehingga akhirnya menimbulkan
kebutaan total. Apabila proses penyakit dapat terdeteksi secara dini, sebagian besar pasien glaukoma dapat
ditangani dengan baik secara medis.
b. Glaukoma tekanan normal
(Glaukoma tekanan rendah)
Glaukoma tekanan rendah dalah suatu keadaan dimana ditemukan penggaungan papil saraf optik dan
kelainan lapang pandang yang khas glaukoma tetapi disertai tekanan bola mata yang tidak tinggi. Keadaan
ini dihubungkan dengan terdapatnya gangguan pendarahan papil saraf optik walaupun yekanan bola mata
tidak tinggi.
Diagnosis:
Beberapa entitas yang harus disingkirkan sebelum penegakkan diagnosis:
- Episode peningkatan tekanan intraokular sebelumnya, seperti yang disebabkan oleh iridosikitis,trauma,
atau terapi steroid topikal.
- Variasi diurnal yang besar pada tekanan intraokular dengan peningkatan mencolok, biasanya pada pagi
hari.
- Kelainan postural pad tekanan intraokular dengan peningkatan mencolok saat pasien berbaring datar.
- Peningkatan tekanan intraokular intermiten seperti pada penutupan sudut subakut.
- Penyebab kelainan diskus optikus dan lapang pandang yang lain, termasuk kelainan diskus kongenital dan
atrofi didapat akibat tumor atau penyakit vaskular.
Pengobatan:
Pengobatan glaukoma ini ditujukan pada menurunkan tekanan bola mata ke titik yang lebih rendah.
Miotika dan obat-obatan simpatomimetik dapat dicoba.
2. Glaukoma sudut tertutup
Glaukoma sudut tertutup adalah glaukoma primer yang ditandai dengan sudut bilik mata depan yang
tertutup, brsifat bilateral dan herediter.
Pembagian Glaukoma sudut tertutup:
a. Akut
Glaukoma ini terjadi apabila terbentuk iris bombe yang menyebabkan sumbatan sudut kamera anterior oleh
iris perifer dan akibat pergeseran diafragma lensa-iris ke anterior disertai perubahan volume di segmen
psterior mata.
Ciri-ciri klinis:
- Tekanan intraokular meningkat dengan cepat
- Nyeri hebat, mual, dan muntah
- Kemerahan
- Kekaburan penglihatan
- Kamera anreior dangkal
- Kornea berkabut
- Pupil terfiksasi berdilatsi sedang
- Injeksi siliaris
Terapi:
Terapi ditujuakan untuk menurunkan tekanan intraokular dengan asetazolamid, penghambat beta topikal,
dan obat-obatan hiperosmotik bersama dengan sikloplegia intensif untuk mendorong pergeseran lensa ke
belakang melalui konstriksi aparatuszonular.
Apabila tekanan intraokular dapat dikontrol, harus dilakukan iridektomi untuk membentuk hubungan
permanen antara kamera anterior dengan posterior yang dilakukan dengan laser neodinium:YAG ataupun
lase argon.
Apabila tekanan intraokular tidak dapat dikontrol secara medis, perlu dilakukan pemberian manitol inravena
praoperasi untuk menurunkan tekanan intraokular sebesar mungkin.
b. Subakut
Ciri-ciri klinis:
- Tekanan intraokular meningkat dengan singkat dan rekuren.
- Terjadi akumulasi kerusakan pada sudut kamera anterior (pembentukan sinekia anterior perifer)
- Nyeri unilateral berulang
- Kemerahan
- Kekaburan penglihatan
- Halo disekitar cahaya
- Serangan terjadi pada malam hari
Uji provokatif kamr gelap dapat membantu mengidentifikasi pasien penyempitan sudut mana yang beresiko
mengalami glaukomasudut tertutup.
c. Kronik
Ciri-ciri klinis:
- Peningkatan tekanan intraokular
- Sinakia anterior perifer meluas
- Pengecilan ekstensif lapang pandang
- Serangan penutupan sudut subakut
- Kelainan diskus optikus
Terapi:
Iridektomi perifer adalah komponen terapi yang penting.apabila mungkin, tekanan intraokular kemudian
dikontrol secara medis. Jangan digunakan epinefrin dan miotik kuat kecuali apabila terdapat iridektomi
perifer paten karena obat-obatan tersebut akan memperparah penutupan sudut.
d. Iris plateau
Iris plateau adalah suatu kelainan yang jarang dijumpai kedalaman kamera anterior sentral normal tetapi
sudut kamera anterior sangat sempit karena insersi iris secara kongenital terlalu tinggi. Mata dengan
kelainan ini akan jarang mengalami sumbatan pupil, tetapi dilatasi akan menyebabkan merapatnya iris
perifer, sehingga menutup sudut sekalipun telah dilakukan iridektomiperifer.
B. Glaukoma Kongenital
Ciri-ciri klinis:
- Epifora
- Fotofobia
- Pengurangan kilau kornea
- Peningkatan tekanan intraokular
- Pencekungan diskus optikus
- Peningkatan garis tengah kornea
- Edema epitel
- Robekan membran Descemet
- Peningkatan kedalaman kamera anterior
Diagnosis Banding:
Megalokornea, kekeruhan kornea akibat distrofi kongenital dan ruptur traumatik membran Descemet harus
disingkirkan. Pengukuran tekanan intraokular, genioskopi, dan evaluasi diskus optikus penting untuk
membuat diagnosis banding.
Perjalanan penyakit dan Prognosis:
Pada kasus yang tidak diobati, kebutaan timbul dini. Mata mengalami peregangan hebat dan bahkan dapat
ruptur hanya akibat trauma ringan. Pencekungan diskus optikus khas glaukoma timbul relatif cepat, yang
menekankan perlunya terapi segera.
Pembagian glaukoma kongenital:
1. Glaukoma kongenital primer
Glaukoma kongenital terjadi akibat terhentinya perkembangan struktur sudut kamera anterior pada usia
janin sekitar 7 bulan. Iris mengalami hipoplasia dan berinsersi ke permukaan trabekula di depan taji sklera
yang kurang berkembang, sehingga jalinan traekula terhalang dan timbul gambaran suatu membran
menutupi sudut.
Terapi:
Terapi pilihan adalah goniotomi. Pada pasien yang datang lebih lambat, gonoiotomi kurang berhasil dan
mungkin diperlukan trabekulotomi atau trabekolektomi.
2. Glaukoma yang berkaitan dengan perkembangan mata lain
a. Sindrom pembelahan kamera anterior
- Sindrom Anxenfeld
Sindrom Axenfeld adalah penyakit yang terdapat sedikit hipoplasia stroma anterior iris, disertai adanya
jembatan-jembatan filamen yang terbentuk di perifer dan berhubungan dengan garis Schwalbe yang
mencolok dan tergeser secara aksial yang menghubungkan stoma iris dengan kornea.
- Sindrom Rieger
Sindrom Rieger adalah penyakit yang apabila perlekatan irikorneanya lebih luas yang disertai oleh disrupsi
iris, dengan polikaria serta anomali tulang dan gigi.
Anomali Peter
Anomali Peter adalah penyakit yang apabila perlekatanya antara iris sentral dan permukaan posterior sentral
kornea.
b. Aniridia
Gambaran klinis:
- Iris tidak bekembang
- Katarak kongenital
- Distrofi kornea
- Hipoplasia fovea
- Penglihatan buruk
Terapi:
Apabila terapi medis tidak efektif, goniotomi atau trabekulotomi kadang-kadang dapat menormalkan
tekanan intraokular. Sering diperlukan tindakan operasi filtrasi, tetapi prognosis penglihatan jangka panjang
buruk.
3. Glaukoma yang berkaitan dengan kelainan perkembangan ekstraokuler
a. Sindrom Sturge-Weber
b. Sindrom Marfan
c. Neurofibromatosis
d. Sindrom lowe
e. Rubela Kongenital
C. Glaukoma Sekunder
Glaukoma sekunder adalah glaukoma yng diketahui penyebabnya. Dapat disebabkan atau dihubungkan
dengan keadaan-keadaan atau penyakit yang telah diderita sebelumnya atau pada saat itu.
Penyakit-penyakit yang diderita tersebut dapat memberikan kelainan pada:
- Badan siliar: luksasi lensa ke belakang
- Pupil: seklusio pupil, galikoma yang diinduksi miotik
- Sudut bilik mata depan: goniosinekia
Saluran keluar aqueous: miopia
1. Glaukoma pigmentasi
Sindrom ini disebabkan oleh degenerasi epitel pigmen iris dan korpus siliaris.
Terapi:
Terapi logis untuk kelainan ini adalah zat-zat miotik karena obat ini mengatasi pergerakan iris atas zonula.
Namun, masalah utamanya adalah usia yang muda saat timbul penyakit, yang meningkatkan kemungkinan
diperlukannya tindakan bedah drainase dan kombinasi tindakan bedah dan terapi antimetabolit.
2. Glaukoma eksfoliasi
3. Akibat kelainan lensa
a. Dislokasi
2 macam dislokasi:
- Dislokasi anterior dapat menimbulkan sumbatan pada bukaan pupil yang menyebabkan iris bombe dan
penutupan sudut.
Terapi:
Terapi yang dapat dilakukan adalah ekstarksi lensa setelah tekanan intraokular terkontrol secara medis.
- Dislokasi posterior disebabkan oleh kerusakan sudut pada waktu dislokasi traumatik.
Terapi:
Terapi yang dilakukan biasanya lensa dibiarkan dan glaukoma diobati sebagai glaukoma sudut terbuka
primer.
b. Intumesensi
Lensa dapat menyerap cukup banyak cairan sewaktu mengalami kelainan kataraktosa sehingga ukurannya
membasar secara bermakna dam menimbulkan sumbatan pupil dan pendesakan sudut serta menyebabkan
glaukoma sudut tertutup.
Terapi:
Terapi berupa ekstraksi lensa apabila tekana intraokular telah terkontrol secara medis.
c. Fakolitik
Sebagian katarak stadium lanjut dapat mengalami kebocoran kapsul lensa anterior, sehingga protein-protein
lensa yang mencair masuk ke kamera anterior dan menimbulkan peningkatan mendadak tekanan
intraokular.
Terapi:
Ekstrasi lensa merupakan terapi definitif setelah tekanan intraokular terkontrol secara medis, termasuk
steroid topikal intensif.
4. Akibat kelainan traktus uvea
a. Uveitis
Pada uveitis, tekanan intraokular biasanya lebih rendah daripada normal karena korpus siliare yang
meradang kupang berfungsi dengan baik. Namun juga dapt terjadi peningkatan tekanan intraokular melalui
beberapa mekanisme yang berlainan. Uveitis kronik menyebabkan gangguan permanen fungsi trabekula,
sinekia anterior perifer, kadang-kadang neovaskularisasi sudut, yang semuanya meningkatkan kemungkinan
glaukoma sekunder.
Terapi:
Terapi terutama ditujukan kepada pengontrolan uveitis disertai pemberian terapi glaukoma sesuai
keperlua, dan menghindari miotik karena dapat meningkatkan kemungkinan pembentukan sinekia posterior.
Terapi jangka panjang, termasuk tindkan bedah, sering perlu dilakukan karena kerusakan jalinan trabekula
yang ireversibel.
b. Sinekia posterior
c. Tumor
Melanoma traktus uvealis dapat menimbulkan glaukoma akibat pergeseran korpus siliare ke anterior yang
menyebabkan penutupan sudut sekunder, keterlibatan langsung sudut kamera anterior, penyumbatan sudut
filtrasi oleh dispersi pigmen, dan neovaskularisasi sudut. sangat diperlukan tindakan enukleasi.
5. Sindrom iridokorneo endotel
Kelainan idiopatik yang jarang ini biasanya unilateral dan bermanifestasi sebagai dekompensasi kornea,
glaukoma, dan kelainan iris.
6. Trauma
Terapi:
Terapi awal biasanya terapi medis, tetapi mungkin diperlukan tindakan bedah apabila tekanan tetap tinggi.
Pembagian Glaukoma akibat trauma:
a. Hifema
Darah menyumbat jalinan trabekular, yang mengalami edema akibat cedera.
b. Kontusio/resesi sudut
Kamera anterior tampak lebih dalam daripada mata yang satunya dan gonioskopi memperlihatkan resesi
sudut.
c. Sinekia anterior perifer
7. Pascaoperasi
a. Glaukoma sumbatan siliaris
Terapi:
Terapi terdiri dari sikloplegik, midriatik, penekan humor akueus, dan obat hiperosmotik. Obat-obatan
perosmotik digunakan untuk menciutkan korpus vitreum dan membiarkan lensa jatuh ke arah posterior.
Mungkin diperlukan sklerotomi posterior, vitrektomi, dan ekstraksi lensa.
b. Sinekia anterior perifer
c. Pertumbuhan epitel ke bawah
d. Pascabedah tandur kornea
e. Pascabedah pelepasan retina
8. Glaukona neovaskuler
Glaukona neovaskuler adalah galukoma sekunder yang disebabkan oleh bertumbuhnya jaringan
fibrovaskuler baru ( neovaskuler) di permukaan iris.
Keadaan ini dapat diakibatkan oleh:
a. Kelainan pembuluh darah
b. Sumbatan vena retina sentralis
c. Tumor intraokular
d. Penyakit Peradangan pembuluh darah
Pengobatan:
Obat-obatan biasanya tidak menolong. Sebaiknya dilakukan siklodiatermi atau siklokriterapi. Pada keadaan
akut dapat diberikan kortikosteroid dan atropin serta pankoagulasi retina.
9. Peningkatan tekanan vena episklera
a. Fistula karotis-kavernosa
b. Sindrom Struge-Weber
Terapi:
Terapi medis tidak dapat menurunkan tekanan intraokular di bawah tingkat tekanan vena episklera yang
meningkat secara abnormal, dan tindakan bedah berkaitan dengan resiko penyulit yang tinggi
10. Akibat steroid
Terapi:
Terapi yang digunakan adalah terapi glaukoma medis dan terapi steroid sistemik yang kecil
kemungkinannya menyebabkan peningkatan tekanan intraokular
D. Glaukoma Absolut
Glaukoma absolut adalah suatu keadaan akhir semua jenis glaukoma yang tidak terkontrol dengan ciri-ciri
mata yang keras, tidak dapat melihat, dan sering nyeri.
Dapat disertai keadaan seperti:
1. Injeksi siliar
2. Edema kornea
3. Bilik mata depan yang dangkal
4. Pupil lebar
5. Iris ektropion
6. Penggaungan dan atrofi papil saraf optik yang total
7. Rubeosis iris
8. keratopati bula
Pengobatan:
Pengobatan ditujukan terutama pada rasa sakitnya dengan jalan:
- Suntikan alkohol retrobulber 90% sebanyak 0,5 ml
- Penyinaran yang ditujukan pada badan siliar; diberikan 100-150 Rad dalam 4-5 kali penyinaran
- Enukleasi bulbi
Tidak dianjurkan untuk melakukan tindakan operasi intraokular lainnya sebab dapat menimbulkan oftalmia
simpatika
REFERENSI
Ilyas,sidarta.2004.Ilmu Perawatan Mata.Sagung Seto:Jakarta
Ilyas,sidarta dkk.2000.Sari Ilmu Penyakit Mata.FK UI:Jakarta
Vaughan,Daniel G.dkk.2000.Oftalmologi Umum.Widya Medika:Jakarta
Glaukoma
DEFINISI
Glaukoma adalah suatu penyakit dimana tekanan di dalam bola mata meningkat, sehingga terjadi kerusakan
pada saraf optikus dan menyebabkan penurunan fungsi penglihatan.
Terdapat 4 jenis glaukoma:
# Glaukoma Sudut Terbuka
# Glaukoma Sudut Tertutup
# Glaukoma Kongenitalis
# Glaukoma Sekunder.
Keempat jenis glaukoma ditandai dengan peningkatan tekanan di dalam bola mata dan karenanya semuanya
bisa menyebabkan kerusakan saraf optikus yang progresif.
Glaukoma
Glaukoma
PENYEBAB
Bilik anterior dan bilik posterior mata terisi oleh cairan encer yang disebut humor aqueus.
Dalam keadaan normal, cairan ini dihasilkan di dalam bilik posterior, melewati pupil masuk ke dalam bilik
anterior lalu mengalir dari mata melalui suatu saluran.
Jika aliran cairan ini terganggu (biasanya karena penyumbatan yang menghalangi keluarnya cairan dari bilik
anterior), maka akan terjadi peningkatan tekanan.
Peningkatan tekanan intraokuler akan mendorong perbatasan antara saraf optikus dan retina di bagian belakang
mata.
Akibatnya pasokan darah ke saraf optikus berkurang sehingga sel-sel sarafnya mati.
Karena saraf optikus mengalami kemunduran, maka akan terbentuk bintik buta pada lapang pandang mata.
Yang pertama terkena adalah lapang pandang tepi, lalu diikuti oleh lapang pandang sentral.
Jika tidak diobati, glaukoma pada akhirnya bisa menyebabkan kebutaan.
Aliran humor aqueus yg normal
GEJALA
GLAUKOMA SUDUT TERBUKA
Pada glaukoma sudut terbuka, saluran tempat mengalirnya humor aqueus terbuka, tetapi cairan dari bilik
anterior mengalir terlalu lambat.
Secara bertahap tekanan akan meningkat (hampir selalu pada kedua mata) dan menyebabkan kerusakan saraf
optikus serta penurunan fungsi penglihatan yang progresif.
Hilangnya fungsi penglihatan dimulai pada tepi lapang pandang dan jika tidak diobati pada akhirnya akan
menjalar ke seluruh bagian lapang pandang, menyebabkan kebutaan.
Glaukoma sudut terbuka sering terjadi setelah usia 35 tahun, tetapi kadang terjadi pada anak-anak.
Penyakit ini cenderung diturunkan dan paling sering ditemukan pada penderita diabetes atau miopia.
Glaukoma sudut terbuka lebih sering terjadi dan biasanya penyakit ini lebih berat jika diderita oleh orang kulit
hitam.
Pada awalnya, peningkatan tekanan di dalam mata tidak menimbulkan gejala.
Lama-lama timbul gejala berupa:
- penyempitan lapang pandang tepi
- sakit kepala ringan
- gangguan penglihatan yang tidak jelas (misalnya melihat lingkaran di sekeliling cahaya lampu atau sulit
beradaptasi pada kegelapan).
Pada akhirnya akan terjadi penyempitan lapang pandang yang menyebabkan penderita sulit melihat benda-
benda yang terletak di sisi lain ketika penderita melihat lurus ke depan (disebut penglihatan terowongan).
Glaukoma sudut terbuka mungkin baru menimbulkan gejala setelah terjadinya kerusakan yang tidak dapat
diperbaiki.
Glaukoma sudut terbuka
GLAUKOMA SUDUT TERTUTUP
Glaukoma sudut tertutup terjadi jika saluran tempat mengalirnya humor aqueus terhalang oleh iris.
Setiap hal yang menyebabkan pelebaran pupil (misalnya cahaya redup, tetes mata pelebar pupil yang digunakan
untuk pemeriksaan mata atau obat tertentu) bisa menyebabkan penyumbatan aliran cairan karena terhalang oleh
iris.
Iris bisa menggeser ke depan dan secara tiba-tiba menutup saluran humor aqueus sehingga terjadi peningkatan
tekanan di dalam mata secara mendadak.
Serangan bisa dipicu oleh pemakaian tetes mata yang melebarkan pupil atau bisa juga timbul tanpa adanya
pemicu.
Glaukoma akut lebih sering terjadi pada malam hari karena pupil secara alami akan melebar di bawah cahaya
yang redup.
Episode akut dari glaukoma sudut tertutup menyebabkan:
- penurunan fungsi penglihatan yang ringan
- terbentuknya lingkaran berwarna di sekeliling cahaya
- nyeri pada mata dan kepala.
Gejala tersebut berrlangsung hanya beberapa jam sebelum terjadinya serangan lebih lanjut.
Serangan lanjutan menyebabkan hilangnya fungsi penglihatan secara mendadak dan nyeri mata yang berdenyut.
Penderita juga mengalami mual dan muntah.
Kelopak mata membengkak, mata berair dan merah.
Pupil melebar dan tidak mengecil jika diberi sinar yang terang.
Sebagian besar gejala akan menghilang setelah pengobatan, tetapi serangan tersebut bisa berulang.
Setiap serangan susulan akan semakin mengurangi lapang pandang penderita.
Glaukoma sudut tertutup
GLAUKOMA SEKUNDER
Glaukoma sekunder terjadi jika mata mengalami kerusakan akibat:
# Infeksi
# Peradangan
# Tumor
# Katarak yang meluas
# Penyakit mata yang mempengaruhi pengaliran humor aqueus dari bilik anterior.
Penyebab yang paling sering ditemukan adalah uveitis.
Penyebab lainnya adalah penyumbatan vena oftalmikus, cedera mata, pembedahan mata dan perdarahan ke
dalam mata.
Beberapa obat (misalnya kortikosteroid) juga bisa menyebabkan peningkatan tekanan intraokuler.
GLAUKOMA KONGENITALIS
Glaukoma kongenitalis sudah ada sejak lahir dan terjadi akibat gangguan perkembangan pada saluran humor
aqueus.
Glaukoma kongenitalis seringkali diturunkan.
DIAGNOSA
Pemeriksaan mata yang biasa dilakukan adalah:
# Pemeriksaan dengan oftalmoskop bisa menunjukkan adanya perubahan pada saraf optikus akibat glaukoma
# Pengukuran tekanan intraokuler dengan tonometri.
Tekanan di dalam bilik anterior disebut tekanan intraokuler dan bisa diukur dengan tonometri.
Biasanya jika tekanan intraokuler lebih besar dari 20-22 mm, dikatakan telah terjadi peningkatan tekanan.
Kadang glaukoma terjadi pada tekanan yang normal.
# Pengukuran lapang pandang
# Ketajaman penglihatan
# Tes refraksi
# Respon refleks pupil
# Pemeriksan slit lamp
# Pemeriksaan gonioskopi (lensa khusus untuk mengamati saluran humor aqueus.
PENGOBATAN
Glaukoma sudut terbuka
Obat tetes mata biasanya bisa mengendalikan glaukoma sudut terbuka.
Obat yang pertama diberikan adalah beta bloker (misalnya timolol, betaxolol, carteolol, levobunolol atau
metipranolol), yang kemungkinan akan mengurangi pembentukan cairan di dalam mata.
Juga diberikan pilocarpine untuk memperkecil pupil dan meningkatkan pengaliran cairan dari bilik anterior.
Obat lainnya yang juga diberikan adalah epinephrine, dipivephrine dan carbacol (untuk memperbaiki
pengaliran cairan atau mengurangi pembentukan cairan).
Jika glaukoma tidak dapat dikontrol dengan obat-obatan atau efek sampingnya tidak dapat ditolerir oleh
penderita, maka dilakukan pembedahan untuk meningkatkan pengaliran cairan dari bilik anterior.
Digunakan sinar laser untuk membuat lubang di dalam iris atau dilakukan pembedahan untuk memotong
sebagian iris (iridotomi).
Glaukoma sudut tertutup
Minum larutan gliserin dan air bisa mengurangi tekanan dan menghentikan serangan glaukoma.
Bisa juga diberikan inhibitor karbonik anhidrase (misalnya acetazolamide).
Tetes mata pilocarpine menyebabkan pupil mengecil sehingga iris tertarik dan membuka saluran yang
tersumbat.
Untuk mengontrol tekanan intraokuler bisa diberikan tetes mata beta blocker.
Setelah suatu serangan, pemberian pilocarpine dan beta blocker serta inhibitor karbonik anhidrase biasanya
terus dilanjutkan.
Pada kasus yang berat, untuk mengurangi tekanan biasanya diberikan manitol intravena (melalui pembuluh
darah).
Terapi laser untuk membuat lubang pada iris akan membantu mencegah serangan berikutnya dan seringkali
bisa menyembuhkan penyakit secara permanen.
Jika glaukoma tidak dapat diatasi dengan terapi laser, dilakukan pembedahan untuk membuat lubang pada iris.
Jika kedua mata memiliki saluran yang sempit, maka kedua mata diobati meskipun serangan hanya terjadi pada
salah satu mata.
Glaukoma sekunder
Pengobatan glaukoma sekunder tergantung kepada penyebabnya.
Jika penyebabnya adala peradangan, diberikan corticosteroid dan obat untuk melebarkan pupil. Kadang
dilakukan pembedahan.
Glaukoma kongenitalis
Untuk mengatasi glaukoma kongenitalis perlu dilakukan pembedahan.
PENCEGAHAN
Tidak ada tindakan yang dapat mencegah terjadinya glaukoma sudut terbuka.
Jika penyakit ini ditemukan secara dini, maka hilangnya fungsi penglihatan dan kebutaan bisa dicegah dengan
pengobatan.
Orang-orang yang memiliki resiko menderita glaukoma sudut tertutup sebaiknya menjalani pemeriksaan mata
yang rutin dan jika resikonya tinggi sebaiknya menjalani iridotomi untuk mencegah serangan akut.
Home > Health > Glaukoma
Glaukoma
10:00 AM Posted by Irga
Sejak tahun 1967 kebutaan telah dideklarasikan sebagai masalah nasional, dimana kebutaan dapat berdampak
pada masalah sosial, ekonomi dan psikologi bukan hanya bagi penderita melainkan juga bagi masyarakat dan
negara. (1)
Prevalensi kebutaan di Indonesia masih sangat tinggi dengan penyebab utamanya yaitu katarak (0,78%),
glaukoma (0,2%), kelainan refraksi (0,14%) dan beberpa penyakit yang berhubungan dengan lanjut usia
(0,38%). Berdasarkan perkiraan WHO, tahun 2000 ada sebanyak 45 juta orang didunia yang mengalami
kebutaan. Sepertiga dari jumlah itu berada di Asia Tenggara. Untuk kawasan Asia Tenggara. Untuk Kawasan
Asia Tenggara, berdasarkan Survei Kesehatan Indera Penglihatan dan Pendengaran tahun 1993-1996
menunjukkan angka kebutaan di Indonesia sekitar 1,5 % dari jumlah penduduk atau setara dengan 3 juta orang.
Jumlah ini jauh lebih tinggi dibanding Bangladesh (1%), India (0,7%), dan Thailand (0,3%). Jumlah penderita
kebutaan di Indonesia meningkat, disebabkan oleh meningkatnya jumlah penduduk, meningkatnya usia harapan
hidup, kurangnya pelayanan kesehatan mata dan kondisi geografis yang tidak menguntungkan. (2, 3).
Berdasarkan survei WHO pada tahun 2000, dari sekitar 45 juta penderita kebutaan 16% diantaranya disebabkan
karena glaukoma, dan sekitar 0,2 % kebutaan di Indonesia disebabkan oleh penyakit ini. Sedangkan survei
Departemen Kesehatan RI 1982-1996 melaporkan bahwa galukoma menyumbang 0,4 5 atau sekitar 840.000
orang dari 210 juta penduduk penyebab kebutaan. Kondisi ini semakin diperparah dengan pengetahuan dan
kesadaran masyarakat yang rendah akan bahaya penyakit ini.. (4,5)
Badan Kesehatan Dunia (WHO) telah melakukan analisa kepustakaan mengenai prevalensi, insiden dan derajat
dari berbagai jenis glaukoma. Dengan menggunakan data tahun1980-1990, WHO melaporkan jumlah populasi
di dunia dengan tekanan bola mata yang tinggi (>21 mmHg) sekitar 104,5 juta orang. Insiden dari glaukoma
primer sudut terbuka berkisar 2,4 juta orang pertahun. Prevalensi kebutaan untuk semua jenis glaukoma
diperkirakan mencapai 5,2 juta orang, dengan 3 juta orang disebabkan oleh glaukoma primer sudut terbuka.
Galukoma bertanggung jawab atas 15 % penyebab kebutaan, dan menempatkan glaukoma sebagai penyebab
ketiga kebutaan di dunia setelah katarak dan trakhoma . (6)
Prevalensi glaukoma primer sudut terbuka menunjukkan keterkaitan ras. Pada orang kulit putih dengan usia
diatas 40 tahun prevalensi glaukoma sekitar 1,1 5 dan 2,1% dan prevalensi pada orang kulit hitam enam kali
besar. Prevalensi galukoma primer sudut terbuka meningkat seiring pertambahan usia, data menunjukkan
populasi dengan usia dekade ke-7 lebih beresiko tujuh sampai delapan kali di anding usia dekade ke-4. (6)
Pengertian
Glaukoma adalah sekumpulan gejala dengan karakteristik neuropati saraf optik yang ditandai dengan defek
lapangan pandang dimana peningkatan tekanan intra okular hanya merupakan salah satu faktor resiko
terjadinya glaukoma. (6,7)
Tekanan intraokuler ditentukan oleh kecepatan pembentukan humor aquos dan tahanan terhadap aliran
keluarnya dari mata. Untuk memahami glaukoma diperlukan pengetahuan tentang fisiologi humor aquos . (8)
Fisiologi
Komposisi humor aquos : (8)
Humor aquos adalah suatu cairan jernih yang mengisi bilik mata depan dan bilik mata belakang. Volumenya
adalah sekitar 250 L, dan kecepatan pembentukannya, yang bervariasi diurnal, adalah 1.5-2 L/ mnt.
Komposisi humor aquos serupa dengan plasma kecuali bahwa cairan ini memiliki konsentrasi askorbat, piruvat,
dan laktat yang lebih tinggi dan protein, urea, dan glukosa yang lebih rendah.
Pembentukan dan Aliran Humor Aquos : (8)
Humor aquos diproduksi oleh korpus siliare. Ultrafiltrasi plasma yang dihasilkan di stroma prosesus siliaris
dimodofikasi oleh fungsi sawar dan prosesus sekretorius epitel siliaris. Setelah masuk ke bilik mata belakang,
humor aquos mengalir melalui pupil ke bilik mata depan (Gambar 1) lalu ke jalinan trabekular di sudut bilik
mata depan. Selama periode ini, terjadi pertukaran diferensial komponen-komponen dengan darah di iris.
Aliran Keluar Humor Aquos : (8)
Jalinan/ jala trabekula terdiri dari berkas-berkas jaringan kolagen dan elastik yang dibungkus oleh sel-sel
trabekular yang membentuk suatu saringan dengan ukuran pori-pori semakin mengecil sewaktu mendekati
kanalis Schlemm. Kontraksi otot siliaris melalui insersinya ke dalam jalinan trabekula memperbesar ukuran
pori-pori di jalinan tersebut sehingga kecepatan drainase humor aquos juga meningkat. Aliran humor aquos
kedalam kanalis Schlemm bergantung pada pembentukan saluran-saluran transeluler siklik di lapisan endotel.
Saluran eferen dari kanalis Schlemm (sekitar 30 saluran pengumpul dan 12 vena aquos ) menyalurkan cairan ke
dalam sistem vena. Sejumlah kecil humor aquos keluar dari mata antara berkas otot siliaris dan lewat sela-sela
sklera (aliran uveoskleral).
Resistensi utama terhadap aliran keluar humor aquos dari bilik mata depan adalah lapisan endotel saluran
Schlemm dan bagian-bagian jalinan trabekular di dekatnya, bukan dari sistem pengumpul vena. Tetapi tekanan
di jaringan vena episklera menentukan besar minimum tekanan intraokular yang dicapai oleh terapi medis.
Patofisiologi
Patofisiologi peningkatan tekanan intraokular, baik disebabkan oleh mekanisme sudut terbuka atau sudut
tertutup akan dibahas sesuai pembahasan masing-masing penyakit tersebut. Efek peningkatan tekanan
intraokular di dalam mata ditemukan pada semua bentuk glaukoma, yang manifestasinya dipengaruhi oleh
perjalanan waktu dan besar peningkatan tekanan intraokuler.
Mekanisme utama penurunan penglihatan pada glaukoma adalah atrofi sel ganglion difuse, yang menyebabkan
penipisan serat saraf dan inti bagian dalam retina dan berkurangnya akson di saraf optikus. Diskus optikus
menjadi atrofik, disertai pembesaran cekungan optikus . Iris dan korpus siliaris juga menjadi atrofik, dan
prosesus siliaris memperlihatkan degenerasi hialin.
Pada beberapa penelitian menunjukkan tekanan intraokular yang meningkat di atas 21 mmHg, menunjukkan
peningkatan persentase defek lapangan pandang, dan kebanyakan ditemukan pada pasien dengan tekanan
intraokuler berkisar 26-30 mmHg. Penderita dengan tekanan intraokuler diatas 28 mmHg 15 kali beresiko
menderita defek lapangan pandang daripada penderita dengan tekanan intraokular berkisar 22 mmHg. (9)
Pada glaukoma sudut tertutup akut, tekanan intraokular mencapai 60-80 mmHg, sehingga terjadi kerusakan
iskhemik pada iris yang disertai edema kornea. (8)
Klasifikasi
Pada umumnya glaukoma dapat dibagi berdasarkan, yaitu :
1) Tidak terdapat kelainan di dalam bola mata yang menyebabkan terjadinya peningkatan tekanan intraokuler ,
yaitu glaukoma primer sudut terbuka dan tertutup.
a. Glaukoma primer sudut terbuka
Glaukoma primer sudut terbuka adalah bentuk glaukoma yang tersering dijumpai. Sekitar 0,4 0,7 % oang
berusia lebih dari 40 tahun dan 2-3 % orang berusia lebih dari 70 tahun diperkirakan mengidap glaukoma jenis
ini. Penyakit ini tiga kali lebih sering dan umumnya lebih agresif pada orang berkulit hitam. Pada glaukoma
primer sudut terbuka, terdapat kecenderungan familial yang kuat dan kerabat dekat pasien dianjurkan menjalani
pemeriksaan penapisan secara teratur.
Faktor resiko terjadinya glaukoma primer sudut terbuka antara lain ;
- Meningkatnya usia berhubungan edngan prevalensi terjadinya
glaukoma terutama usia diatas 60 tahun.
- Ras / bangsa, terutama pada ras Afrika- Amerika beresiko 6 kali
dibanding ras Kaukasoid.
- Riwayat keluarga dengan galukoma primer sudut terbuka berresiko 6
kali untuk terkena galukoma.
- Terdapatnya peningkatan tekanan intraokuler disertai diabetes
mellitus beresiko 3 kali dibanding populasi pada umumnya.
Gambaran patologik utama pada glaukoma primer sudut terbuka adalah proses degeneratif jalinan trabekular,
termasuk pengendapan bahan ekstrasel di dalam jalinan dan dibawah lapisan endotel kanalis Schlemm.
Akibatnya adalah penurunan drainase humor aquos yang menyebabkan peningkatan tekanan intraokular
(gambar 3).
Gejala dari glaukoma jenis ini : Oleh karena penurunan penglihatannya bersifat bertahap, biasanya tidak
terdapat keluhan hingga kerusakan yang berat telah terjadi pada nervus optik. Glaukoma jenis ini dapat
dideteksi dengan melakukan skrining pada kelompok resiko glaukoma.
Diagnosis glaukoma primer sudut terbuka ditegakkan apabila ditemkan kelainan glaukomatosa pada diskus
optikus dan defek lapangan pandang disertai peninggian tekanan intraokuler, bilik mata depan normal, dan
tidak terdapat sebab lain yang menyebabkan peningkatan tekanan intraokuler. (7,8, 10,11,,12)
b. Glaukoma primer sudut tertutup..
Glaukoma primer sudut tertutup terutama stadium akut lebih banyak ditemukan pada oarang Eskimo dan Asia,
diikuti oleh Kaukasia lalu Afrika Amerika. Usia antara 55-65 tahun merupakan salah satu resiko. Wanita yang
terkena glaukoma jenis ini 3-4 kali dibanding pria.
Glaukoma primer sudut tertutup terjadi apabila terbentuk iris bombe yang menyebabkan sumbatan pada bilik
mata depan oleh iris perifer. Hal ini menyumbat aliran humor aquos dan tekanan intraokuler meningkat dengan
cepat, menimbulkan nyeri hebat, kemerahan, dan kekaburan penglihatan. Glaukoma sudut tertutup terjadi pada
mata yang sudah mengalami penyempitan anatomik pada bilik mata depan( dijumpai terutama pada
hipermetrop). Serangan akut biasanya terjadi pada pasien berusia tua seiring dengan pembeasran lensa
kristalina yang berkaitan dengan penuaan. Pada glaukoma sudut tertutup, pupil berdilatasi sedang, disertai
sumbatan pupil. Hal ini biasanya terjadi pada malam hari, sat tingkat pencahayaan berkurang (gambar 4).
Gambar 4. Glaukoma primer sudut tertutup (9)
Gejala dari glaukoma jenis ini ditandai oleh munculnya kekaburan penglihatan mendadak yang disertai nyeri
hebat, halo, dan mual disetaai muntah. Temuan lain adalah peningkatan mencolok tekanan intraokuler, bilik
mata depan dangkal, kornea berkabut, pupil terfiksasi dan berdilatasi sedang, dan injeksi siliaris. Apabila terapi
tertunda, iris perifer dapat melekat kejalinan trabekular (sinekia posterior), sehingga menimbulkan sumbatan
ireversibel pada bilik mata depan yang memerlukan tindakan bedah untuk memperbaikinya. (7,8, 10,11,,12)
2) Terdapat kelainan di dalam bola mata yang menyebabkan terjadinya peningkatan tekanan intraokuler
(inflamasi, trauma, perdarahan, trauma, tumor, pengobatan) , yaitu glaukoma sekunder sudut terbuka dan
tertutup.
a. Glaukoma sekunder sudut terbuka
Glaukoma dimana tidak terdapatnya kelainan padapangkal iris serta kornea perifer melainkan terhambatnya
aliran hmor aquos di jalinan trabekuler. Bentuk dari glaukoma sekunder sudut terbuka antara lain ;
Glaukoma pigmentasi.
Sindrom ini tampaknya disebabkan oleh degenerasi epitel pigmen iris dan korpus siliaris. Granula pigmen
terkelupas dari iris akibat friksi dengan serat-serat zonular di bawahnya sehingga terjadi transiluminasi iris.
Pigmen mengendap di permukaan kornea posterior (Krukenbergs spindle) dan tersangkut di jalinan trabekular,
mengganggu aliran keluar humor aquos (gambar 5). Sindrom ini terjadi paling seringpada pria miopik usia
antara 25 dan 40 tahun yang memiliki bilik mata depan yang dalam dengan sudut bilik mata yang lebar.
Sindrom pseudo-exfoliasi
Pada sindrom eksfoliasi, dijumpai endapan-endapan bahan berserat mirip serpihan di permukaan lensa anterior
(berbeda dengan eksfoliasi kapsl lensa sejati akibat pajanan terhadap radiasi inframerah, yakni katarak glass
blower), prosesus siliaris, zonula, permukaan posterior iris, dam di jalinan trabekular (disertai peningkatan
pigmentasi). Penyakit ini biasanya dijumpai pada orang berusia lebih dari 65 tahun.
Glaukoma akibat steroid
Kortikosteroid topikal dan periokular dapat menimbulkan sejenis glaukoma yang mirip dengan glaukoma
primer sudut terbuka, terutama pada individu dengan riwayat oenyakit ini pada keluarga, dan akan
memperparah peningkatan tekanan intraokuler pada para pengidap glaukoma primer sudut terbuka. Hal ini
kemungkinan disebabkan karena meningkatnya deposit mukopolisakarida yang terdapat pada humor aquos
sehingga drainasenya terganggu.
Glaukoma Fakolitik
Sebagian katarak stadium lanjut dapat mengalami kebocoran kapsl lensa anterior, sehingga protein-protein
lensa yang mencair masuk ke bilik mata depan. Jalinan tabekular menajdi edematousa dan tersumbat oleh
protein-protein lensa dan menimbulkan peningkatan mendadak tekanan intraokular. (7,8, 10,11,,12)
b. Glaukoma sekunder sudut tertutup
Glaukoma sekunder sudut tertutup sama halnya dengan glaukoma primer sudut tertutup, dimana terjadinya
peninggian tekanan intraokuler disebabkan adanya hambatan atau blokade pada trabekula meshwork. Penyebab
dari galukoma sekunder sudut tertutup antara lain ;
Uveitis.
Pada uveitis, tekanan intraokuler biasanya lebih rendah daripada normal karena korpus siliaris yang meradang
kuran berfungsi dengan baik. Namun, juga dapat terjadi peningkatan tekanan intraokuler melalui beberapa
mekanisme yang berlainan. Jalinan trabekular dapat tersumbat oleh sel-sel radang dari bilik mata depan, disertai
edema sekunder, atau kadang-kadang terlibat dalam proses peradangan spesifik diarahkan ke sel-sel trabekula
(trabekulitis). Uveitis kronik atau rekuren menyebabkan gangguan permanen fungsi trabekula, sinekia anterior
perifer, dan kadang-kadang neovaskularisasi sudut, yang semuanya meningkatkan kemungkinan glaukoma
sekunder.
Sindorm uveitis yang cenderung timbul karena glaukoma sekunder adalah siklitis heterikromik Fuchs, uveitis
anterior akut terkait HLA-B27, dan uveitis herpes zoster dan herpes simpleks.
Trauma
Cedera kontusio bola mata dapat disertai peningkatan dini tekanan intraokular akibat perdarahan ke bilik mata
depan (hifema). Darah bebas menyumbat jalinan trabekular, yang juga mengalami edema akibat cedera. (7,8,
10,11,,12)
3). Glaukoma yang terjadi pada anak-anak baik segera sesaat lahir (glaukoma kongenital) ataupun glaukoma
yang terjadi pada tahun pertama kelahiran ( glaukoma infantil).
Glaukoma pada anak-anak terdapat pada setiap 12.000-18000 kelahiran dan merupakan 1% dari semua jenis
galukoma. Glaukoma kongenital primer merupakan kelainan autosomal yang diturunkan. Sifatnya bilateral
pada hampir 70% kasus glaukoma kongenital primer, anak laki-laki 70% menderita glaukoma jenis ini, dan
manifestasi klinis dari glaukoma jenis ini 70% timbul pada usia 6 bulan.
Glaukoma kongenital dapat dibagi menjadi ; (a). glaukoma kongenital primer, yang menunjukkna kelainan
perkembangan terbataspada bilik mata depan, (b) anomali perkembangan bilik mata depan, sindrom Axenfelg,
anomali Peter, dan sindrom Reiger. Disini perkembangan iris dan kornea juga abnormal dan (c). Berbagai
kelainan lain temasuk aniridia, sindrome Lowe, dan rubeola kongenital. Pada keadaan ini, anomali
perkembangan pada sudut diserati dengan kelainan okular dan ekstra okular.
Glaukoma kongenital bermanifestasi sejak lahir pada 50% kasus, didiagnosis pada 6 bulan pertama pada 70%
kasus, dan didiagnosis pada akhir tahun pertama pada 80% kasus. Gejala paling dini dan paling sering adalah
epifora. Dapat dijumpai fotofobia dan pengurangan kilau kornea. Peningkatan tekanan intraokular adalah tanda
kardinal. Pencekungan diskus optikus akibat glaukoma merupakan kelainan yang terjadi relatif lebih dini dan
terpenting. Temuan-temuan lain adalah agris tengah kornea (melebihi 11,5 mm dianggap bermakna), edema
epitel, robekan membran descemet, dan peningkatan kedalaman bilik mata depan serta edema dan kekeruhan
stroma kornea. (7,8, 10,11,,12)
4). Glaukoma yang terjadi dimana terdapat diskus nervus optik yang glaukomatous dengan tekanan intra
okuler yang normal atau yang disebut dengan normol tension glaukoma.
Sebagian kecil pasien dengan kelainan glaukomatousa pada diskus optikus atau lapangan pandang memilki
tekanan intraokular yng normal atau tetap dibawah 22 mmHg. Para pasien ini mengidap glaukoma tekanan
normal. Patogenesisnya adalah kepekaan yang abnormal terhadap tekanan intraokular karena kelainan vaskular
atau mekanis di papil nervus optik. Perdarahan diskus lebih sering dijumpai pada tekanan normal dibandingkan
pada glaukoma primer sudut terbuka dan sering menandakan progresivitas penurunan lapangan pandang. (7,8,
10,11,,12)
Diagnosa
a. Tonometri
Tonometri adalah istilah umum untuk pengukuran tekanan intraokular. Instrumen yang paling luas digunakan
adalah tonometri palanasi Goldmann, yang dilekatkan ke slitlamp dan mengukur gaya yang diperlukan untuk
meratakan luas tertentu kornea. Tonometer aplanasi lain adalah tonometer Perkin dan TonoPen yang portabel;
Pneumatonometer, yang bermanfaat apabila permukaan kornea iregular dan dapat digunakan walaupun terdapat
lensa kontak ditempatnya). Tonometer Schiotz adalah tonometer portabel dan mengukur indentasi korneayang
ditimbulkan oleh beban tertentu. Rentang tekanan intraokular adalah 10-21 mmHg.
b. Gonioskopi
Sudut bilik mata depan dibentuk oleh taut antara kornea perifer dan iris, yang diantaranya terdapat jalinan
trabekular. Konfigurasi sudut ini yakni apakah lebar (terbuka), sempit (tertutup). Menimbulkan dampak penting
pada aliran keluar humor aquos . Lebat sudut bilik mata depan dapat diperkirakan dengan pencahayaan oblik
bilik mata depan dengan sebuah senter tangan atau dengan pengamatan kedalaman bilik mata depan perifer
dengan slitlamp , tetapi sebaiknya ditentukan dengan gonioskopi, yang memungkinkan visualisasi langsung
struktur-struktur sudut. Apabila keseluruhan jalinan trabekular, taji sklera, dan prosessus iris dapat terlihat, sud t
y@ Dinyatakan terbuka. Apabila hanya garis Schwalbe atau sebagian kecil dari jalinan trabekular yang dapat
terlihat sudut dikatakan sempit. Apabila garis schwalbe tidak terlihat dikatakan sudut tertutup.
c. Penilaian diskus optikus dapat dilakukan dengan oftalmoskop langsung atau tak langsung. Pada glaukoma
mula-mula terjadi pembesaran konsentrik cekungan optik yang diikuti oleh pencekungan superior dan inferior
dan disertai pentakikan fokal tepi diskus optikus. Kedalaman cekungan optik juga meningkat sewaktu lamina
kribrosa tergeser ke belakang. Seiring dengan pembentukan cekungan, pembuluh retina di diskus tergeser ke
arah nasal. Hasil akhir pencekungan pada glakoma adalah apa yang disebut sebagai ceungan bean spot,
tempat tidak terlihat jaringan daraf di bagian tepi. Apabila terjadi penngkatan tekanan intraokuler yang
signifikan, rasio cup-disc yang lebih besar dari 0,5atau adanya asimetri bermakna antara kedua mata sangat
mengisyaratkan adanya atrofi galukomatosa.
d. Berbagai cara untuk memeriksa lapangan pandang sebagai penunjang diagnosis adanya suatu galukoma
antara lain layar singgung, perimeter Goldman, Friedmann field analyzer, dan perimeter ototmatis.. (7,8,13)
Penatalaksanaan
Tujuan utama terapi glaukoma adalah dengan menurunkan tekanan intraokular serta meningkatkan aliran
humor aquos (drainase) dengan efek samping yang minimal. Penangananya meliputi ; . (10,13,14)
1. Medikamentosa
blockers (misalnya timolol, levabunolol, carteolol, betaxolol, dan metipranolol). Mekanismenya yaitu
menurunkan tekanan intraokular dengan menurunkan sekresi dari humor aquos . Sedian berupa obat tetes mata
yang dapat diberikan dua kali sehari atau sekali sehari (long acting), atau dapat dikombinasi dengan obat lain.
Prostaglandin analogues ( misalnya, latanoprost, travoprost, dan bimatoprost). Mekanismenya yaitu
menurunkan tekanan intraokular dengan melancarkan drainase dari humor aquos melalui jalur uveascleral.
Dapat menurunkan tekanan intraocular hingga 30-35%.
Sympathomimetic agents. Adrenaline topikal, kini jarang digunakan oleh karena efektivitas yang lebih rendah
dibandingkan blockers dan efek samping obat tersebut.
Parasympathomimetic agents (misalnya, pilocarpine). Mekanismenya yaitu menurunkan tekanan intraokular
dengan jalan memperkecil diameter pupil sehingga meningkatkan drainase/aliran humor aquos ke tabecular
meshwork.
Carbonic anyidrase inhibitors (misalnya, dorzolamide, brinzolamide, azetozolamide). Mekanismenya yaitu
menurunkan tekanan intraokular dengan jalan menurunkan produksi humor aquos. (10,13,14)
2. Laser
Laser trabeculoplasty. Sinar argon dan diode dibiaskan ke trabecular meshwork. Bagaimana mekanisme
terapi ini masih belum dimengerti, namun terdapat hipotesis yang mengatakan laser tersebut dapat
meregangkan are disekitar trabecular meshwork. Terapi laser ini hanya digunakan pada glaukoma sudut
terbuka.
Laser iridotomy. Periferal lasr iridotomi merupakan terapi yang ditujukan bagi glaukoma jenis sudut tertutup
dimana laser Nd-Yag memotong jaringan daripada iris. Terapi ini dapat dilakukan tanpa harus melakukan
insisi pada bola mata.
Laser iridoplasty. Periferal lasr iridotomi merupakan terapi yang ditujukan bagi glaukoma jenis sudut
tertutup dimana laser Nd-Yag memotong jaringan daripada iris. Terapi ini dapat dilakukan tanpa harus
melakukan insisi pada bola mata.
Laser iridoplasty. Laser argon iridoplasti digunakanpada glaukoma sudut tertutup. Laser tersebut membakar
iris perifer, dan menyebabkan kontraksi jaringan iris. Sehingga iris perifer tertarik menjauhi sudut bilik mata
depan dan memperlancar drainase humor aquos .
Laser cilliary body ablation. Sinar laser yang ditembakkan ditujukan untuk merusak corpus ciliaris yang
berfungsi untuk menghasilkan humor aquos . Terapi ini lebih sering digunakan dengan menggunakan laser
diode dan dilakkan berulang untuk menurunkan tekanan intraokular. (10,13,14)
3. Bedah
Terapi bedah digunakan hanya apabila terapi medikamentosa tidak mampu mengobati dan menghambat
progresivitas galukoma. Terapi bedah tersebut antara lain ;
Iridectomy. Perifer iridektomi merupakan tindakan bedah yang dilakukan pada galukoma sudut tertutup, baik
pada mata yang sakit ataupun pada mata yang sehat sebagai tindakan pencegahan.
Drainase. Saat terapi medikamentosa ataupun laser tidak dapat menurunkan tekanan intraokular maka terapi
drainase humor aquos dapat dilakukan, yaitu dengan melakukan trabekulotomi. Dimana akan dibuat saluran
yang memungkinkan humor aquos mengalir ke bilik mata depan melalui lapisan kapsula tenon dan sub-
konjungtiva . Saluran bleb (humoq aquos yang terdapat antara lapisan kapsula tenon dan sub-konjungtiva)
dapat terlihat di bawah konjungtiva dan harus sering di awasi untuk mencegah timbulnya komplikasi
endoftalmitis. (10,13,14)
Komplikasi
Komplikasi timbul akibat glaukoma adalah kebutaan, dimana pada tahun 2000 di Amerika Serikat sekitar 2.47
juta orang terkena glaukoma dan lebih dari 130 ribu mengalami kebutaan akibat penyakit ini. Dan merupakan
penyebab kebutaan irreversibel pertama di Amerika Serikat setelah degenerasi makular. (9)
DAFTAR PUSTAKA
1. Sjamsu budiono. A comparative test of eyedrops timolol 0,5 % and betaxolol 0,5 % in the reduction of
intraocular pressure in primary open-angle glaucoma in dr. sutomo hospital, Surabaya. J Folia Med Indo, vol
(41). No.3 Juli-September 2005. . [online]. 2008. Available from:
http:// www.journal.unair.ac.id
2. Siswono. Setiap menit satu orang Indonesia alami kebutaan. [online]. 2008. Available from :
http://www.waspada.co.id/index2.php.htm
3. Eman. Angka kebutaan di Indonesia tertinggi di Asia Tenggara. [online]. 2008. Available from :
http://www.gizi.net/cgi-bin/berita/.htm
4. Cahyono. Peringatan hari glaukoma se-dunia di fakultas kedokteran unair. [online]. 2008. Available from :
http:// www.surabaya-ehealth.org.htm
5. Mohammad. Glaukoma masih awam di mata masyarakat. [online]. 2008. Available from :
http:// www.surabaya-ehealth.org.htm
6. Johns JK, Feder SR, Hamill BM . BCSB : Lens and Cataract. Section 10. SanFransisco USA : AAO ; 2003-
2004
7. Gerhard KL, Oscar, Gabriele, Doris, Peter. Ophtalmology a short textbook. Second edition. Thieme Stuttgart
: New York. 2007.
8. Danny, Taylor, Pul RE. Oftalmologi umum. Edisi ke-14. Widya Medika.Jakarta: 2000.
9. Jerald A Bell.. Ocular Hypertension. In : E - Medicine [online]. 2008. Available from :
http://www.emedicine.com/ocularhipertention.html
10. Jane O, Lorraine C. Ophthalmology at a glance. Blsckwell sciene. 2005.
11. Neil KF, Peter KK, William BT. Review of ophthalmology. Elsevier Saunders:Philadelphia USA.2005.
12. David AP, Jay HK. Primary care of ophthalmology. Second Edition. Elsevier mosby: USA.2005.
13. Khaw PT, Elkington AR. AC Of Eyes. Edisi ke-4. BMJ Book: London.2005
14. Hafizah. Perbandingan perubahan kecepatan aliran darah arteri oftalmika glaukoma primer sudut terbuka
antara pemakaian timolol 0,5% dan latanoprost 0,005% dengan color doppler imaging. [online]. 2008.
Available from : http://digilib.litbang.depkes.go.id/go.php
Visus
Visus adalah ketajaman atau kejernihan penglihatan, sebuah bentuk yang khusus di mana tergantung dari
ketajaman fokus retina dalam bola mata dan sensitifitas dari interpretasi di otak.(5)
Visus adalah sebuah ukuran kuantitatif suatu kemampuan untuk mengidentifikasi simbol-simbol berwarna
hitam dengan latar belakang putih dengan jarak yang telah distandardisasi serta ukuran dari simbol yang
bervariasi. Ini adalah pengukuran fungsi visual yang tersering digunakan dalam klinik. Istilah visus 20/20
adalah suatu bilangan yang menyatakan jarak dalam satuan kaki yang mana seseorang dapat membedakan
sepasang benda. Satuan lain dalam meter dinyatakan sebagai visus 6/6. Dua puluh kaki dianggap sebagai tak
terhingga dalam perspektif optikal (perbedaan dalam kekuatan optis yang dibutuhkan untuk memfokuskan jarak
20 kaki terhadap tak terhingga hanya 0.164 dioptri). Untuk alasan tersebut, visus 20/20 dapat dianggap sebagai
performa nominal untuk jarak penglihatan manusia; visus 20/40 dapat dianggap separuh dri tajam penglihatan
jauh dan visus 20/10 adalah tajam penglihatan dua kali normal.(5)
Untuk menghasilkan detail penglihatan, sistem optik mata harus memproyeksikan gambaran yang fokus pada
fovea, sebuah daerah di dalam makula yang memiliki densitas tertinggi akan fotoreseptor konus/kerucut
sehingga memiliki resolusi tertinggi dan penglihatan warna terbaik. Ketajaman dan penglihatan warna
sekalipun dilakukan oleh sel yang sama, memiliki fungsi fisiologis yang berbeda dan tidak tumpang tindih
kecuali dalam hal posisi. Ketajaman dan penglihatan warna dipengaruhi secara bebas oleh masing-masing
unsur.(5)
Cahaya datang dari sebuah fiksasi objek menuju fovea melalui sebuah bidang imajiner yang disebut visual
aksis. Jaringan-jaringan mata dan struktur-struktur yang berada dalam visual aksis (serta jaringan yang terkait
di dalamnya) mempengaruhi kualitas bayangan yang dibentuk. Struktur-struktur ini adalah; lapisan air mata,
kornea, COA (Camera Oculi Anterior = Bilik Depan), pupil, lensa, vitreus dan akhirnya retina sehingga tidak
akan meleset ke bagian lain dari retina. Bagian posterior dari retina disebut sebagai lapisan epitel retina
berpigmen (RPE) yang berfungsi untuk menyerap cahaya yang masuk ke dalam retina sehingga tidak akan
terpantul ke bagian lain dalam retina. RPE juga memiliki fungsi vital untuk mendaur-ulang bahan-bahan kimia
yang digunakan oleh sel-sel batang dan kerucut dalam mendeteksi photon. Jika RPE rusak maka kebutaan dapat
terjadi.(5)
Seperti pada lensa fotografi, ketajaman visus dipengaruhi oleh diameter pupil. Aberasi optik pada mata yang
menurunkan tajam penglihatan ada pada titik maksimal jika ukuran pupil berada pada ukuran terbesar (sekitar 8
mm) yang terjadi pada keadaan kurang cahaya. Jika pupil kecil (1-2 mm), ketajaman bayangan akan terbatas
pada difraksi cahaya oleh pupil. Antara kedua keadaan ekstrim, diameter pupil yang secara umum terbaik untuk
tajam penglihatan normal dan mata yang sehat ada pada kisaran 3 atau 4 mm.(5)
Korteks penglihatan adalah bagian dari korteks serebri yang terdapat pada bagian posterior (oksipital) dari otak
yang bertanggung-jawab dalam memproses stimuli visual. Bagian tengah 100 dari lapang pandang (sekitar
pelebaran dari makula), ditampilkan oleh sedikitnya 60% dari korteks visual/penglihatan. Banyak dari neuron-
neuron ini dipercaya terlibat dalam pemrosesan tajam penglihatan.(5)
Perkembangan yang normal dari ketajaman visus tergantung dari input visual di usia yang sangat muda. Segala
macam bentuk gangguan visual yang menghalangi input visual dalam jangka waktu yang lama seperti katarak,
strabismus, atau penutupan dan penekanan pada mata selama menjalani terapi medis biasanya berakibat sebagai
penurunan ketajaman visus berat dan permanen pada mata yang terkena jika tidak segera dikoreksi atau diobati
di usia muda. Penurunan tajam penglihatan direfleksikan dalam berbagai macam abnormalitas pada sel-sel di
korteks visual. Perubahan-perubahan ini meliputi penurunan yang nyata akan jumlah sel-sel yang terhubung
pada mata yan terkena dan juga beberapa sel yang menghubungkan kedua bola mata, yang bermanifestasi
sebagai hilangnya penglihatan binokular dan kedalaman persepsi atau streopsis.(5)
Mata terhubung pada korteks visual melalui nervus optikus yang muncul dari belakang mata. Kedua nervus
opticus tersebut bertemu pada kiasma optikum di mana sekitar separuh dari serat-serat masing-masing mata
bersilang menuju tempat lawannya ke sisi lawannya dan terhubung dengan serat saraf dari bagian mata yang
lain akan menghasilkan lapangan pandang yang sebenarnya. Gabungan dari serat saraf dari kedua mata
membentuk traktus optikus. Semua ini membentuk dasar fisiologi dari penglihatan binokular. Traktus ini akan
berhenti di otak tengah yang disebut nukleus genikulatus lateral untuk kemudian berlanjut menuju korteks
visual sepanjang kumpulan serat-serat saraf yang disebut radiasio optika.(5)
Segala macam bentuk proses patologis pada sistem penglihatan baik pada usia tua yang merupakan periode
kritis, akan menyebabkan penurunan tajam penglihatan. Maka, pengukuran tajam penglihatan adalah sebuah tes
yang sederhana dalam menentukan status kesehatan mata, sistem penglihatan sentral, dan jaras-jaras
penglihatan menuju otak. Berbagai penurunan tajam penglihatan secara tiba-tiba selalu merupakan hl yang
harus diperhatikan. Penyebab sering dari turunnya tajam penglihatan adalah katarak, dan parut kornea yang
mempengaruhi jalur penglihatan, penyakit-penyakit yang mempengaruhi retina seperti degenarasi makular, dan
diabetes, penyakit-penyakit yang mengenai jaras optik menuju otak seperti tumor dan sklerosis multipel, dan
penyakit-penyakit yang mengenai korteks visual seperti stroke dan tumor.(5)
You might also like
- Referat Anatomi Fisiologi MataDocument26 pagesReferat Anatomi Fisiologi MatasatriadicahyaNo ratings yet
- ANATOMIMATADocument10 pagesANATOMIMATAdian_c87No ratings yet
- Review Anatomi dan Fisiologi MataDocument119 pagesReview Anatomi dan Fisiologi Matagracias vlasNo ratings yet
- Referat Selulitis OrbitaDocument21 pagesReferat Selulitis OrbitaAdelia Anjani100% (3)
- Anatomi Dan Fisiologi Sistem PenglihatanDocument22 pagesAnatomi Dan Fisiologi Sistem PenglihatanRoni ApriyanaNo ratings yet
- Anatomi MataDocument13 pagesAnatomi MataJunetta Airene Priskila TabaNo ratings yet
- Anatomi Indra PenglihatanDocument6 pagesAnatomi Indra PenglihatanYogi Dwi IrawanNo ratings yet
- Anatomi Indra PenglihatanDocument15 pagesAnatomi Indra PenglihatanDidick Cii CvnggkriinggNo ratings yet
- Anatomi MataDocument5 pagesAnatomi MataIrma FatimahNo ratings yet
- PBL Skenario 1Document26 pagesPBL Skenario 1Adilla PratiwiNo ratings yet
- Tugas AnatomiDocument12 pagesTugas Anatomitiffany_rachmawatiNo ratings yet
- MataMerahNyeriDocument28 pagesMataMerahNyeriNilam SariNo ratings yet
- Laporan Pleno MataDocument37 pagesLaporan Pleno MataJeanet PrisiliaNo ratings yet
- Anatomi Fisiologi Sistem Persepsi Sensori 2Document24 pagesAnatomi Fisiologi Sistem Persepsi Sensori 2Ramona KadjiNo ratings yet
- Cara Baca Slide GioDocument5 pagesCara Baca Slide GioAnonymous yH7Ly15FVNo ratings yet
- Anatomi KorneaDocument21 pagesAnatomi KorneaMuhammad NazliNo ratings yet
- Anatomi Bola MataDocument2 pagesAnatomi Bola MataEunike FanggidaeNo ratings yet
- ANATOMI MATA DAN SISTEM LAKRIMALDocument71 pagesANATOMI MATA DAN SISTEM LAKRIMALMuhammad MukriNo ratings yet
- Epen Selekta - MataDocument49 pagesEpen Selekta - MatarossaliaNo ratings yet
- Struktur Makroskopis MataDocument10 pagesStruktur Makroskopis MataMohammad Fadel SatriansyahNo ratings yet
- ANATOMI MATADocument51 pagesANATOMI MATARaysilvaChunevaNo ratings yet
- MATADocument15 pagesMATAFerisa paraswatiNo ratings yet
- Anatomi Dan Fisiologi MataDocument7 pagesAnatomi Dan Fisiologi MataIrawati HidayahNo ratings yet
- Anatomi MataDocument7 pagesAnatomi Matashally ariasnitraNo ratings yet
- Referat - Trauma Tumpul Mata - Dr. Dewi Prita Dharmastuti, SP.M Rev 1Document17 pagesReferat - Trauma Tumpul Mata - Dr. Dewi Prita Dharmastuti, SP.M Rev 1steven hkNo ratings yet
- Anatomi MataDocument44 pagesAnatomi Mataopie chanNo ratings yet
- Referat Gerakan Bola MataDocument32 pagesReferat Gerakan Bola MataMuhamad agungNo ratings yet
- DL Anfis Sistem PenglihatanDocument18 pagesDL Anfis Sistem PenglihatanRicha JannetNo ratings yet
- Visual SensesDocument12 pagesVisual SensesRifcka Aulia HidayatiNo ratings yet
- TUGAS STASE MATADocument18 pagesTUGAS STASE MATAsteven hkNo ratings yet
- Anatomi, Histologi, Fisiologi MataDocument11 pagesAnatomi, Histologi, Fisiologi MataMuhammadFahmiIbnuTsaqifNo ratings yet
- Anatomi Organon VisusDocument114 pagesAnatomi Organon VisuselauraaaNo ratings yet
- Anatomi MataDocument49 pagesAnatomi MataNormanPrabowoNo ratings yet
- Laser MataDocument28 pagesLaser MataRelangRizkyNo ratings yet
- Anatomi,, Histologi Dan FisiologiDocument17 pagesAnatomi,, Histologi Dan FisiologiNita AndriyaniNo ratings yet
- TraumaMataDocument29 pagesTraumaMataShaney_flNo ratings yet
- Anatomi MataDocument7 pagesAnatomi MataAsiah AbdillahNo ratings yet
- UVEITISDocument30 pagesUVEITISmila widyastutiNo ratings yet
- ANATOMI MATADocument26 pagesANATOMI MATADhede MahmudahNo ratings yet
- JUDULDocument21 pagesJUDULTrya Kinanthi AlamandaNo ratings yet
- Anatomi MataDocument8 pagesAnatomi MataSherley Meiske PakasiNo ratings yet
- Panca Indera EksperimenDocument54 pagesPanca Indera EksperimenRizka PratiwiNo ratings yet
- Mata MerahDocument29 pagesMata MerahPutu Dwi NurjayadhiNo ratings yet
- Trauma OkuliDocument9 pagesTrauma OkuliHesaNo ratings yet
- Bab IDocument100 pagesBab IRiina Nurr SetyaningsihNo ratings yet
- OrbitaDocument3 pagesOrbitaellaNo ratings yet
- ANATOMI MATADocument7 pagesANATOMI MATARakhmianaNo ratings yet
- Refrat RadioDocument56 pagesRefrat RadioMuhammad NaseerNo ratings yet
- Anatomi MataDocument14 pagesAnatomi Matachumbucket92No ratings yet
- Mengerti Anatomi MataDocument42 pagesMengerti Anatomi MataharvienbhayangkaraNo ratings yet
- ANATOMIMATADocument14 pagesANATOMIMATAYuriansyah Dwi Rahma PutraNo ratings yet
- Sistem PenglihatanDocument10 pagesSistem Penglihatannur ekaNo ratings yet
- ScribddddDocument7 pagesScribddddnailatul fadhilaNo ratings yet
- Anatomi Bola MataDocument4 pagesAnatomi Bola MataRinto Pradhana PutraNo ratings yet
- Anatomi Bola MataDocument5 pagesAnatomi Bola MataM Aqil GibranNo ratings yet
- Mata Adalah Suatu Struktur Sferis Berisi Cairan Yang Dibungkus Oleh Tiga LapisanDocument6 pagesMata Adalah Suatu Struktur Sferis Berisi Cairan Yang Dibungkus Oleh Tiga Lapisannininggah_03No ratings yet
- Penglihatan Adalah Organ Penerima Yang DominanDocument27 pagesPenglihatan Adalah Organ Penerima Yang DominanMuhammad Hadi ArwaniNo ratings yet
- Intan oDocument11 pagesIntan oSyahrul Habibi NasutionNo ratings yet
- Kartu KontrolDocument31 pagesKartu KontrolHarli FeryadiNo ratings yet
- KandidiasisDocument14 pagesKandidiasisHarli FeryadiNo ratings yet
- Trauma Mata Tajam dan TumpulDocument13 pagesTrauma Mata Tajam dan TumpulHarli FeryadiNo ratings yet
- Leaflet ASI 285x215mm PDFDocument2 pagesLeaflet ASI 285x215mm PDFRosdiana ParamitaNo ratings yet
- Leaflet ASI 285x215mm PDFDocument2 pagesLeaflet ASI 285x215mm PDFRosdiana ParamitaNo ratings yet
- Soal pretest neonatusDocument2 pagesSoal pretest neonatusHarli FeryadiNo ratings yet
- BAB I Scabies FixDocument24 pagesBAB I Scabies FixHarli FeryadiNo ratings yet
- Spo Etika BatukDocument2 pagesSpo Etika BatukHarli FeryadiNo ratings yet
- ASI EksklusifDocument4 pagesASI EksklusifHarli FeryadiNo ratings yet
- Skenario IVDocument1 pageSkenario IVHarli FeryadiNo ratings yet
- Pidato Pengukuhan Prof. Dr. Marijata SPB-KBDDocument16 pagesPidato Pengukuhan Prof. Dr. Marijata SPB-KBDFelicia Angela KanzilNo ratings yet
- KM K 3642009Document91 pagesKM K 3642009Harli FeryadiNo ratings yet
- Spo ImdDocument3 pagesSpo ImdHarli FeryadiNo ratings yet
- PENYULUHAN Demam Berdarah Dengue DBDDocument13 pagesPENYULUHAN Demam Berdarah Dengue DBDHema Meliny Perangin-anginNo ratings yet
- (Pengajian 4 Diare) Artikel DiareDocument3 pages(Pengajian 4 Diare) Artikel DiareMarlintan Sukma AmbarwatiNo ratings yet
- CoverDocument4 pagesCoverHarli FeryadiNo ratings yet
- Berbagai Usaha RumahanDocument11 pagesBerbagai Usaha RumahanHarli FeryadiNo ratings yet
- Skenario 4 Step 7Document26 pagesSkenario 4 Step 7Harli FeryadiNo ratings yet
- Kta Pngantar IkkomDocument2 pagesKta Pngantar IkkomVandy IkraNo ratings yet
- IMUNISASIDocument2 pagesIMUNISASIHarli FeryadiNo ratings yet
- Step 1Document10 pagesStep 1Harli FeryadiNo ratings yet
- ReferenceDocument3 pagesReferenceBimo JuliansyahNo ratings yet
- Daftar PustakaDocument1 pageDaftar PustakaHarli FeryadiNo ratings yet
- Cover CRDocument1 pageCover CRHarli FeryadiNo ratings yet
- BAB I Scabies FixDocument24 pagesBAB I Scabies FixHarli FeryadiNo ratings yet
- Daftar PustakaDocument1 pageDaftar PustakaHarli FeryadiNo ratings yet
- CoverDocument4 pagesCoverHarli FeryadiNo ratings yet
- Tinjauan PustakaDocument14 pagesTinjauan PustakaHarli FeryadiNo ratings yet
- Daftar PustakaDocument1 pageDaftar PustakaHarli FeryadiNo ratings yet