Professional Documents
Culture Documents
LAPORAN KARDIOMIOPATI
Uploaded by
Laily LelyOriginal Description:
Original Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
LAPORAN KARDIOMIOPATI
Uploaded by
Laily LelyCopyright:
Available Formats
LAPORAN PENDAHULUAN
KARDIOMIOPATI PERIPARTUM
disusun oleh:Laili Maslahatun N (105070200111028)
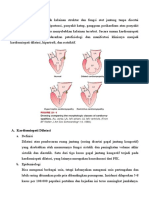
A. DEFINISI
Kardiomiopati peripartum merupakan salah satu bentuk kardiomiopati dilatasi
yang didefinisikan sebagai disfungsi sistolik ventrikel kiri yang terjadi pada bulan terakhir
periode kehamilan atau 5 bulan pertama masa nifas. Kardiomiopati dilatasi merupakan
kelainan otot jantung akibat iskemia dan non-iskemia yang menyebabkan dilatasi ruang
jantung terutama ventrikel kiri tanpa hipertrofi yang signifikan, sehingga menyebabkan
gangguan fungsi sistolik akibat penurunan fungsi kontraktil miokardium.
Kardiomiopati peripartum juga dapat terjadi pada wanita yang sudah pernah
mengalami kelainan struktural jantung atau gangguan fungsi kardiovaskular, dengan
bukti fungsi ventrikel kiri sebelumnya normal. Untuk dapat digolongkan ke dalam penyakit
ini, tidak boleh ditemukan bukti disfungsi ventrikel kiri oleh berbagai sebab sebelumnya
dan tidak ada diagnosis alternatif lain. Kriteria definisi lain yang dapat digunakan adalah
dengan menggunakan pemeriksaan penunjang, yakni ekokardiografi, tidak harus
ditemukan adanya dilatasi ruang jantung, namun ditemukan tanda disfungsi sistolik
ventrikel kiri yang ditunjukkan oleh kriteria ekokardiograi klasik misalnya penurunan fraksi
pemendekan di bawah 30% dan berkurangnya fraksi ejeksi ventrikel kiri di bawah 45%.
B. ETIOLOGI
Penyebab pasti kardiomiopati peripartum masih belum diketahui, beberapa faktor
etiologi yang potensial adalah infeksi virus (coxsackievirus, parvovirus B19, adenovirus
dan herpesvirus), proses inflamasi, miokarditis, peristiwa autoimun akibat kehamilan,
peningkatan apoptosis miokardium, efek hormonal, toksemia, abnormalitas respons
hemodinamik terhadap kehamilan, predisposisi genetik dan pemotongan enzimatik
protein prolaktin selama peristiwa stres oksidatif. Biopsi jantung pada tahap awal rumatan
penyakit dapat menemukan tanda miokarditis, mungkin disebabkan oleh reaksi autoimun
terhadap antigen asing janin yang sedang dikandung.
Kardiomiopati peripartum dicurigai terjadi sebagai konsekuensi
ketidakseimbangan proses stres oksidatif, menyebabkan pemotongan enzimatik hormon
laktasi prolaktin sehingga berubah menjadi faktor angiostatik yang bersifat poten dan
fragmen pro-apoptotik.Selain itu, peristiwa microchimerism fetal, terdapatnya sel fetal
yang lolos masuk ke dalam sirkulasi maternal dan menginduksi terjadinya miokarditis
autoimun serta abnormalitas kejadian stres oksidatif juga berperan cukup signifikan.
C. FAKTOR RESIKO
Faktor-faktor resiko yang dapat menyebabkan seorang wanita mengalami
kardiomiopati peripartum, diantaranya adalah; multiparitas, usia maternal yang lanjut
(walaupun penyakit ini dapat mengenai semua usia, insidensi akan meningkat pada
wanita berusia > 30 tahun), kehamilan multifetal, pre-eklamsia, hipertensi gestasional dan
ras Afrika Amerika.
D. PATOFISIOLOGI
Stres oksidatif selama periode peripartum memiliki peran cukup penting dalam
menyebabkan kerusakan ventrikel kiri. Senyawa proinflamatorik dan peristiwa stres
oksidatif akan makin meningkat selama proses kehamilan normal dan mencapai
puncaknya pada trimester terakhir kehamilan. Ketidakseimbangan proses stres oksidatif
selama periode kehamilan dan pasca melahirkan dapat menyebabkan terjadinya
pemotongan enzimatik hormon prolaktin oleh cathepsin-D menjadi fragmen prolaktin
dengan berat molekul 16-KDa. Fragmen prolaktin dengan berat molekul 16-KDa ini dapat
menginduksi apoptosis sel endotelial pembuluh darah, penghambatan proliferasi sel
endotel yang diinduksi VEGF (Vascular Endothelial Growth Factor) dan mengganggu
mekanisme vasodilatasi vaskuler yang diperantarai nitric oxide. Fragmen ini dapat
merusak struktur mikrovaskuler jantung yang pada akhirnya akan menyebabkan dilatasi
ruang jantung dan disfungsi sistolik ventrikel kiri.
Secara molekuler, beberapa jalur transduksi sinyal telah terbukti memiliki peran
penting dalam melindungi organ jantung maternal dari kerusakan selama proses
kehamilan, termasuk jalur STAT3 (Signal Transducer and Activator of Transcription
Factor-3). Pada model binatang percobaan, delesi gen yang mengkode jalur STAT3 akan
menyebabkan terjadinya pemotongan proteolitik secara enzimatik hormon prolaktin
menjadi faktor antiangiogenik, proapoptotik dan proinflamatorik poten sehingga
berhubungan dengan terbentuknya serta progresivitas kardiomiopati dilatasi. Pada
pasien dengan predisposisi genetik terdapat setidaknya 6 gen yang berperan dalam
patogenesis kardiomiopati dilatasi, mutasi pada gen-gen ini dapat menimbulkan
gangguan produksi protein mutan sel otot jantung yang tidak sensitif terhadap ion kalsium
sehingga terjadi gangguan kontraksi miokardium. Gagal jantung akibat kardiomiopati
peripartum disebabkan oleh gagalnya adaptasi tubuh untuk mempertahankan tekanan
perfusi ke jaringan perifer. Hal ini disebabkan oleh aktivasi sistem neurohormonal yang
berlebihan dan tidak pada tempatnya. Aktivasi kronik berlebihan sistem renin-
angiotensin-aldosteron (RAAS) dan sistem saraf simpatik (adrenergik atau
katekolaminergik) menyebabkan remodeling ventrikel kiri yang progresif hingga tingkat
seluler menyebabkan bertambah buruknya gejala klinis. Selain itu kontribusi aktivasi
sitokin proinflamasi pada gagal jantung kronik dapat menyebabkan fibrosis, hipertrofi dan
gangguan fungsi pompa ventrikel kiri.
Gangguan fungsi pompa akan menyebabkan turunnya stroke volume dan
cardiac output sehingga menyebabkan hipoperfusi jaringan perifer. Hal ini akan
mengaktifkan sistem adaptasi atau kompensasi berupa peningkatan fungsi kontraktil
melalui mekanisme Frank-Starling (akibat peningkatan volume akhir diastolik ventrikel
kiri yang meregangkan serabut otot ventrikel kiri) dan aktivasi sistem neurohumoral (saraf
simpatis dan sistem renin-angiotensin-aldosteron). Pada awal terjadinya disfungsi, pasien
jarang mengeluh karena adanya mekanisme adaptasi, namun seiring perjalanan waktu
ketika terjadi progresi degenerasi sel otot jantung dan remodelling yang menyebabkan
overload volume, pasien akan mulai mengeluhkan gejala gagal jantung. Dimensi ruang
ventrikel yang melebar akan menyebabkan pelebaran annulus katup atrioventrikular
menyebabkan regurgitasi katup fungsional. Regurgitasi bersamaan dengan disfungsi
sistolik memiliki beberapa konsekuensi, yakni terjadi overload volume dan tekanan pada
atrium serta ventrikel sehingga menyebabkan pembesaran atrium serta i brilasi atrium,
dan penurunan stroke volume menuju sirkulasi sistemik.
Pada pemeriksaan patologi makroskopis dapat ditemui dilatasi semua ruang
jantung dengan sedikit hipertroi dinding. Secara mikroskopis ditemukan tanda
degenerasi miosit dengan hipertrofi serta atrofi ireguler serabut otot jantung disertai i
brosis intersitial dan perivaskular yang ekstensif. Pertumbuhan fetal yang baik sangat
ditentukan oleh aliran darah maternal yang baik menuju uterus plasenta, gangguan fungsi
pompa jantung harus mulai dicurigai serta dievaluasi jika ditemukan tanda gangguan
pertumbuhan janin dalam kandungan akibat terganggunya aliran darah dan oksigenasi.
E. GEJALA KLINIS
Spektrum tanda dan gejala gagal jantung yang disebabkan oleh kardiomiopati
peripartum sangat bervariasi. Sekitar 50% pasien gagal jantung sistolik bahkan tidak
bergejala sama sekali. Pada pasien asimptomatik, salah satu indikasi awal diagnosis ini
hanya pada saat evaluasi kondisi janin menggunakan monitor dan teknik ultrasonografi
fetal. Presentasi klinis dan ciri hemodinamik pasien kardiomiopati peripartum tidak bisa
dibedakan dari kondisi kardiomiopati dilatasi dan gagal jantung sistolik yang disebabkan
etiologi lain. Diagnosis gagal jantung pada kardiomiopati peripartum dibuat berdasarkan
anamnesis dan pemeriksaan fisik yang terarah. Berikut ini adalah tanda gejala yang
dapat muncul:
a. Pasien akan mengalami penurunan kapasitas latihan, takipnea, palpitasi/takikardia,
tekanan nadi yang sempit dan merasa mudah lelah. Gangguan perfusi jaringan otak
akibat kurangnya cardiac output akan bermanifestasi sebagai rasa pusing dan
melayang, bahkan kadang berupa penurunan kesadaran (syncope), terutama pada
aktivitas fisik berlebihan. Pada gagal jantung tingkat lanjut dengan gejala kongesti
berat dapat ditemukan nyeri perut, anorexia, batuk, susah tidur dan gangguan mood.
b. Pasien kardiomiopati peripartum akan mengalami tanda dan gejala khas gagal
jantung kronik. Namun perlu diingat bahwa fatigue, gejala sesak nafas saat
beraktivitas dan edema kaki wajar ditemukan pada wanita hamil mulai trimester ke-2
hingga tahap akhir, sehingga kondisi kardiomiopati dilatasi akan lebih sulit dideteksi
hanya melalui gejala klinis.
c. Gejala klinis lain yang merupakan tanda peringatan pada pasien kardiomiopati
peripartum antara lain nyeri dada tidak spesifik, rasa tidak nyaman abdomen, distensi
perut, batuk, hemoptisis, tanda edema paru, orthopnea dan paroxysmal nocturnal
dyspnea yang biasanya terjadi pada wanita yang mungkin telah memiliki kelainan
jantung sebelumnya. Sebagian besar kardiomiopati peripartum berada pada kondisi
NYHA (New York Heart Association) kelas fungsional III-IV saat pertama kali datang
ke tenaga kesehatan. Tanda fisik pasien gagal jantung akibat kardiomiopati dilatasi
pada masa peripartum bervariasi tergantung derajat kompensasi, tingkat kronisitas
(gagal jantung akut dibandingkan dengan gagal jantung kronik), dan keterlibatan
ruang jantung (jantung sebelah kiri atau kanan). Pada pemeriksaan fisik dapat
ditemukan konfigurasi jantung dan hepar yang membesar dengan tingginya tekanan
vena sistemik. Tanda fisik overload cairan atau kongesti yang dapat ditemukan pada
pasien dengan gagal jantung kronik antara lain ronkhi basah pada auskultasi paru,
tanda efusi pleura, distensi/peningkatan tekanan vena jugularis, asites, hepatomegali,
edema perifer, bising sistolik sebagai tanda adanya regurgitasi mitral akibat dilatasi
masif lumen ventrikel dan atrium kiri, serta gallop S3 pada auskultasi akibat
peningkatan tekanan akhir diastolik ventrikel kiri pada penurunan fungsi ventrikel kiri
akibat dilatasi.
d. Gangguan perfusi perifer terutama pada pasien gagal jantung tingkat lanjut dengan
penyakit penyerta anemia, dapat dilihat melalui pemeriksaan ekstremitas yang teraba
dingin, pucat, sianosis, dan pemanjangan waktu pengisian kapiler. Khusus pada
pasien kardiomiopati peripartum, dapat ditemukan tanda bergesernya perabaan ictus
cordis ke arah lateral dan bising ejeksi sistolik di tepi kiri sternum akibat regurgitasi
mitral. Selain itu tanda embolisasi organ perifer tubuh misalnya ekstremitas bawah,
usus dan otak dapat terjadi akibat trombus yang terbentuk di ventrikel kiri yang
berdilatasi. Pada kasus jarang dapat pula terjadi emboli paru akibat terlepasnya
trombus yang terbentuk di ventrikel kanan yang berdilatasi.
F. PEMERIKSAAN PENUNJANG
Kardiomiopati peripartum merupakan diagnosis eksklusi hanya jika seluruh kemungkinan
mekanisme dasar penyakit jantung lain sebagai faktor etiologi telah disingkirkan dengan
analisis riwayat perjalanan penyakit, pemeriksaan fisik yang terarah dan hasil
pemeriksaan penunjang lainnya. Beberapa pemeriksaan penunjang yang dapat
digunakan antara lain elektrokardiografi , ekokardiografi , dan pemeriksaan darah.
1. Pemeriksaan Fisik: Kriteria Framingham dapat dipakai untuk menegakkan diagnosis
gagal jantung menggunakan kriteria klinis (anamnesis dan pemeriksaan fisik).
Diagnosis dapat ditegakkan berdasarkan kriteria Framingham yaitu jika didapatkan 2
gejala mayor pada pemeriksaan klinis atau minimal terdapat 1 gejala mayor dengan
2 gejala minor yang terpenuhi.
a. Kriteria Mayor: Peningkatan tekanan vena jugularis, distensi vena leher,
paroxysmal nocturnal dyspnea, edema paru akut, ronkhi basah basal paru,
kardiomegali, gallop S3, Refluks hepatojugular.
b. Kriteria Minor: Batuk pada malam hari, sesak saat aktivitas fisik (dyspnea defort),
efusi pleura, penurunan kapasitas vital 1/3 pengukuran normal, takikardia dengan
laju ventrikel >120 kali/ menit, hepatomegali, edema ekstremitas, penurunan BB
4,5 kg dalam 5 hari pengobatan (termasuk dalam kriteria mayor dan minor).
2. Elektrokardiografi: Pemeriksaan ini digunakan untuk menilai dan memantau aktivitas
kelistrikan otot jantung secara non-invasif dengan tingkat akurasi cukup tinggi.
Dengan pemeriksaan EKG dapat dideteksi tanda adanya gagal jantung dan faktor
pencetus lain misalnya gangguan irama jantung (takikarida ventrikular, takikardia
supraventrikular dan sindroma preeksitasi) serta abnormalitas segmen ST dan
gelombang T.
3. Pemeriksaan Holter kadang diperlukan untuk pasien gagal jantung pada
kardiomiopati peripartum dengan aritmia transien misalnya fibrilasi atrial atau
takikardi ventrikel.
4. Foto rontgen toraks: Pemeriksaan radiologi dapat menilai ukuran jantung
(kardiomegali), kondisi parenkim paru, derajat kongesti, edema alveoli, edema
interstitial, efusi pleura dan dilatasi pembuluh darah lobus superior paru/sefalisasi.
Perlu diingat pemeriksaan rontgen toraks memberikan risiko cukup signifikan
terhadap janin dalam kandungan. Penggunaan teknik diagnostik ini sedapat mungkin
dihindari dan dalam keadaan terpaksa dapat dilakukan dengan menggunakan alat
pelindung region abdomen ibu selama proses pengambilan gambar.
5. Ekokardiografi: Pemeriksaan ini dapat digunakan untuk menilai fungsi sistolik dan
diastolik pasien kardiomiopati peripartum dengan kondis gagal jantung kronik. Selain
itu pemeriksaan ekokardiografi dapat digunakan untuk mencari kemungkinan
penyebab utama gagal jantung lain, misalnya iskemia kardiomiopati, gangguan katup
jantung dan sebagainya. Pada pemeriksaan ekokardiografi dapat ditemukan bukti
disfungsi sistolik ventrikel kiri dengan fraksi ejeksi <45%, fraksi pemendekan
(fractional shortening) <30% dan dilatasi seluruh ruangan jantung. Pada sekitar 43%
kasus kardiomiopati peripartum dapat ditemukan tanda adanya regurgitasi mitral dan
trombus intramural ventrikel kiri terutama pada pasien dengan fraksi ejeksi dibawah
35%.
6. Pemeriksaan hematologi: Pemeriksaan darah rutin, kimia darah dan kadar elektrolit
(natrium, kalium) sangat penting dilakukan terutama untuk meminimalisi
kemungkinan terjadinya aritmia. Pemeriksaan laboratorium lain dapat
ditambahkansesuai kondisi klinis masing-masing pasien. Pemeriksaan biomarker
jantung, seperti BNP (brain natriuretic peptide) dan NT Pro-BNP(N-terminal pro-brain
natriuretic peptide), selainuntuk kepentingan diagnosis, dapat juga digunakan untuk
pemantauan hasil terapi dan menilai prognosis.
G. PENATALAKSANAAN MEDIS
Tujuan utama terapi pasien kardiomiopati peripartum dengan gagal jantung
kronik adalah memperbaiki gejala, memperpanjang angka harapan hidup, meningkatkan
status fungsional, mempertahankan kualitas hidup, mencegah progresivitas penyakit,
mencegah rekurensi, dan menurunkan angka rehospitalisasi. Penanganan pasien
kardiomiopati peripartum dengan tanda dan gejala gagal jantung kronik dapat
menggunakan dua pendekatan klinis, yakni terapi non-medikamentosa (mekanik) dan
terapi medikamentosa.
1. Terap non-medikamentosa yang dapat dilakukan antara lain edukasi pasien,
melakukan aktivita fisik yang sesuai dengan kondisi klinis intervensi diet dengan
pembatasan konsumsi garam, mencegah asupan cairan berlebih menghindari
penggunaan obat golongan NSAID tanpa indikasi mutlak, dan vaksinasi terhadap
agen penyebab infeksi saluran pernafasan yang dapat memperburuk status klinis
pasien, misalnya vaksinasi pneumococcus dan inlfuenza. Sedangkan terapi mekanik
dapat dilakukan dengan pertimbangan khusus dan harus melibatkan tenaga ahli
dalam pengambilan keputusan. Karena pada 50% pasien kardiomiopati peripartum
biasanya mengalami perbaikan setelah 6 bulan terdiagnosis, sehingga harus
dievalusi dengan akurat. Namun pada pasien gagal jantung yang hamil dengan
kondisi hemodinamik tidak stabil, harus dilakukan tindakan operasi dengan teknik
anastesi epidural dan spinal. Terapi ini mekanik terdiri dari pembedahan, terapi
mekanik dan intervensi invasif minimal misalnya pemasangan IABP (Intra Aortic
Baloon Counterpulsation) dan LVAD (Left Ventricular Assisst Device) terutama pada
pasien dengan kondisi hemodinamik tidak stabil.
2. Terapi medikamentosa
a. Prepartum (Amlodipine, hidralazin/nitrat, digoksin, diuretik, beta blocker).
Penggunaan obat golongan ACE-I dikontraindikasikan secara absolut pada
pasien hamil. Obat golongan ini telah terbukti memiliki efek teratogenik dan
berbahaya bagi pertumbuhan serta perkembangan janin dalam kandungan.
b. Post partum (ACE inhibitor atau angiotensin II receptor blocker, digoksin, diuretik,
amlodipin, hidralazin/nitrat, beta blocker). Terapi menggunakan obat golongan
ACE-I dapat mulai dilakukan pasca melahirkan dengan perhatian terhadap
beberapa agen yang juga disekresikan melalui air susu ibu (ASI) selama periode
laktasi; benazepril, captopril, dan enalapril cukup aman.
c. Terapi farmakologi intravena pada pasien dengan gejala yang berat
(idak
berespon terhadap terapi oral) dobutamin, dopamine, milrinon, nitroprusid.
H. Asuhan Keperawatan
1. PENGKAJIAN
b. Aktivitas/istirahat
Gejala : Keletihan/kelelahan terus menerus sepanjang hari, insomnia, nyeri dada
dengan aktivitas, dispnea pada saat istirahat.
Tanda : Gelisah, perubahan status mental mis : letargi, tanda vital berubah pad
aktivitas.
c. Sirkulasi:
Gejala : Riwayat HT, IM baru/akut, episode GJK sebelumnya, penyakit jantung , bedah
jantung , endokarditis, anemia, syok septic, bengkak pada kaki, telapak kaki,
abdomen.
Tanda : TD ; mungkin rendah (gagal pemompaan), Tekanan Nadi ; mungkin sempit.,
Irama Jantung ; Disritmia., Frekuensi jantung ; Takikardia, Nadi apical ; PMI mungkin
menyebar dan merubah, posisi secara inferior ke kiri, Bunyi jantung ; S3 (gallop)
adalah diagnostik, S4 dapat, terjadi, S1 dan S2 mungkin melemah, Murmur sistolik
dan diastolic, Warna ; kebiruan, pucat abu-abu, sianotik, Punggung kuku ; pucat atau
sianotik dengan pengisian, kapiler lambat, Hepar ; pembesaran/dapat teraba, Bunyi
napas ; krekels, ronkhi, Edema ; mungkin dependen, umum atau pitting khususnya
pada ekstremitas.
d. Integritas ego
Gejala : Ansietas, kuatir dan takut. Stres yang berhubungan dengan
penyakit/keperihatinan finansial (pekerjaan/biaya perawatan medis)
Tanda : Berbagai manifestasi perilaku, mis : ansietas, marah, ketakutan dan mudah
tersinggung.
e. Eliminasi
Gejala : Penurunan berkemih, urine berwana gelap, berkemih malam hari (nokturia),
diare/konstipasi.
f. Makanan/cairan
Gejala : Kehilangan nafsu makan, mual/muntah, penambhan berat badan signifikan,
pembengkakan pada ekstremitas bawah, pakaian/sepatu terasa sesak, diet tinggi
garam/makanan yang telah diproses dan penggunaan diuretic.
Tanda : Penambahan berat badan cepat dan distensi abdomen (asites) serta edema
(umum, dependen, tekanan dn pitting).
g. Higiene
Gejala : Keletihan/kelemahan, kelelahan selama aktivitas Perawatan diri.
Tanda : Penampilan menandakan kelalaian perawatan personal.
h. Neurosensori
Gejala : Kelemahan, pening, episode pingsan.
Tanda : Letargi, kusut pikir, diorientasi, perubahan perilaku dan mudah tersinggung.
i. Nyeri/Kenyamanan
Gejala : Nyeri dada, angina akut atau kronis, nyeri abdomen kanan atas dan sakit
pada otot.
Tanda : Tidak tenang, gelisah, focus menyempit danperilaku melindungi diri.
j. Pernapasan
Gejala : Dispnea saat aktivitas, tidur sambil duduk atau dengan beberapa bantal,
batuk dengn/tanpa pembentukan sputum, riwayat penyakit kronis, penggunaan
bantuan pernapasan.
Tanda :
k. Pernapasan; takipnea, napas dangkal, penggunaan otot asesori pernpasan.
Batuk : Kering/nyaring/non produktif atau mungkin batuk terus menerus dengan/tanpa
pemebentukan sputum. Sputum ; Mungkin bersemu darah, merah muda/berbui(edema
pulmonal), Bunyi napas ; Mungkin tidak terdengar, Fungsi mental; Mungkin menurun,
kegelisahan, letargi, warna kulit ; Pucat dan sianosis.
l. Keamanan
Gejala : Perubahan dalam fungsi mental, kehilangankekuatan/tonus otot, kulit lecet.
Interaksi sosial.
Gejala : Penurunan keikutsertaan dalam aktivitas sosial yang biasa dilakukan.
m. Pembelajaran/pengajaran
Gejala : menggunakan/lupa menggunakan obat-obat jantung, misalnya : penyekat
saluran kalsium.
Tanda : Bukti tentang ketidak berhasilan untuk meningkatkan.
2. Intervensi dan Rasionalisasi
1. Penurunan curah jantung berhubungan dengan ; Perubahan kontraktilitas
miokardial/perubahan inotropik, Perubahan frekuensi, irama dan konduksi listrik,
Perubahan structural, ditandai dengan ;
a. Peningkatan frekuensi jantung (takikardia) : disritmia, perubahan gambaran pola
EKG
b. Perubahan tekanan darah (hipotensi/hipertensi).
c. Bunyi ekstra (S3 & S4)
d. Penurunan keluaran urine
e. Nadi perifer tidak teraba
f. Kulit dingin kusam
g. Ortopnea,krakles, pembesaran hepar, edema dan nyeri dada.
Tujuan
Klien akan : Menunjukkan tanda vital dalam batas yang dapat diterima (disritmia
terkontrol atau hilang) dan bebas gejala gagal jantung , Melaporkan penurunan
epiode dispnea, angina, Ikut serta dalam aktivitas yang mengurangi beban kerja
jantung.
Intervensi
a. Auskultasi nadi apical ; kaji frekuensi, iram jantung
Rasional : Biasnya terjadi takikardi (meskipun pada saat istirahat) untuk
mengkompensasi penurunan kontraktilitas ventrikel.
b. Catat bunyi jantung
Rasional : S1 dan S2 mungkin lemah karena menurunnya kerja pompa. Irama
Gallop umum (S3 dan S4) dihasilkan sebagai aliran darah kesermbi yang
disteni. Murmur dapat menunjukkan Inkompetensi/stenosis katup.
c. Palpasi nadi perifer
Rasional : Penurunan curah jantung dapat menunjukkan menurunnya nadi
radial, popliteal, dorsalis, pedis dan posttibial. Nadi mungkin cepat hilang atau
tidak teratur untuk dipalpasi dan pulse alternan.
d. Pantau TD
Rasional : Pada GJK dini, sedng atu kronis tekanan drah dapat meningkat.
Pada HCF lanjut tubuh tidak mampu lagi mengkompensasi danhipotensi tidak
dapat norml lagi.
e. Kaji kulit terhadp pucat dan sianosis
Rasional : Pucat menunjukkan menurunnya perfusi perifer ekunder terhadap
tidak dekutnya curh jantung; vasokontriksi dan anemia. Sianosis dapt terjadi
sebagai refrakstori GJK. Area yang sakit sering berwarna biru atu belang karena
peningkatan kongesti vena.
f. Berikan oksigen tambahan dengan kanula nasal/masker dan obat sesuai
indikasi (kolaborasi)
Rasional : Meningkatkn sediaan oksigen untuk kebutuhan miokard untuk
melawan efek hipoksia/iskemia. Banyak obat dapat digunakan untuk
meningkatkan volume sekuncup, memperbaiki kontraktilitas dan menurunkan
kongesti.
2. Intoleransi Aktifitas berhubungan dengan : Ketidak seimbangan antar suplai okigen.
Kelemahan umum, Tirah baring lama/immobilisasi. Ditandai dengan : Kelemahan,
kelelahan, Perubahan tanda vital, adanya disrirmia, Dispnea, pucat, berkeringat.
Tujuan /kriteria evaluasi :
Klien akan : Berpartisipasi pad ktivitas yang diinginkan, memenuhi perawatan diri
sendiri, Mencapai peningkatan toleransi aktivitas yang dapat diukur, dibuktikan oelh
menurunnya kelemahan dan kelelahan.
Intervensi
a. Periksa tanda vital sebelum dan segera setelah aktivitas, khususnya bila klien
menggunakan vasodilator,diuretic dan penyekat beta.
Rasional : Hipotensi ortostatik dapat terjadi dengan aktivitas karena efek obat
(vasodilasi), perpindahan cairan (diuretic) atau pengaruh fungsi jantung.
b. Catat respons kardiopulmonal terhadap aktivitas, catat takikardi, diritmia,
dispnea berkeringat dan pucat.
Rasional : Penurunan/ketidakmampuan miokardium untuk meningkatkan
volume sekuncup selama aktivitas dpat menyebabkan peningkatan segera
frekuensi jantung dan kebutuhan oksigen juga peningkatan kelelahan dan
kelemahan.
c. Evaluasi peningkatan intoleran aktivitas.
Rasional : Dapat menunjukkan peningkatan dekompensasi jantung daripada
kelebihan aktivitas.
d. Implementasi program rehabilitasi jantung/aktivitas (kolaborasi)
Rasional : Peningkatan bertahap pada aktivitas menghindari kerja
jantung/konsumsi oksigen berlebihan. Penguatan dan perbaikan fungsi jantung
dibawah stress, bila fungsi jantung tidak dapat membaik kembali,
3. Kelebihan volume cairan berhubungan dengan : menurunnya laju filtrasi glomerulus
(menurunnya curah jantung)/meningkatnya produksi ADH dan retensi natrium/air.
ditandai dengan : Ortopnea, bunyi jantung S3, Oliguria, edema, Peningkatan berat
badan, hipertensi, Distres pernapasan, bunyi jantung abnormal.
Tujuan /kriteria evaluasi,
Klien akan : Mendemonstrasikan volume cairan stabil dengan keseimbangan
masukan danpengeluaran, bunyi nafas bersih/jelas, tanda vital dalam rentang yang
dapat diterima, berat badan stabil dan tidak ada edema., Menyatakan pemahaman
tentang pembatasan cairan individual.
Intervensi :
a. Pantau pengeluaran urine, catat jumlah dan warna saat dimana diuresis terjadi.
Rasional : Pengeluaran urine mungkin sedikit dan pekat karena penurunan
perfusi ginjal. Posisi terlentang membantu diuresis sehingga pengeluaran urine
dapat ditingkatkan selama tirah baring.
b. Pantau/hitung keseimbangan pemaukan dan pengeluaran selama 24 jam
Rasional : Terapi diuretic dapat disebabkan oleh kehilangan cairan tiba-
tiba/berlebihan (hipovolemia) meskipun edema/asites masih ada.
c. Pertahakan duduk atau tirah baring dengan posisi semifowler selama fase akut.
Rasional : Posisi tersebut meningkatkan filtrasi ginjal dan menurunkan produksi
ADH sehingga meningkatkan diuresis.
d. Pantau TD dan CVP (bila ada)
Rasional : Hipertensi dan peningkatan CVP menunjukkan kelebihan cairan dan
dapat menunjukkan terjadinya peningkatan kongesti paru, gagal jantung.
e. Kaji bisisng usus. Catat keluhan anoreksia, mual, distensi abdomen dan
konstipasi.
Rasional : Kongesti visceral (terjadi pada GJK lanjut) dapat mengganggu fungsi
gaster/intestinal.
f. Pemberian obat sesuai indikasi (kolaborasi)
g. Konsul dengan ahli diet.
Rasional : perlu memberikan diet yang dapat diterima klien yang memenuhi
kebutuhan kalori dalam pembatasan natrium.
Daftar Pustaka
Muttaqin, Arif.2009. Asuhan Keperawatan Klien dengan Gangguan Sistem
kardiovaskular.Jakarta:Salemba Medika)
Barbara C Long, Perawatan Medikal Bedah (Terjemahan), Yayasan IAPK Padjajaran
Bandung, September 1996, Hal. 443 450
Corwin, Elizabeth J. 2000. Buku Saku Patofisiologi. Jakarta: EGC.
Price, Sylvia A, et al. 2006. Patofisiologi Konsep Klinis Proses-proses Penyakit Edisi 6.
Jakarta: EGC.
Woods,L.Susan.dkk.2000.Cardiac Nursing.Lippincolt:Williams&wilkins
You might also like
- Referat CHFDocument19 pagesReferat CHFAbdurrahman Arsyad As Siddiqi100% (1)
- PPCMDocument10 pagesPPCMdear floweryNo ratings yet
- ARITMIA KEHAMILANDocument12 pagesARITMIA KEHAMILANBayuDwiSusantoNo ratings yet
- Referat PPCMDocument23 pagesReferat PPCMAkbar Rabani MugayatNo ratings yet
- Peripartum CardiomyopathyDocument6 pagesPeripartum CardiomyopathyAgung PriasmoyoNo ratings yet
- KARDIOMIOPATI Post PartumDocument21 pagesKARDIOMIOPATI Post PartumMuh Sayyid RidhoNo ratings yet
- Kardiomiopati PeripartumDocument13 pagesKardiomiopati PeripartumNastitiPutriArianiNo ratings yet
- Kardiomiopati PeripartumDocument11 pagesKardiomiopati PeripartumYulianty Scarshera100% (2)
- Peripartum CardiomyopathyDocument23 pagesPeripartum Cardiomyopathywenata24No ratings yet
- PPCM Definisi dan EtiologiDocument12 pagesPPCM Definisi dan EtiologiDian Permata LilianaNo ratings yet
- KARDIOMIOPATIDocument7 pagesKARDIOMIOPATIdanangNo ratings yet
- Congestive Heart FailureDocument21 pagesCongestive Heart FailurenuryaninainggolansipapagaNo ratings yet
- Research acceleratesDocument11 pagesResearch acceleratesWidya DjNo ratings yet
- Peripartum Kardiomiopati (Gagal Jantung Pada Ibu Hamil dan Setelah MelahirkanDocument3 pagesPeripartum Kardiomiopati (Gagal Jantung Pada Ibu Hamil dan Setelah MelahirkanAya AlamsjahNo ratings yet
- KalbemedDocument10 pagesKalbemedChelseaNo ratings yet
- PPCMDocument17 pagesPPCMAnugrah Putra GemilangNo ratings yet
- Referat Gagal Jantung Anak Rev2.Document39 pagesReferat Gagal Jantung Anak Rev2.Ardhi Oemar AgustjikNo ratings yet
- Referat Gagal Jantung AnakDocument37 pagesReferat Gagal Jantung AnakNur Ilhaini Sucipto86% (7)
- Referat Gagal Jantung Anak YolandaDocument21 pagesReferat Gagal Jantung Anak YolandayolandaNo ratings yet
- Gagal Jantung KiriDocument12 pagesGagal Jantung KiriAmalliaArdanaReswariNo ratings yet
- Referat - Gagal Jantung Pada Kehamilan - Nopita Rahmawati - 1102019155.Document16 pagesReferat - Gagal Jantung Pada Kehamilan - Nopita Rahmawati - 1102019155.paradisa audreyNo ratings yet
- Acute Decompensated Heart FailureDocument10 pagesAcute Decompensated Heart FailureMaz Rat-NoNo ratings yet
- Syok Dan Jenis Syok 2019Document64 pagesSyok Dan Jenis Syok 2019Ummuhani Abubakar100% (1)
- Acute Decompensated Heart FailureDocument11 pagesAcute Decompensated Heart FailureZennida Dien AssajdNo ratings yet
- Referat CHFDocument18 pagesReferat CHFviddyyNo ratings yet
- KardiomiopatiDocument10 pagesKardiomiopatiEuis NuraeniNo ratings yet
- Gagal Jantung PatofisiologiDocument27 pagesGagal Jantung Patofisiologidean daysemaNo ratings yet
- GagalJantungAkutDocument21 pagesGagalJantungAkutVinnyRevinaAdrianiNo ratings yet
- DETEKSI DINI GJADocument22 pagesDETEKSI DINI GJAMuhammad Riza MaulidanNo ratings yet
- Referat Penyakit Jantung Dalam KehamilanDocument30 pagesReferat Penyakit Jantung Dalam KehamilanWillis Kwandou88% (8)
- Gagal Jantung AkutDocument22 pagesGagal Jantung AkutakuerwinNo ratings yet
- GGL JTGDocument7 pagesGGL JTGFaiza KhairunnisaNo ratings yet
- Referat Cardiogenic ShockDocument21 pagesReferat Cardiogenic ShockryantantrajayaNo ratings yet
- Gagal Jantung dan PatofisiologinyaDocument23 pagesGagal Jantung dan PatofisiologinyaNadya AuliaNo ratings yet
- KardiomiopatiDocument11 pagesKardiomiopatiEven TamaelaNo ratings yet
- Gagal JantungDocument16 pagesGagal JantungYohanes BongNo ratings yet
- STUDI KASUS CHF DislipidemiaDocument5 pagesSTUDI KASUS CHF DislipidemiaHernamirahNo ratings yet
- Gagal Jantung AkutDocument9 pagesGagal Jantung AkutDavid PesireronNo ratings yet
- Bahan PPCMDocument9 pagesBahan PPCMjermanNo ratings yet
- OPTIMASI SYOK KARDIOGENIKDocument18 pagesOPTIMASI SYOK KARDIOGENIKMarlendang FanggidaeNo ratings yet
- Gagal Jantung Kongestif Referat Kelompok VDocument38 pagesGagal Jantung Kongestif Referat Kelompok VFachrurrazi Al AnsoriNo ratings yet
- CHFDocument23 pagesCHFMuhamad ImronNo ratings yet
- Kardiomiopati PeripartumDocument14 pagesKardiomiopati PeripartumArdisa MeilitaNo ratings yet
- Kriteria FraminghamDocument18 pagesKriteria FraminghamSundariNo ratings yet
- Pesentasi AnatomiDocument66 pagesPesentasi AnatomisylviaNo ratings yet
- Kardiomiopati OptimasiDocument7 pagesKardiomiopati OptimasiIm YoungminNo ratings yet
- ADHFDocument16 pagesADHFkelompok14rssaNo ratings yet
- Peripartum CardiomyopathyDocument21 pagesPeripartum CardiomyopathyHaziq MarsNo ratings yet
- Kardiomiopati PeripartumDocument7 pagesKardiomiopati PeripartumVegaNo ratings yet
- EPL - Laili Maslahatun N - 206070302111003 - KMB DasarDocument13 pagesEPL - Laili Maslahatun N - 206070302111003 - KMB DasarLaily LelyNo ratings yet
- Ceklist APDocument15 pagesCeklist APaadee03No ratings yet
- Tugas 1 Etik Hukum 206070302111001 Laili MaslahatunDocument4 pagesTugas 1 Etik Hukum 206070302111001 Laili MaslahatunLaily LelyNo ratings yet
- Tugas 1 Etik Hukum 206070302111001 Laili MaslahatunDocument4 pagesTugas 1 Etik Hukum 206070302111001 Laili MaslahatunLaily LelyNo ratings yet
- Asesmen Awal Pasien Part 2Document4 pagesAsesmen Awal Pasien Part 2Laily LelyNo ratings yet
- CoverDocument2 pagesCoverLaily LelyNo ratings yet
- Tugas - 1 - Essay - 206070302111001 - Laili Maslahatun Ni'mahDocument5 pagesTugas - 1 - Essay - 206070302111001 - Laili Maslahatun Ni'mahLaily LelyNo ratings yet
- RPKPS Keperawatan Medikal Dasar Reg 2Document48 pagesRPKPS Keperawatan Medikal Dasar Reg 2Laily LelyNo ratings yet
- Tugas 3 Narasi Muskuloskeletal 206070302111001 Laili Maslahatun Ni'Mah - FixDocument4 pagesTugas 3 Narasi Muskuloskeletal 206070302111001 Laili Maslahatun Ni'Mah - FixLaily LelyNo ratings yet
- Spo Pemberian Kewenangan Klinis PerawatDocument2 pagesSpo Pemberian Kewenangan Klinis PerawatLaily LelyNo ratings yet
- Tugas 3 Narasi Muskuloskeletal 206070302111001 Laili Maslahatun Ni'Mah - FixDocument4 pagesTugas 3 Narasi Muskuloskeletal 206070302111001 Laili Maslahatun Ni'Mah - FixLaily LelyNo ratings yet
- Ceklist APDocument15 pagesCeklist APaadee03No ratings yet
- Tugas 2 KMBDocument2 pagesTugas 2 KMBLaily LelyNo ratings yet
- TUGAS KMB DASAR MUSCULO Tugas Kelompok Sistem MuskuloDocument2 pagesTUGAS KMB DASAR MUSCULO Tugas Kelompok Sistem MuskuloLaily LelyNo ratings yet
- Spo Kerangka WaktuDocument2 pagesSpo Kerangka WaktuLaily Lely100% (1)
- Pengambilan Bahan SputumDocument3 pagesPengambilan Bahan SputumLaily LelyNo ratings yet
- Contoh Format RAB Kick Off Akreditasi 2018Document14 pagesContoh Format RAB Kick Off Akreditasi 2018Laily LelyNo ratings yet
- Ceklist APDocument15 pagesCeklist APaadee03No ratings yet
- Uraian Tugas Harian DriverDocument4 pagesUraian Tugas Harian DriverLaily LelyNo ratings yet
- Rab Pokja APDocument14 pagesRab Pokja APLaily LelyNo ratings yet
- List Dokumen Pokja APDocument5 pagesList Dokumen Pokja APLaily LelyNo ratings yet
- Surat Keputusan SpoDocument2 pagesSurat Keputusan SpoLaily LelyNo ratings yet
- Dokumen Pokja APDocument2 pagesDokumen Pokja APLaily LelyNo ratings yet
- Visi Misi AGD TiwiDocument2 pagesVisi Misi AGD TiwiLaily LelyNo ratings yet
- LP DM BugenvilDocument16 pagesLP DM BugenvilLaily LelyNo ratings yet
- CaperDocument12 pagesCaperLaily LelyNo ratings yet
- CKD-MBDDocument37 pagesCKD-MBDLaily LelyNo ratings yet
- Abstrak LelyDocument2 pagesAbstrak LelyLaily LelyNo ratings yet
- Leaflet r.23Document2 pagesLeaflet r.23Laily LelyNo ratings yet
- LP DMDocument16 pagesLP DMLaily LelyNo ratings yet