Professional Documents
Culture Documents
Importancia Fisiologica de La Hemostasia
Uploaded by
KarenLópezAragón0 ratings0% found this document useful (0 votes)
4K views14 pagesLa hemostasia es el proceso fisiológico que detiene la hemorragia tras una lesión vascular e involucra tres etapas: 1) la hemostasia primaria donde las plaquetas se adhieren y forman un tapón que sella temporalmente la lesión, 2) la hemostasia secundaria en la que los factores de coagulación forman una malla de fibrina que refuerza el tapón plaquetario formando un coágulo, y 3) la fibrinólisis que elimina la fibrina no necesaria una vez cerrada la lesión para rest
Original Description:
Copyright
© © All Rights Reserved
Available Formats
DOCX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentLa hemostasia es el proceso fisiológico que detiene la hemorragia tras una lesión vascular e involucra tres etapas: 1) la hemostasia primaria donde las plaquetas se adhieren y forman un tapón que sella temporalmente la lesión, 2) la hemostasia secundaria en la que los factores de coagulación forman una malla de fibrina que refuerza el tapón plaquetario formando un coágulo, y 3) la fibrinólisis que elimina la fibrina no necesaria una vez cerrada la lesión para rest
Copyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
4K views14 pagesImportancia Fisiologica de La Hemostasia
Uploaded by
KarenLópezAragónLa hemostasia es el proceso fisiológico que detiene la hemorragia tras una lesión vascular e involucra tres etapas: 1) la hemostasia primaria donde las plaquetas se adhieren y forman un tapón que sella temporalmente la lesión, 2) la hemostasia secundaria en la que los factores de coagulación forman una malla de fibrina que refuerza el tapón plaquetario formando un coágulo, y 3) la fibrinólisis que elimina la fibrina no necesaria una vez cerrada la lesión para rest
Copyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
You are on page 1of 14
Importancia fisiolgica de la hemostasia
La hemostasia, interrupcin de la hemorragia de un vaso sanguneo lesionado, requiere la
actividad combinada de factores vasculares, plaquetarios y plasmticos, contrarrestada por
mecanismos reguladores que limitan la acumulacin de plaquetas y fibrina en el rea de la lesin.
Las anomalas de la hemostasia pueden desencadenar hemorragias excesivas o trombosis. La
hemostasia es un mecanismo de defensa que junto con la respuesta inflamatoria y de reparacin
ayudan a proteger la integridad del sistema vascular despus de una lesin tisular.
La lesin de un vaso sanguneo (por traumatismo, intervencin quirrgica o enfermedad)
desencadena el proceso hemosttico, comenzando con la adhesin de las plaquetas al endotelio
daado o a las estructuras subendoteliales expuestas. Simultneamente, protenas de la fase
fluida del plasma reaccionan con el subendotelio e inician la activacin por contacto de la
coagulacin. Los tejidos expuestos, o los macrfagos que se hallan en la matriz extracelular del
vaso, exponen factor tisular (FT) o tromboplastina a la sangre, disparndose de esta forma la fase
extrnseca de la coagulacin.
En condiciones normales la sangre circula en fase lquida en todo el organismo. Despus de una
lesin vascular la sangre se coagula slo en el sitio de la lesin para sellar nicamente el rea
lesionada. La transformacin de sangre lquida en coagulo slido est regulada por el sistema
hemosttico y depende de una interaccin compleja entre la sangre (que contiene las clulas y los
factores que intervienen en la coagulacin) y pared vascular (el endotelio vascular tiene un papel
fundamental dentro de la coagulacin y la fibrinolisis, y en condiciones fisiolgicas tiene
propiedades anticoagulantes pero puede presentar propiedades procoagulantes cuando se
rompe el equilibrio).
Por una parte est el sistema de la coagulacin que junto con sus mecanismos de
retroalimentacin asegura la eficacia hemosttica y, por otro lado, hay el sistema fibrinoltico que
acta como regulador del sistema de la coagulacin, eliminando la fibrina no necesaria para la
hemostasia. El sistema tiene mecanismos de seguridad: cada componente es inactivo y se tiene
que activar, la mayora de los componentes forman complejos con la superficie de las membranas
que estn localizados slo en la regin del vaso lesionado y, finalmente, existen los inhibidores del
proceso para evitar una activacin de la coagulacin y fibrinolisis ms all de la lesin. La
hemostasia resultante siempre depende del equilibrio entre ambos sistemas, as vemos que:
En las personas sanas el equilibrio es perfecto.
Si disminuyen los factores de coagulacin o el potencial fibrinoltico sobrepasa el potencial de
coagulacin se producir una hemorragia.
Si el potencial de coagulacin sobrepasa el fibrinoltico o bien disminuyen los factores
inhibidores de la coagulacin se producir una trombosi.
La lesin quirrgica estimula la respuesta hemosttica que en condiciones patolgicas puede
conducir a una hemorragia incontrolable durante la ciruga. Para evitar una hemorragia excesiva y
el riesgo que supone la transfusin es importante un conocimiento de los problemas de la
coagulacin con el objetivo de conseguir un manejo ptimo de la hemostasia durante el periodo
perioperatorio y minimizar as las prdidas hemticas y la necesidad de transfusin.
Es importante conocer la fisilogia de la hemostasia porque es el conjunto de procesos biolgicos
yu de procedimientos tcnicos quirrgicos que sirven para detener y controlar la hemorragia.
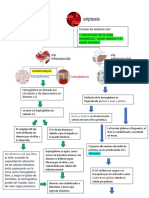
Etapas de la hemostasia
El sistema de la coagulacin es normalmente inactivo pero se activa en pocos segundos despus
de la lesin. El estmulo que desencadenar la activacin de la hemostasia es la lesin a nivel del
endotelio (que normalmente hace de barrera entre la circulacin y el tejido a irrigar) provocando
el contacto de la sangre con el tejido conectivo subendotelial. La respuesta hemosttica incluye
tres procesos: la hemostasia primaria, la hemostasia secundaria y la fibrinlisis; existiendo siempre
una interaccin entre la pared vascular y la sangre.
La hemostasia primaria
Espasmo vascular
Se inicia a los pocos segundos de producirse la lesin interaccionando las plaquetas y la pared
vascular y tiene una importancia enorme para detener la salida de sangre en los capilares,
arteriolas pequeas y vnulas. Se produce una vasoconstriccin derivando la sangre fuera del rea
lesionada. La contraccin es el resultado de un espasmo miogeno local; los factores autacoides
locales preocedentes de los tejidos traumatizados y de las plaquetas sanguneas; y los reflesjos
nerviosos.
Formacion del tapon plaquetario
Las plaquetas se adhieren al vaso lesionado y se agrupan formando el tapn plaquetario. As se
sella la lesin de la pared y cede temporalmente la hemorragia. La adhesin plaquetaria a la pared
vascular est controlada por el equilibrio entre las dos prostaglandinas (tromboxano A2 y
prostaciclina) y favorecida por diversas sustancias siendo una de ellas el factor von Willebrand
(FvW). Las plaquetas segregan grandes cantidades de ADP y sus enzimas forman el tromboxano
A
2
,
estos actan sucesivamente sobre otras plaquetas cercanas para activarlas tambin, y la
adhesividad de estas plaquetas adicionales hace que se adhieran a las plaquuetas originalemente
activadas.
Por tanto en el lugar de cualquier desgarro del vaso, la pared vascular daada activa
sucesivamente un mayor numero de plaquetas que atraen hacia ellas cada vez mas plaquetas
adicionales, formando asi un tapon plaquetario.
La coagulacin o hemostasia secundaria
Es la interaccin de las protenas plasmticas o factores de coagulacin entre s que se activan en
una serie de reacciones en cascada conduciendo a la formacin de fibrina. La fibrina formar una
malla definitiva que reforzar al trombo plaquetario construyndose finalmente un coagulo o
trombo definitivo. Intervienen en el proceso una serie de protenas procoagulantes (los doce
factores de coagulacin responsable de la formacin de fibrina) y protenas anticoagulantes
(regulan y controlan la coagulacin evitando que los factores activados en un punto concreto se
dispersen y produzcan una coagulacin generalizada. Los ms importantes son: antitrombina III,
protena C y protena S).
La coagulacin se inicia por la exposicin del factor tisular de las clulas no vasculares que se pone
en contacto con la sangre debido a la lesin tisular formndose el complejo factor hstico-factor VII
activado. En la actualidad se cree que la activacin de los factores IX y X por parte del
factor hstico-FVII a desempea un papel importante en la induccin de la hemostasia. Una vez
iniciada la coagulacin a travs de esta interaccin, el inhibidor de la va del factor hstico bloquea
la va y diversos elementos de la va intrnseca en particular el factor VIII y IX se convierten en
reguladores principales de la formacin de trombina. Se activa la coagulacin propagndose los
diferentes pasos en la superficie celular en presencia de los cofactores plasmticos unidos a las
clulas y la reaccin culmina con la formacin del coagulo de fibrina. Los monocitos y los
neutrfilos circulantes interaccionan con las plaquetas y las clulas endoteliales inicindose una
serie de uniones que producirn una interaccin estable de los leucocitos y plaquetas en el
cogulo. Los neutrfilos y los monocitos participan en la reaccin inflamatoria local y los
monocitos son inducidos a expresar el factor tisular y contribuyen en la trombognesis y el primer
nivel de curacin de la herida.
La fibrinlisis
Es el ltimo proceso en el que se elimina la fibrina no necesaria para la hemostasia con la finalidad
de la reparacin del vaso y el restablecimiento del flujo vascular. Los principales activadores
fisiolgicos de la fibrinolisis son el activador tisular del plasmingeno (t-AP) y elactivador urinario
del plasmingeno (u-AP) que difunden desde las clulas endoteliales y convierten el
plasmingeno, absorbido en el cogulo de fibrina, en plasmina. La plasmina degrada el polmero
de fibrina en pequeos fragmentos que son eliminados por el sistema de limpieza monocito-
macrfago. Aunque la plasmina tambin puede degradar el fibringeno, la reaccin es localizada
debido a: Primero, el t-AP y algunas formas del u-AP activan el plasmingeno de forma ms
efectiva cuando est absorbido por el cogulo de fibrina; segundo, cualquier molcula de plasmina
que pase a la circulacin es rpidamente neutralizada por el 2-antiplasmina (es el principal
inhibidor de la plasmina); y tercero, las clulas endoteliales liberan el inhibidor del activador del
plasmingeno (IAP)que bloquea directamente la accin del t-AP.
Rol del sistema fibrinolitico
Sistema de fibrinolisis: disolucin del cogulo una vez que ha cumplido su funcin. Es un sistema
complejo que tambin consta de reacciones proteicas de activacin de proteinas, pero ms
simple. Bsicamente el sistema consiste en formar plasmina que disuelve a fibrina y da PDF que se
eliminan. Tiene que existir un equilibrio entre coagulacin y fibrinolisis para evitar trombosis,
infarto, si predomina la fibrinolisis se provocan hemorragias. Estos sistemas pueden fallar, pueden
existir alteraciones de agregacin plaquetaria.
Despus de que el cogulo se ha establecido, comienza la reparacin de los tejidos afectados con
el proceso de cicatrizacin. Para hacer posible esto el cogulo es colonizado por clulas que
formarn nuevos tejidos y en el proceso va siendo degradado.
La degradacin de la fibrina (fibrinlisis), componente mayoritaria del cogulo, es catalizada por la
enzima plasmina, una serina proteasa que ataca las uniones peptdicas en la regin triple hlice de
los monmeros de fibrina.
La plasmina se genera a partir del plasmingeno, un precursor inactivo; activndose tanto por la
accin de factores intrnsecos (propios de la cascada de coagulacin) como extrnsecos, el ms
importante de los cuales es producido por el endotelio vascular. Se le denomina "activador tisular
del plasmingeno" (t-PA).
La plasmina en su forma activa es la encargada de la degradacin de las redes de fibrina, que
pasarn a ser fibrinopptidos solubles tras la fibrinolisis. Estos productos de degradacin de la
fibrina (FDF), como el Dmero-D, son eliminados normalmente por proteasas en
los macrfagos del hgado y el rin.
La activacin de plasmina a partir de plasmingeno ocurre a travs de dos vas, la extrnseca y la
intrnseca:
En la va extrnseca, que es estimulada por situaciones como el descenso de la presin parcial
de oxgeno en sangre o las infecciones bacterianas, se produce una segregacin de diversas
sustancias que posibilitarn la activacin del plasmingeno para convertirse en plasmina.
Dichas sustancias, segregadas por el endotelio, son la uroquinasa y el activador tisular del
plasmingeno o tPA.
En la va intrnseca es la calicrena (KK) la encargada de mediar la activacin del plasmingeno.
La fibrinolisis se encuentra regulada por dos factores inhibitores principales: la alfa 2-antiplasmina,
que imposibilita la formacin de plasmina inhibiendo la activacin del plasmingeno, y elinhibidor
de tPA, que acta en la va extrnseca evitando que el tPA posibilite la activacin del
plasmingeno.
La lisis del cogulo y la reparacin del vaso comienzan inmediatamente despus de la formacin
del tapn hemosttico definitivo.
Existen tres activadores principales del sistema fibrinoltico: fragmentos del factor Hageman,
urocinasa (UK) y activador tisular del plasmingeno (tPA). El tPA, principal activador fisiolgico,
difunde desde las clulas endoteliales y convierte al plasmingeno, absorbido en el cogulo de
fibrina, en plasmina. La plasmina degrada entonces el polmero de fibrina en fragmentos pequeos
que son eliminados por el sistema de limpieza de los monocitos-macrfagos. Aunque la plasmina
puede degradar tambin el fibringeno, esta reaccin permanece localizada porque 1) el tPA
activa el plasmingeno con ms eficacia cuando est absorbido en los cogulos de fibrina, 2) toda
la plasmina que penetra en la circulacin es rpidamente unida y neutralizada por el inhibidor
alfa2 de la plasmina, y 3) las clulas endoteliales liberan un inhibidor del activador de
plasmingeno (PAI 1), que bloquea la accin del tPA.
El sistema plasmtico de la coagulacin est estrechamente regulado, de modo que tan slo una
pequea cantidad de enzima de la coagulacin se convierte en su forma activa. En consecuencia,
el tapn hemosttico no se propaga ms all del sitio de la lesin. La regulacin precisa es
importante, ya que en un slo mililitro de sangre, existe el suficiente potencial coagulativo como
para coagular todo el fibringeno corporal en 10 a 15 segundos. La fluidez de la sangre est
mantenida por el propio flujo sanguneo, que reduce la concentracin de reactantes, la absorcin
de factores de coagulacin en las superficies, y la presencia de mltiples inhibidores en el plasma.
Los inhibidores ms importantes que ayudan a mantener la fluidez de la sangre son la
antitrombina, las protenas C y S y el inhibidor de la va del factor tisular.
La descripcin precedente de la coagulacin sangunea implica que el proceso es uniforme en todo
el organismo. De hecho esto no es as y la composicin del cogulo sanguneo vara segn el lugar
de la lesin. Los tapones hemostticos o trombos que se forman en venas en las que el flujo
sanguneo es lento son muy ricos en fibrina y hemates atrapados y contienen relativamente pocas
plaquetas. A menudo se denominan trombos rojos debido a su aspecto en las muestras
quirrgicas y anatomopatolgicas. Los extremos friables de estos trombos rojos, que a menudo se
forman en las venas de las piernas, pueden desprenderse y embolizar a la circulacin pulmonar.
Por el contrario, los cogulos que se forman en las arterias en condiciones de flujo elevado estn
compuestos predominantemente por plaquetas y poseen poca fibrina. Estos trombos blancos
pueden desprenderse fcilmente de la pared arterial y embolizar a lugares distantes, ocasionando
isquemia temporal o permanente.
Esto es particularmente frecuente en las circulaciones cerebral y retiniana, y puede ocasionar
disfuncin neurolgica transitoria (ataques isqumicos transitorios) con ceguera monocular
temporal o apoplejas. Adems, la mayora de los episodios de infarto de miocardio, se deben a
trombos que se forman antes de que se rompan las placas aterosclerticas alojadas en las arterias
coronarias enfermas. Es importante recordar que existen pocas diferencias entre los tapones
hemostticos, que constituyen una respuesta fisiolgica a la lesin, y los trombos patolgicos. Para
resaltar esta semejanza, la trombosis se describe a menudo como una coagulacin que se produce
en el lugar errneo o en el momento equivocado
Autocoagulacion
Qu son las plaquetas? Cul es su valor promedio? Qu tipo de sustancias relacionadas con la
hemostasia libera?
Las plaquetas o trombocitos son los elementos de menor tamao de la sangre. Son de vital
importancia para formar el tapn hemosttico. Las plaquetas ayudan a la coagulacin de la
sangre y son ms pequeas que los glbulos blancos y los glbulos rojos. Las plaquetas de la
sangre son cuerpos pequeos, ovoideos, sin ncleo, con un dimetro mucho menor que el de los
eritrocitos y tienen una vida media de 4 dias. Los trombocitos o plaquetas se adhieren a la
superficie interna de la pared de los vasos sanguneos en el lugar de la lesin y ocluyen el defecto
de la pared vascular. Conforme se destruyen, liberan agentes coagulantes que conducen a la
formacin local de trombina que ayuda a formar un cogulo, el primer paso en la cicatrizacin de
una herida
Valores normales 150,000 a 450,000 clulas/mm3
Liberan una sustancia vasoconstrictora Tromboxano A2 es la responsable de la mayor parte de la
vasoconstriccin en vasos sanguineos pequeos. Secretan ADP (activa plaquetas y atrae mas
plaquetas para formar el tapon plaquetario) y serotonina (prolonga la vasoconstriccin)
Un nmero de plaquetas por debajo de lo normal (trombocitopenia) puede deberse a:
Quimioterapia contra el cncer
Ciertos medicamentos
Coagulacin intravascular diseminada (CID)
Anemia hemoltica
Hiperesplenismo
Prpura trombocitopnica idioptica (PTI)
Leucemia
Transfusin de gran cantidad de sangre
Vlvula cardaca protsica
Prpura trombocitopnica trombtica (PTT)
Celiaqua
Deficiencia de vitamina k
Un nmero de plaquetas ms alto de lo normal (trombocitosis) puede deberse a:
Anemia
Leucemia mieloctica crnica (LMC)
Policitemia vera
Trombocitemia primaria
Extirpacin reciente del bazo
Las plaquetas son extremadamente frgiles, y se adhieren muy fcilmente a otros cuerpos
cercanos (linfocitos, eritrocitos, etc.), o se aglutinan entre ellas formando cogulos, de todos los
tamaos y formas. Rpidamente se deforman y pronto se desintegran. Existen anticoagulantes
artificiales y otros que estn "incorporados" a la sangre que las conservan en mejor estado.
En buen estado de conservacin son lanceoladas, no nucleadas, y miden de 2 a 4 m. Son poco
densas y flotan en el plasma. De su masa seca, un 60% es protena y un 15% de lpidos. Decoloran
el azul de metileno y parecen consumir oxgeno; aunque su metabolismo no se conoce muy bien.
Las plaquetas se aglutinan fcilmente en condiciones de laboratorio, y hasta en condiciones
naturales sobre partculas diversas; este "emplaquetamiento" parece influir en acelerar la
fagocitosis. Las plaquetas desempean un papel importante en la hemostasia. En la coagulacin:
Forman nudos en la red de fibrina
Liberan substancias importantes para acelerarla
Aumentan la retraccin del cogulo sanguneo produciendo la trombostenina, semejante
a la actomiosnia del msculo.
La trombocitopenia coexiste generalmente con la tendencia a las hemorragias, y algunos
trastornos de la coagulacin como se observa en los casos de prpuras hemorrgicas con
trombocitopenia .
En las heridas las plaquetas aceleran la coagulacin, y adems al aglutinarse obstruyen pequeos
vasos, y engendran substancias que los contraen. La extirpacin del bazo, determina un aumento
pasajero en la concentracin de plaquetas en los animales normales; que es a menudo persistente
en las prpuras con trombocitopena.
Cul es el papel del ADP y del calcio en el proceso de hemostasia?
El ADP es segregado por las plaquetas y actua sucesivamente en las plaquetas cercanas para
activarlas, y la adhesividad de estas plaquetas adicionales hace que se adhieran a las plaquetas
activadas originalmente.
Los iones de calcio se necesitan para la promocin o aceleracin de todas las reacciones de la
coagulacin sangunea. Por tanto si no hay iones de calcio, no se produce coagulacin sangunea
por ninguna va (intrnseca y extrnseca)
Cul es el mecanismo de sntesis de PGl2 y tromboxano? Qu rol juega el ciclooxigenasa?
La activacin de la enzima fosfolipasa A
2
, en respuesta a varios estmulos, hidroliza los fosfolpidos
de la membrana, liberando cido araquidnico en el citoplasma. Este, a su vez, sirve de sustrato
para dos vas enzmicas: ciclo-oxigenase y lipo-oxigenase. Por la va de la COX se genera la
prostaglandina (PG) H
2
, que estimula la formacin de variados prostanoides, incluidas diversas
prostaglandinas - PGI
2
, PGD
2
, PGE
2
PGF
2
-, y tromboxano A
2
. Por la va de la lipo-oxigenasa se
forman leucotrienos, lipoxinas y otros productos.
La enzima ciclooxigenasa (COX) est implicado en la sntesis de prostanoides, que cataliza la
conversin de cido araquidnico a prostaglandina G
2
(PGG
2
). Por accin de una enzima
peroxidasa, la PGG
2
se convierte en prostaglandina H
2
(PGH
2
), que es el precursor directo de
varias formas de prostaglandinas y tromboxanos.
El siguiente paso se produce en diferentes tejidos y, dependiendo del tipo de clula implicada, el
PGH
2
puede causar PGE
2
, PGD
2
y PGI
2
(o prostaciclina) y tromboxano (TXA
2
)
La prostaciclina es producida por las clulas endoteliales y su funcin es la de inhibir la agregacin
plaquetaria y para causar vasodilatacin presin. El TXA
2
es predominantemente producida por
las plaquetas y tiene un efecto vasoconstrictor y estimulador importante de la agregacin
plaquetaria (19). La prostaciclina y TXA
2
por lo tanto tienen acciones opuestas y un efecto
importante en la regulacin del tono vascular y la agregacin plaquetaria.
Por qu la sangre en condiciones fisiolgicas se mantiene liquida?
La sangre est formada por un lquido amarillento denominado plasma, en el que se encuentran
en suspensin millones de clulas que suponen cerca del 45% del volumen de sangre total. Tiene
un olor caracterstico y una densidad relativa que oscila entre 1,056 y 1,066. En el adulto sano el
volumen de la sangre es una onceava parte del peso corporal, de 4,5 a 6 litros.
Una gran parte del plasma es agua, medio que facilita la circulacin de muchos factores
indispensables que forman la sangre. Tambin contiene protenas plasmticas, sustancias
inorgnicas (como sodio, potasio, cloruro de calcio, carbonato y bicarbonato), azcares,
hormonas, enzimas, lpidos, aminocidos y productos de degradacin como urea y creatinina.
Todas estas sustancias aparecen en pequeas cantidades. Un milmetro cbico de sangre humana
contiene unos cinco millones de corpsculos o glbulos rojos, llamados eritrocitos o hemates;
entre 5.000 y 10.000 corpsculos o glbulos blancos que reciben el nombre de leucocitos, y entre
200.000 y 300.000 plaquetas, denominadas trombocitos. La sangre tambin transporta muchas
sales y sustancias orgnicas disueltas.
Entre las protenas plasmticas se encuentran la albmina, principal agente responsable del
mantenimiento de la presin osmtica sangunea y, por consiguiente, controla su tendencia a
difundirse a travs de las paredes de los vasos sanguneos; una docena o ms de protenas, como
el fibringeno y la protrombina, que participan en la coagulacin; aglutininas, que producen las
reacciones de aglutinacin entre muestras de sangre de tipos distintos y la reaccin conocida
como anafilaxis, una forma de shock alrgico, y globulinas de muchos tipos, incluyendo los
anticuerpos, que proporcionan inmunidad frente a muchas enfermedades. Otras protenas
plasmticas importantes actan como transportadores hasta los tejidos de nutrientes esenciales
como el cobre, el hierro, otros metales y diversas hormonas.
En el plasma sanguneo, a la vez que hay substancias que permiten impedir las hemorragias,
tambin existen substancias que impiden que la sangre coagule dentro de los vasos. En sntesis, en
la sangre existen substancias PROCOAGULANTES, que impiden las hemorragias; y, tambin existen
substancias ANTITROMBOTICAS, que impiden la formacin de cogulos; esto es, que la sangre
circule en estado lquido. El esquema de funcionamiento, sera ste.
Qu diferencias hay entre suero-plasma?
Una sustancia llamada fibringeno es esencial en la coagulacin de la sangre. El plasma sanguneo
contiene este fibringeno. Bsicamente, cuando se separan el suero y plasma de la sangre, el
plasma an conserva el fibringeno que ayuda a la coagulacin, mientras que el suero es la parte
de la sangre que queda despus de quitar este fibringeno.
Plasma para obtenerlo tenemos que proceder a una extraccin de sangre, la cual es colocada en
un tubo de ensayo en donde coagular. Se tendr que impedir la coagulacin, actuando sobre
algunos puntos de la cascada de la coagulacin, o simplemente se le puede aadir una sustancia
quelante del calcio (sta atrapa el calcio de la sangre impidiendo la coagulacin). Posteriormente
se centrifuga y a continuacin de obtiene dos fracciones:
El primer precipitado en el fondo del tubo correspondiente a las clulas de la sangre
Un sobrenadante, parte lquida que corresponde al plasma
Suero para obtenerlo se extrae sangre, se coloca en un tubo de ensayo, dejando que coagule, se
procede a la activacin de la cascada de ensayo, para obtener fibrina (clulas de la sangre, cogulo
gelatinoso), posteriormente se exprime y se libera el lquido, ste ser el suero (parte lquida de la
sangre despus de la coagulacin).
El suero se obtiene al extraer sangre sin coagulantes, a diferencia del plasma que se obtiene al
extraer sangre con coagulantes. Por ende, la diferencia que se puede apreciar, es que el plasma
contiene protenas de la coagulacin, mientras que el suero no.
Cul es la diferencia entre trombo-embolo? Diferencia entre trombo-coagulo?
Un cogulo sanguneo anormal que se forma progresivamente dentro de una de las venas,
las arterias o vasos sanguineos se denomina trombo y tambin se puede formar en el
corazn. Y no se desplaza.
Un trombo que se desprende y viaja desde un lugar en el cuerpo a otro se llama mbolo.
Es un elemento slido, lquido o gaseoso, como, por ejemplo, una porcin desprendida de
un trombo, un cogulo o aire, que se desplaza por la corriente sangunea.
Los cogulos sanguneos son masas que se presentan cuando la sangre se endurece
pasando de lquida a slida.
Qu rol juega el hgado, la vitamina K en el proceso hemosttico?
Casi todos los factores de la coagulacin sangunea se forman en el hgado. Por tanto las
enfermedades del hgado como la hepatitis, la cirrosis y la atrofia amarrilla aguda pueden deprimir
a veces el sistema de coagulacin tanto que el paciente presente un tendencia grave a la
hemorragia
La vitamina K es necesaria para que el hgado forme cinco importantes factores de la coagulacin:
la protrombina, el factor VII, el factor IX, el factor X y la protena C. Sin vitamina K la insuficiencia
por consiguiente de estos factores de la coagulacin en la sangre puede provocar tendencias
hemorrgicas graves.
Qu alteraciones se pueden presentar en las distintas fases de la hemostasia?
Las enfermedades del hgado pueden afectar el sistema de coagulacin y provocar hemorragias. La
deficiencia de vitamina K provoca la disminucin de los factores de coagulacin: la protombina, el
factor VII, el factor IX, el factor X y la protena C provocando hemorragias graves. La deficiencia de
vitamina K ocurre cuando hay mala absorcin de las grasas en el tubo digestivo
Hemofilia es una enfermedad hemorrgica que ocurre casi exclusivamente en varones, el 85% de
los casos se debe a una anomala o deficiencia del factor VIII, este tipo de hemofilia se llama
hemofilia A o hemofilia clsica.
Cul es el mecanismo de accin de la heparina, warfarina, aspirina?
El cido acetilsaliclico interfiere con la sntesis de las prostaglandinas inhibiendo de forma
irreversible la ciclooxigenasa, una de los dos enzimas que actan sobre el cido araquidnico. La
ciclooxigenasa existe en forma de dos isoenzimas: la ciclooxigenasa-1 (COX-1) y la ciclooxigenasa-2
(COX-2). Estas isoenzimas estn codificadas por genes diferentes, presentes en lugares diferentes
(la COX-1 est presente sobre todo en el retculo endoplsmico, mientras que la COX-2 se
encuentra en la membrana nuclear) y tienen funciones diferentes. La COX-1 se expresa en casi
todos los tejidos y es responsable de la sntesis de prostaglandinas en respuesta a estmulos
hormonales, para mantener la funcin renal normal, as como la integridad de la mucosa gstrica y
para la hemostasis. La COX-2 se expresa slo en el cerebro, los riones, los rganos reproductores
y algunos tumores. Sin embargo, la COX-2 es inducible en muchas clulas como respuesta a
algunos mediadores de la inflamacin como son la interleukina-1, el TNF, los mitgenos,
lipopoliscaridos y radicales libres.
La COX-1 de las plaquetas genera el tromboxano A2, un potente vasoconstrictor y agonista de las
plaquetas. La COX-1 de las plaquetas es ms sensible que la COX-1 del endotelio, lo que explica la
necesidad de dosis muy bajas de aspirina para conseguir un efecto antitrombtico, lo que es
deseable en pacientes con enfermedad coronaria. La inhibicin de la COX-1 plaquetaria ocasiona
una disminucin de la agregacin plaquetaria con un aumento del tiempo de sangrado. Estos
efectos sobre la hemostasia desaparecen a las 36 horas de la administracin de la ltima dosis.
La aspirina es un inhibidor importante de la activacin plaquetaria. Por virtud de la inhibicin de la
actividad de la ciclooxigenasa, la aspirina reduce la produccin plaquetaria del tromboxano A2
(TXA2). La aspirina tambin reduce la produccin de clulas endoteliales por la prostaciclina
(PGI2), un inhibidor de la agregacin plaquetaria y un vasodilatador. En el sitio de la coagulacin
existe un balance entre los niveles del derivado plaquetario, TXA2, y el derivado de las clulas
endoteliales, PGI2. Esto permite la agregacin plaquetaria y la formacin del coagulo pero
previene una acumulacin excesiva del coagulo, y as manteniendo el flujo sanguneo alrededor
del lugar de la lesin. Las clulas endoteliales regeneran ciclooxigenasa activa ms rpido que las
plaquetas porque las plaquetas maduras no pueden sintetizar esta enzima, lo cual requiere de
plaquetas nuevas que entren a la circulacin (la vida media plaquetaria es aproximadamente 4
das). Por ende, la sntesis de PGI2 es mayor que la de la TXA2. El efecto neto de la aspirina esta
ms a favor de la inhibicin de la cascada de la coagulacin mediada por las clulas endoteliales.
Esto refleja uno de los beneficios cardiovasculares de la administracin de una dosis baja de
aspirina. La aspirina tambin tiene efectos importantes en los procesos inflamatorios que afectan
los sistemas cardiovasculares.
Warfarina: cuando se administra warfarina a un paciente las concentraciones plasmticas de
protombina y de los factores VII, IX y X todos formados por el hgado empiezan a reducirse, lo que
indica que tiene un efecto depresivo potente en la formacion de estos componentes en el hgado.
Los anticoagulantes orales actan como antagonistas de vitamina K impidiendo sus acciones e
inhibiendo la coagulacin. La accin de los anticoagulantes orales comienza a aparecer a los varios
das porque primero deben agotarse los factores de coagulacin.
La warfarina impide la accin de la enzima heptica que reduce el 2,3 epxido de vitamina K, un
paso clave en la formacin de ciertos factores de coagulacin. La vitamina K reducida es un
cofactor esencial (por s misma no tiene accin fisiolgica pero es fundamental para la sntesis de
factores de coagulacin) en la carboxilacin de ciertos residuos glutamatos a -
carboxiglutamatos (Gla) en la produccin de los factores II, VII, IX, X y las protenas
anticoagulantes C y S. Este proceso qumico oxida la vitamina, dejndola en la forma de epxido.
Para seguir carboxilndose los glutamatos, se necesita reducir el epxido a la forma activa. Esta
reduccin se realiza en dos pasos. Primero, el epxido se convierte en la quinona de vitamina K
(vitamina K
1
), una reaccin catalizada por la epxido reductasa de vitamina K (VKOR). Luego, una
quinona reductasa reduce la vitamina K
1
a la forma hidroquinona, que puede participar en la
carboxilacin de nuevo. La accin de la warfarina inhibe la primera enzima, as previniendo la
formacin de la quinona e interrumpiendo el reciclaje necesario de vitamina K. Sin los residuos de
-carboxiglutamato sintetizados con la ayuda de vitamina K, los factores II, VII, IX, y X no pueden
unirse a calcio divalente, un catin necesario para su activacin normal. La vitamina
K
1
contrarresta los efectos de la warfarina, y se puede administrar en casos de sobredosis,
sangrado, o riesgo elevado de sangrado peligroso.
Heparina: es un poderoso anticoagulante, pero su concentracin en la sangre en baja, por lo que
solo en condiciones fisiolgicas especiales tiene efectos anticoagulantes significativos.
Farmacologicamente se utiliza en concentraciones mas altas para evitar la coagulacin
intravascular.
Es un polisacrido conjugado con carga muy negativa. La sintetizan los mastocitos o clulas
cebadas, asociada a histamina. Por si misma tiene pocas o ninguna propiedad anticoagulante, pero
cuando se combina con la antitrombina III la eficacia de la antitrombina III para eliminar la
trombina u otros factores de coagulacin aumenta de cien veces a mil veces y asi actua como un
anticoagulante y se impide la formacin de fibrina y de trombos. Por tanto en presencia de exceso
de heparina, la eliminacin de la trombina libre en la sangre circulante es casi instantnea.
Adems inhibe la agregacin plaquetaria y activa el sistema de fibrinolisis.
No se absorbe por va oral, se usa por va parenteral. Va intravenosa en hospitalizados y va
subcutnea en pacientes ambulantes. La va intramuscular no se usa porque da hemorragias.
Tiene una vida media corta y se metaboliza en el hgado a alta velocidad.
Qu prueba de laboratorio conoce para estudiar la fase primaria y secundaria de la
hemostasia?
http://es.scribd.com/doc/73480175/26/Pruebas-basicas-para-el-estudio-de-la-hemostasia
http://eduhemato.galeon.com/
http://www.monografias.com/trabajos/plaquetas/plaquetas.shtml
http://www2.univadis.net/opencms5/opencms/manual_merck/11/MM_11_131
http://www.flcnet.es/tbe/vilanalva/boletin/bol33/sangre33.htm
http://es.scribd.com/doc/14390184/Fisiologia-de-la-Hemostasia
http://themedicalbiochemistrypage.org/es/blood-coagulation-sp.php
http://www.cirugest.com/htm/revisiones/cir01-04/01-04-01.htm
http://www.sdpt.net/par/hemostasiafisiologia.htm
http://apoyo.usac.ws/hemostasia.pdf
http://tratado.uninet.edu/c060502.html
http://www.elergonomista.com/farmacologia/hem.htm
You might also like
- Gasto CardíacoDocument8 pagesGasto Cardíacopanch0man100% (9)
- Enzimas CardiacasDocument9 pagesEnzimas CardiacasKarla Andrea Cortés100% (1)
- Patologia Médica 2 - Fiebre ReumáticaDocument4 pagesPatologia Médica 2 - Fiebre ReumáticaMahzinha BuenoNo ratings yet
- Sindromes PurpuricosDocument59 pagesSindromes PurpuricosRenato Pomar100% (1)
- 9º Curso - Interpretación Del HemogramaDocument14 pages9º Curso - Interpretación Del HemogramajunakisNo ratings yet
- Fisiopatología de Las ArritmiasDocument23 pagesFisiopatología de Las ArritmiasMario M. Marchand Gonzales100% (1)
- Tesis DiabetiDocument60 pagesTesis DiabetiVictor Hugo Flores CansecoNo ratings yet
- Membrana eritrocitaria: estructura y composiciónDocument33 pagesMembrana eritrocitaria: estructura y composiciónJhonny P Ch0% (1)
- Analisis de La Historia de La Fisicoquimica y Su Importancia en La MedicinaDocument2 pagesAnalisis de La Historia de La Fisicoquimica y Su Importancia en La MedicinaJudithGonzálesInga100% (1)
- CirugiaDocument16 pagesCirugiaGustavo RomeroNo ratings yet
- Vasodilatadores arteriales y venososDocument90 pagesVasodilatadores arteriales y venososPilar OngayNo ratings yet
- Cap 31Document10 pagesCap 31Grasíela Kwank100% (1)
- Fisiopatologia EdemaDocument10 pagesFisiopatologia Edemamajo gsNo ratings yet
- Pinzas QuirurgicasDocument11 pagesPinzas QuirurgicasJuan TzepNo ratings yet
- Resumen Capítulo 34 Fisiología Guyton Hall Leucocitos DefensaDocument9 pagesResumen Capítulo 34 Fisiología Guyton Hall Leucocitos DefensaKatherine Yissel100% (1)
- Homeostasis Y Medio InternoDocument13 pagesHomeostasis Y Medio InternoJeen Lanto100% (1)
- Activadores Del Plasminogeno PDFDocument7 pagesActivadores Del Plasminogeno PDFSantiago100% (1)
- Diagnóstico y tratamiento de DM tipo 2 en paciente con glucemia alteradaDocument3 pagesDiagnóstico y tratamiento de DM tipo 2 en paciente con glucemia alteradajhonatan hernandezNo ratings yet
- Enfermedades Que Causan Hemorragia Excesiva en Los Seres HumanosDocument3 pagesEnfermedades Que Causan Hemorragia Excesiva en Los Seres HumanosAngerar RiosNo ratings yet
- Histología de Médula ÓseaDocument2 pagesHistología de Médula ÓseaLorena Paola Rosado SierraNo ratings yet
- Guyton Cap. 21Document8 pagesGuyton Cap. 21EuniceCruz0% (1)
- Arteria renal estenosis guíaDocument1 pageArteria renal estenosis guíaLuis Marcas VilaNo ratings yet
- MOSAICISMO ImprimirDocument5 pagesMOSAICISMO ImprimirAngela DávilaNo ratings yet
- MARCO TEORICO ElectroDocument11 pagesMARCO TEORICO ElectroMelissa SuarezNo ratings yet
- Mecanismo de acción MetforminaDocument2 pagesMecanismo de acción MetforminaDiana Cruz AguilarNo ratings yet
- Ensayo de Relación Medico - PacienteDocument4 pagesEnsayo de Relación Medico - PacienteAna Karen Vizueth HernandezNo ratings yet
- Curva Dosis-Respuesta CuantalDocument5 pagesCurva Dosis-Respuesta CuantalIrvincito Nava0% (1)
- Irrigación CardiacaDocument3 pagesIrrigación CardiacaJhonatan Villa100% (1)
- Citoquinas: Proteínas clave del sistema inmuneDocument3 pagesCitoquinas: Proteínas clave del sistema inmuneAbel CamachoNo ratings yet
- Grupo 8, Hemoglobina PDFDocument1 pageGrupo 8, Hemoglobina PDFSantiago MeloNo ratings yet
- Cuestionario Sobre El Capítulo 9 y 23 de Fisiología de GuytonDocument9 pagesCuestionario Sobre El Capítulo 9 y 23 de Fisiología de GuytonKatherine YisselNo ratings yet
- Regulación del gasto cardíaco y factores que lo determinanDocument4 pagesRegulación del gasto cardíaco y factores que lo determinanfemiro23No ratings yet
- Venenos EnzimaticosDocument2 pagesVenenos EnzimaticosVadi Ch100% (1)
- Resumen Libro Goodman y GilmanDocument28 pagesResumen Libro Goodman y GilmanRogelioEucedaNo ratings yet
- CoagulogramaDocument25 pagesCoagulogramaYailin Sánchez MesaNo ratings yet
- Funciones del sistema respiratorioDocument35 pagesFunciones del sistema respiratorioGabriel Zúñiga MartinezNo ratings yet
- Aterogenesis UsmpDocument29 pagesAterogenesis UsmpJuana Potozen VillavicencioNo ratings yet
- Hemostasia y Trombosis AnatopatoDocument10 pagesHemostasia y Trombosis Anatopatoss501100% (1)
- Estructura Del Citocromo P450Document3 pagesEstructura Del Citocromo P450Juniors SalvatierraNo ratings yet
- UreaplasmaDocument2 pagesUreaplasmaMayi Jimenez0% (1)
- Priapismo 160215064406Document28 pagesPriapismo 160215064406Helder GarridoNo ratings yet
- Perfil Cardiacorenal y PancreaticoDocument46 pagesPerfil Cardiacorenal y PancreaticoNorma Cecilia Lopez ZavaletaNo ratings yet
- Defic de Glucosa 6 FosfatoDocument7 pagesDefic de Glucosa 6 FosfatoMaria Paredes CordovaNo ratings yet
- Capitulo 30 Resumen Guyton y Hall Compendio de Fisiologia Medica PDFDocument6 pagesCapitulo 30 Resumen Guyton y Hall Compendio de Fisiologia Medica PDFMiguel AlejandroNo ratings yet
- Capitulo 1 GuytonDocument4 pagesCapitulo 1 Guytonmirna victoria reynoso lopezNo ratings yet
- Salbutamol / Albuterol: agonista selectivo β2-adrenérgico para broncodilataciónDocument4 pagesSalbutamol / Albuterol: agonista selectivo β2-adrenérgico para broncodilataciónMagalyNo ratings yet
- Eroptosis Intra y Extravascular PDFDocument2 pagesEroptosis Intra y Extravascular PDFJose Rodrigo Rojas GonzalezNo ratings yet
- Práctica N°10 FisiologíaDocument5 pagesPráctica N°10 FisiologíaNadia Barbara MolloNo ratings yet
- Mapa Mental DM1 Guerrero González IsaacDocument1 pageMapa Mental DM1 Guerrero González IsaacIsaac Guerrero100% (1)
- Mapa Conceptual TrombosisDocument1 pageMapa Conceptual TrombosisDeliannys Rodriguez AlbornozNo ratings yet
- Fisiopatologia de La Sepsis y Shock SepticoDocument69 pagesFisiopatologia de La Sepsis y Shock SepticoLuis Enrique Caceres Alavrez100% (1)
- P5 OralDocument10 pagesP5 OralMoisesNo ratings yet
- Presión OncóticaDocument1 pagePresión OncóticaANGEL BAQUENo ratings yet
- TEJIDO SANGUÍNEO: COMPOSICIÓN Y FUNCIONESDocument5 pagesTEJIDO SANGUÍNEO: COMPOSICIÓN Y FUNCIONESMarcela SilvaNo ratings yet
- Primer Parcial Bioquimica IiDocument8 pagesPrimer Parcial Bioquimica IiSUPER MANUELNo ratings yet
- Defectos de La Función LeucocíticaDocument31 pagesDefectos de La Función LeucocíticaGlen CastañedaNo ratings yet
- Sangre y sus derivadosDocument5 pagesSangre y sus derivadosJessica Arenas DoblasNo ratings yet
- Síndrome de Guillain-Barré: Historia natural, causas, síntomas y tratamientoDocument10 pagesSíndrome de Guillain-Barré: Historia natural, causas, síntomas y tratamientoIzarethSantana100% (2)
- Asbestosis o AmiantosisDocument19 pagesAsbestosis o Amiantosisfatima del pilarNo ratings yet
- Secretagogos de InsulinaDocument30 pagesSecretagogos de InsulinaKaren Yanira100% (1)
- Teicoplanina: mecanismo de acción, efectos y farmacocinética del antibiótico glicopéptidoDocument4 pagesTeicoplanina: mecanismo de acción, efectos y farmacocinética del antibiótico glicopéptidoAllison Velasquez MirandaNo ratings yet
- Tratamiento de la insuficiencia respiaratoria agudaDocument4 pagesTratamiento de la insuficiencia respiaratoria agudaPaola RoblesNo ratings yet
- Marco Teorico AnaaaaaaDocument11 pagesMarco Teorico AnaaaaaaKevin HSNo ratings yet
- Hemostáticos y Fármacos en El EmbarazoDocument10 pagesHemostáticos y Fármacos en El EmbarazoJORGE ADAN RUIZ SANCHEZNo ratings yet
- MARCO-TEORICO-ana Analisis ClinicoDocument8 pagesMARCO-TEORICO-ana Analisis ClinicoKevin HSNo ratings yet
- Soria Natural SauceDocument3 pagesSoria Natural SauceKarenLópezAragónNo ratings yet
- Revista 1 N 1bDocument41 pagesRevista 1 N 1bAlejandro PettovelloNo ratings yet
- 458 2013 07 24 Carbajal Gonzalez 2012 ISBN 978 84 00 09572 7 PDFDocument16 pages458 2013 07 24 Carbajal Gonzalez 2012 ISBN 978 84 00 09572 7 PDFJon NieveNo ratings yet
- Arn TerminadoDocument14 pagesArn TerminadoKarenLópezAragónNo ratings yet
- Fichas de MedicamentosDocument20 pagesFichas de MedicamentosKarenLópezAragón100% (1)
- AcemetacinaDocument1 pageAcemetacinaKarenLópezAragónNo ratings yet
- DifenhidraminaDocument2 pagesDifenhidraminaKarenLópezAragónNo ratings yet
- DiabetesDocument3 pagesDiabetesKarenLópezAragónNo ratings yet
- Saponinas y CancerDocument4 pagesSaponinas y CancerKarenLópezAragónNo ratings yet
- Validación de Métodos Analíticos (Asociación Española de Farmaceúticos de La Industria)Document315 pagesValidación de Métodos Analíticos (Asociación Española de Farmaceúticos de La Industria)manuelsnic282087% (23)
- Gli Ben Clam IdaDocument7 pagesGli Ben Clam IdaKarenLópezAragónNo ratings yet
- Drogas hematologíaDocument29 pagesDrogas hematologíaGlendyNo ratings yet
- Recuento plaquetasDocument22 pagesRecuento plaquetasEder NeriNo ratings yet
- Enfermedad TromboemboliticaDocument21 pagesEnfermedad TromboemboliticaDelfina ZambranoNo ratings yet
- Informe de LaboratorioDocument8 pagesInforme de LaboratorioJuan David DominguezNo ratings yet
- Articulo de Hemostasia Semiologia IIDocument10 pagesArticulo de Hemostasia Semiologia IIJulian Camilo Oviedo NaranjoNo ratings yet
- Expo CirugiaDocument23 pagesExpo CirugiaMarco Narvaez100% (1)
- Fibrinólisis: activación del plasminógeno y formación de plasminaDocument36 pagesFibrinólisis: activación del plasminógeno y formación de plasminaNathasha AguileraNo ratings yet
- HEMOSTASIADocument14 pagesHEMOSTASIAnaxin23No ratings yet
- Cuestionario CoagulacionDocument4 pagesCuestionario CoagulacionALEXANDER GONZALEZNo ratings yet
- Hemofilia A y BDocument13 pagesHemofilia A y BRaiza CastilloNo ratings yet
- Cuadro Sinóptico de Los Tiempos QuirúrgicosDocument4 pagesCuadro Sinóptico de Los Tiempos QuirúrgicosJaime Hernández López100% (1)
- Reparacion TisularDocument15 pagesReparacion TisularEDUCACION SALUDNo ratings yet
- Sistema hematopoyético: formación, componentes y fisiopatologíaDocument7 pagesSistema hematopoyético: formación, componentes y fisiopatologíaMarayita Rojas LabradorNo ratings yet
- Guia Fisiologia 1er ParcialDocument32 pagesGuia Fisiologia 1er ParcialValentinaNo ratings yet
- 34 Coagulacion SanguineaDocument15 pages34 Coagulacion Sanguinealuis gustavoNo ratings yet
- Tromboelastometría ROTEM Delta Tradicionales de Hemostasia: vs. Tromboelastografía Clásica y PruebasDocument10 pagesTromboelastometría ROTEM Delta Tradicionales de Hemostasia: vs. Tromboelastografía Clásica y PruebasKelia De Luna TreviñoNo ratings yet
- Reactantes de Fase AgudaDocument33 pagesReactantes de Fase AgudaRuddy Vasquez Saenz50% (2)
- 05s. Síndrome HemorrágicoDocument4 pages05s. Síndrome HemorrágicoLucero Vergara RochaNo ratings yet
- Capítulo 4Document51 pagesCapítulo 4SAMUEL ESCARESNo ratings yet
- Hemostasia: mecanismos y alteracionesDocument70 pagesHemostasia: mecanismos y alteracionesDiego Alejandro Cona Peña0% (1)
- Hemostasia: mecanismos y alteracionesDocument19 pagesHemostasia: mecanismos y alteracionesZetti Lenon Vallejos GomezNo ratings yet
- S12 FISIO Calle GarciaDocument7 pagesS12 FISIO Calle GarciaPazos SheyNo ratings yet
- Acondicionamiento NeuromuscularDocument9 pagesAcondicionamiento NeuromuscularCarlos Rodolfo PadronNo ratings yet
- HEMOTÓRAX, HEMONEUMOTÓRAX, Y SHOCK HIPOVOLÉMICO CorreciónDocument133 pagesHEMOTÓRAX, HEMONEUMOTÓRAX, Y SHOCK HIPOVOLÉMICO CorreciónVictoria SánchezNo ratings yet
- Trastornos Funcion PlaquetariaDocument28 pagesTrastornos Funcion PlaquetariaDANIEL ALEJANDRONo ratings yet