Professional Documents
Culture Documents
Sistema Renal
Uploaded by
Jocelyne ZamoraCopyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Sistema Renal
Uploaded by
Jocelyne ZamoraCopyright:
Available Formats
Sistema Renal
Los sistemas renal y urinario estn constituidos por un grupo complejo de rganos
que en conjunto se encargan de filtrar los productos residuales de la sangre y de
fabricar, almacenar y eliminar la orina. Estos rganos son esenciales para la
hemostasia, ya que mantienen el equilibrio hdrico, el equilibrio acidobsico y la
presin arterial. Los rganos fundamentales del sistema nefrourinario son los dos
riones y la vejiga urinaria. Durante el proceso de filtracin de los productos
residuales de la sangre, los riones pueden exponerse a concentraciones
elevadas de sustancias txicas endgenas y exgenas. De este modo, algunas
clulas renales estn expuestas a concentraciones mil veces superiores a las
sanguneas.
Los problemas que causan daos en los riones pueden ser prerrenales (afectan
al aporte sanguneo a los riones), renales (afectan al propio rin) o posrenales
(afectan a cualquier punto de la ruta que sigue la orina desde el rin hasta la
salida de la uretra o el pene). Los problemas posrenales suelen ser de tipo
obstructivo; un punto de obstruccin muy frecuente es la prstata, que se
encuentra entre la vejiga y la uretra. Cualquier trastorno preexistente de la
prstata, la vejiga o los urteres, en particular las infecciones, las obstrucciones o
los cuerpos extraos (como los clculos), puede comprometer la funcin renal y
aumentar la sensibilidad a los defectos adquiridos o genticos.
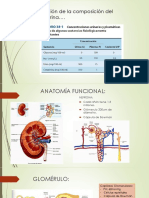
Anatoma y fisiopatologa del rin
El rin humano es un rgano complejo cuya funcin consiste en filtrar los
productos residuales de la sangre y producir orina. Los dos riones desempean
adems otras funciones vitales, como el mantenimiento de la homeostasia y la
regulacin de la presin arterial, la presin osmtica y el equilibrio acidobsico.
Los riones reciben el 25 % del gasto cardaco total, lo que supone una exposicin
potencial a las toxinas endgenas y exgenas. Los riones se sitan a ambos
lados de la columna vertebral en la parte inferior de la espalda. Cada uno de ellos
pesa unos 150 g y tiene aproximadamente el tamao de una naranja. El rin
consta de tres capas: la corteza (capa exterior), la mdula y la pelvis renal. La
sangre fluye a la corteza y la mdula a travs de la arteria renal, que se ramifica
en arterias cada vez ms pequeas. Cada una de las arterias termina en una
unidad de filtracin sangunea denominada nefrona. Un rin sano contiene
aproximadamente 1.200.000 nefronas, estratgicamente situadas dentro de la
corteza y la mdula.
Una nefrona est formada por el glomrulo (un grupo de vasos sanguneos muy
finos), rodeado por la cpsula de Bowman (una membrana de dos capas), que
desemboca en un tbulo contorneado. El plasma, la fraccin lquida de la sangre,
es empujado a travs del glomrulo al interior de la cpsula de Bowman y pasa
despus, en forma de plasma filtrado, al tbulo contorneado. Alrededor del 99 %
del agua y los nutrientes esenciales filtrados son reabsorbidos por las clulas
tubulares y pasan a los capilares que rodean el tbulo contorneado. La sangre sin
filtrar que permanece en el glomrulo, fluye tambin a los capilares y vuelve al
corazn a travs de la vena renal.
Las nefronas son conductos largos y serpenteantes compuestos por varios
segmentos, cada uno de los cuales desempea diversas funciones relacionadas
con el mantenimiento de los mecanismos homeostsicos del organismo. Cada uno
de los segmentos de la nefrona tiene un aporte sanguneo diferenciado que regula
el gradiente inico.
Determinadas sustancias qumicas pueden influir directamente sobre segmentos
especficos de la nefrona de forma aguda o crnica, dependiendo del tipo y la
dosis de la exposicin xenobitica. Segn el segmento de la microanatoma sobre
el que acte, pueden afectarse diferentes aspectos de la funcin renal.
Los vasos sanguneos renales slo irrigan los elementos glomerulares y tubulares,
aportando los productos residuales que hay que filtrar y absorbiendo nutrientes,
protenas y electrlitos, adems de suministrar el oxgeno necesario para la
viabilidad del rgano. El 90 % del flujo sanguneo se dirige a la corteza, y el aporte
disminuye gradualmente hacia la mdula. Esa diferencia de flujo y la situacin de
las nefronas son esenciales para el mecanismo de contracorriente, que concentra
an ms la orina y las posibles nefrotoxinas.
El glomrulo se encuentra entre las arteriolas aferentes y eferentes. Las arteriolas
eferentes forman una red de capilares alrededor de cada unidad nefronal, con la
excepcin de la yuxtaposicin del tbulo distal junto a la irrigacin aferente del
glomrulo. Los tbulos aferentes y eferentes, inervados por los nervios simpticos,
responden a la estimulacin vegetativa y a mediadores hormonales como la
vasopresina y la hormona antidiurtica (ADH). Una zona conocida como mcula
densa, que forma parte del aparato yuxtaglomerular, produce renina, un mediador
de la presin arterial, en respuesta a los cambios osmticos y de la presin
arterial. Las enzimas hepticas convierten la renina en angiotensina II, un
octapptido que regula el flujo sanguneo a los riones, actuando preferentemente
sobre las arteriolas aferentes y las clulas mesangiales del glomrulo.
El glomrulo slo permite durante la filtracin el paso de protenas de tamao
determinado con una carga definida. La filtracin del plasma est controlada por
un equilibrio de las presiones onctica e hidrosttica. Los glucosaminoglucanos,
unos azcares especializados, proporcionan una carga aninica negativa que
inhibe, por fuerzas electrostticas, la filtracin de las molculas con carga
negativa. El estrato tricelular de la membrana basal glomerular presenta
numerosos podocitos que aumentan la superficie de absorcin y forman los poros
por los que pasa el filtrado.
La lesin de la membrana basal especializada o del endotelio capilar puede
permitir el paso a la orina de albmina (un tipo de protena) en grandes
cantidades. La presencia en la orina de un exceso de albmina o de otras
microprotenas es un indicador de lesin glomerular o tubular.
El intersticio renal es el espacio que existe entre las nefronas, y es mayor en la
zona medular central que en la corteza exterior. En el intersticio hay clulas
intersticiales muy prximas a los vasos medulares y a las clulas tubulares. Con el
envejecimiento pueden proliferar las clulas intersticiales de la corteza, con la
formacin de fibrosis y cicatrices. Las clulas intersticiales contienen gotitas de
lpidos y pueden participar en el control de la presin arterial mediante la liberacin
de factores de relajacin o constriccin vasculares. Las alteraciones crnicas del
intersticio pueden afectar al glomrulo y los tbulos, y a la inversa. Por
consiguiente, en las nefropatas terminales cuesta a veces definir con exactitud los
mecanismos histopatolgicos de la insuficiencia renal.
Formacin de la orina
La orina se forma bsicamente a travs de tres procesos que se desarrollan en las
nefronas. Los tres procesos bsicos de formacin de orina son:
Filtracin
Es un proceso que permite el paso de lquido desde el glomrulo hacia la cpsula
de Bowman por la diferencia de presin sangunea que hay entre ambas zonas.
El lquido que ingresa al glomrulo tiene una composicin qumica similar al
plasma sanguneo, pero sin protenas, las cuales no logran atravesar los capilares
glomerulares. Bajo condiciones normales, la porcin celular de la sangre, es decir,
los glbulos rojos, los glbulos blancos y las plaquetas, tampoco atraviesan los
glomrulos. La razn anatmica fundamental por la que se produce la filtracin del
plasma en los glomrulos se debe, en primer lugar, a la permeabilidad del capilar
glomerular; y en segundo lugar, a que la arteriola eferente tiene un dimetro
ligeramente menor al de la arteriola aferente, por lo que se crean as en el interior
del glomrulo las presiones necesarias para que se produzca la filtracin del
plasma.
A travs del ndice de filtrado glomerular, es posible inferir que cada 24 horas se
filtran, en ambos riones, 180 litros aproximadamente. Los factores que influyen
en la filtracin glomerular son: flujo sanguneo y efecto de las arteriolas aferente y
eferente.
Reabsorcin
Muchos de los componentes del plasma que son filtrados en el glomrulo,
regresan de nuevo a la sangre. Es el proceso mediante el cual las sustancias
pasan desde el interior del tbulo renal hacia los capilares peritubulares, es decir,
hacia la sangre. Este proceso, permite la recuperacin de agua, sales, azcares y
aminocidos que fueron filtrados en el glomrulo.
Secrecin
Una vez formada la orina en los glomrulos, discurre por los tbulos hasta llegar a
la pelvis renal, desde donde pasa al urter y llega a la vejiga, lugar donde es
almacenada. Cuando el volumen supera los 250-500 cm3, sentimos la necesidad
de orinar, debido a las contracciones y relajaciones del esfnter, que despierta el
reflejo de la miccin. La necesidad de orinar puede reprimirse voluntariamente
durante cierto tiempo. La frecuencia de las micciones vara de un individuo a otro
debido a que en ella intervienen factores personales como son el hbito, el estado
psquico de alegra o tensin, y el consumo en mayor o menor medida de bebidas
alcohlicas. La cantidad de orina emitida en 24 horas en el hombre es de
aproximadamente 1500 cm3. El aumento por encima de esta cifra se denomina
poliuria y la disminucin oliguria.
Insuficiencia Renal
En el curso de la insuficiencia renal, tanto aguda como crnica, la reduccin del
volumen de filtrado glomerular resulta en la retencin de aniones de cidos fijos,
los que en condiciones normales son excretados por filtracin glomerular. Este
proceso resulta en un aumento del anin innominado del plasma.
Simultneamente, el dao presente en los tbulos renales reduce la capacidad de
regeneracin del bicarbonato filtrado as como la excrecin renal de cidos en
forma de acidez titulable y amonio urinario. este dao resulta en una disminucin
de la concentracin de bicarbonato en plasma. El resultado neto de la suma de
estos dos procesos, insuficiencia glomerular y dao tubular, conduce al desarrollo
de la acidosis metablica de tipo elevado anin innominado que es caracterstica
de la insuficiencia renal o uremia.
Considerando que la alteracin del estado cido-base difiere en la forma aguda de
insuficiencia renal con respecto a la crnica, analizaremos dichas situaciones por
separado. En las formas ms comunes de insuficiencia renal aguda de moderada
a severa, el aumento del nivel plasmtico de urea y creatinina se acompaa de
acidosis metablica con elevado anin innominado.
En la insuficiencia renal crnica, particularmente cuando la insuficiencia renal es
de moderada intensidad, se desarrolla acidosis metablica de tipo hiperclormica
(con anin indeterminado normal). El mecanismo principal responsable de la
hipobicarbonatemia parece residir en una reduccin de la anoniognesis en el
parnquima renal, mientras que la reduccin de la reabsorcin del bicarbonato
filtrado tiene un papel de menor importancia. cuando la insuficiencia renal crnica
es ms avanzada y el volumen del filtrado glomerular se reduce por debajo de 20
a 30 ml/min y la urea y la creatinina se elevan a ms de 40mg/dl, respectivamente,
se observa el desarrollo de acidosis metablica de elevado anin inominado.
Insuficiencia renal aguda
Se denomina insuficiencia renal aguda (IRA) a la reduccin brusca, en horas o
das, de la funcin renal; se produce una disminucin del filtrado glomerular y un
acumulo de productos nitrogenados sricos (aumento de urea y creatinina en
sangre) con incapacidad para regular la homeostasis (equilibrio cido-base e
hidroelectroltico). Aunque se suele asociar a una disminucin de la diuresis (IRA
oligrica), hasta un 40% de los casos no cursan con oliguria e incluso puede existir
poliuria (IRA no oligrica). La IRA suele presentarse como una complicacin de
enfermedades graves previas, apareciendo entre el 5 al 30% de enfermos
hospitalizados.
Clasificacin Etiopatogenica
Desde el punto de vista fisiopatolgico existen tres mecanismos por los que puede
producirse un fracaso renal agudo:
a) IRA Prerrenal Funcional: Existe una inadecuada perfusin renal que
compromete el filtrado glomerular; sera, por tanto, una respuesta fisiolgica a la
hipoperfusin renal pero el parnquima renal est ntegro. Es la causa ms
frecuente de IRA suponiendo el 60-70% de los casos. Es reversible si se acta
sobre la causa desencadenante de manera precoz.
b) IRA Renal, Parenquimatosa o Intrnseca: La causa del deterioro de la funcin
renal es un dao en las estructuras anatmicas; se clasifica segn la estructura
primariamente daada: glomrulos, tbulos, intersticio o vasos renales. Esta causa
supone el 25% de los casos de IRA.
Desde un punto de vista clnico-patolgico se dividen las causas de IRA intrnseca
en 4 apartados:
NECROSIS TUBULAR AGUDA (NTA) : lesin de los tbulos renales por
mecanismos isqumicos o txicos.
LESION GLOMERULAR: glomerulonefritis agudas y rpidamente
progresivas, hipertensin maligna, vasculitis, sndrome hemoltico-urmico,
prpura trombtica trombocitopnica, toxemia del embarazo, esclerodermia.
LESIN TUBULOINTERSTICIAL: reacciones alrgicas a frmacos
(antibiticos, AINES, diurticos), infecciones (legionella, leptospira,
citomegalovirus, cndidas).
LESIN DE GRANDES VASOS: obstruccin de arterias renales (placa
aterosclertica, trombosis, embolia), obstruccin de venas renales
(trombosis, compresin).
c) IRA Posrenal u Obstructiva: Las causas son lesiones que produzcan un
obstculo en la va urinaria que impida la salida de la orina formada, provocando
un aumento de presin que se transmite retrgradamente , comprometiendo el
filtrado glomerular. Supone un 5% de las causas de IRA. Pueden ser lesiones
extrarrenales de urteres-pelvis (litiasis, tumores, fibrosis..), vejiga (litiasis,
cogulos, tumores, prosatatismo, vejiga neurgena), uretra (estenosis, fimosis) o
tambin lesiones intrarrenales (depsito de cristales, cogulos, cilindros). Para que
estas causas produzcan una IRA es necesario que la obstruccin sea grave,
prolongada y que afecte a tracto urinario distal (meato uretral externo, cuello de la
vejiga) o bien a los urteres de manera bilateral o unilateral en paciente con un
nico rin funcionante.
Insuficiencia renal crnica
La insuficiencia renal crnica (IRC) se define como la prdida progresiva,
permanente e irreversible de la tasa de filtracin glomerular a lo largo de un tiempo
variable, a veces incluso de aos, expresada por una reduccin del aclaramiento
de creatinina estimado < 60 ml/min/1,73 m2 (1). Tambin se puede definir como la
presencia de dao renal persistente durante al menos 3 meses, secundario a la
reduccin lenta, progresiva e irreversible del nmero de nefronas con el
consecuente sndrome clnico derivado de la incapacidad renal para llevar a cabo
funciones depurativas, excretoras, reguladoras y endocrinometablicas.
El trmino insuficiencia renal crnica terminal (IRCT) se ha utilizado
fundamentalmente para referirse a aquella situacin subsidiaria de inicio de
tratamiento sustitutivo de la funcin renal, bien mediante dilisis o trasplante, con
unas tasas de incidencia y prevalencia crecientes en las dos ltimas dcadas.
Estadios evolutivos de la IRC
La IRC es una enfermedad progresiva, que evoluciona en diferentes estadios en
los que se van incrementando las manifestaciones clnicas. Dichos estadios se
establecen basados en la funcin renal medida por el filtrado glomerular estimado.
La determinacin de creatinina no es considerada como una buena medida de
funcin renal, ya que no refleja el mismo grado de funcin en todos los pacientes.
La creatinina depende de la masa muscular, edad, sexo y secrecin tubular entre
otros factores. El rin es capaz de perder hasta un 50% de su funcin sin reflejar
un incremento en la creatinina srica. La recogida de orina de 24 horas est
sujeta, a su vez, a variaciones importantes y errores considerables. Por ello, en las
diferentes guas se recomienda el clculo estimado de la filtracin glomerular,
siendo recomendada la utilizacin de la frmula de Cockroft-Gault .
Su progresin suele seguir un patrn constante, dependiente de la etiologa y de
las caractersticas del paciente; sin embargo, dicha evolucin puede verse
acelerada por diferentes factores patolgicos y ralentizados por medidas
teraputicas pautadas.
En el ao 2002, la National Kidney Foundation estadounidense public a travs
del proyecto K/DOQI (Kidney Disease Outcomes Quality Initiative) una serie de
guas de prctica clnica sobre la evaluacin, clasificacin y estratificacin de la
ERC. As se consigui definir, clasificar en estados y evaluar los mtodos de
estudio de esta patologa con el fin de retrasar su aparicin, prevenir
complicaciones y establecer un adecuado manejo teraputico .
Esta clasificacin permite, a su vez, la deteccin de pacientes de riesgo para el
desarrollo de la enfermedad:
a)Estadios 1 y 2: dao renal con: FG 90 ml/min/ 1,73 y FG 60-89 ml/min/1,73
m2, respectivamente. En esta situacin podemos encontrar: microalbuminuria/
proteinuria, alteracin en el sedimento urinario y en las pruebas de imagen.
Aproximadamente el 75% de los individuos mayores de 70 aos se encuentran en
este estadio. La funcin renal global es suficiente para mantener al paciente
asintomtico, debido a la funcin adaptativa de las nefronas. El correcto plan de
actuacin en ambos estadios radica en el diagnstico precoz y en el inicio de
medidas preventivas con el fin de evitar la progresin.
b) Estadio 3: FG 30-59 ml/min/1,73 m2. Puede acompaarse de las siguientes
alteraciones: aumento de urea y creatinina en sangre, alteraciones clnicas
(hipertensin, anemia), alteraciones de laboratorio (hiperlipidemia, hiperuricemia),
alteraciones leves del metabolismo fosfo-clcico y disminucin de la capacidad de
concentracin urinaria (poliuria/nicturia).
La ERC, estadios 2-3, aumenta con la edad, siendo la prevalencia mayor en
mujeres con una tendencia de aparicin en edades medias, persistiendo en
edades mayores de 65 aos. Con el mtodo Cockroft-Gault, casi la mitad de las
mujeres mayores de 65 aos tienen una ERC estadio 3 frente a un tercio de los
varones.
Una vez alcanzado el estadio 3, comienzan a aparecer signos clnicos que
demuestran la vulnerabilidad renal. La totalidad de los pacientes deben someterse
a una valoracin nefrolgica global, con el fin de recibir tratamiento especfico
preventivo y detectar complicaciones.
c) Estadio 4: FG 15-29 ml/min/1,73 m2. En este estadio se produce una
intensificacin de alteraciones clnicas: anemia intensa refractaria, hipertensin
acentuada, trastornos digestivos, circulatorios y neurolgicos.
Puede haber acidosis metablica, alteraciones moderadas del metabolismo fosfo-
clcico y prurito. Se conserva, no obstante, la excrecin adecuada de potasio. En
dicho estadio adems de la instauracin de teraputica especfica se hace
indispensable la valoracin de la instauracin de una preparacin para el
tratamiento renal sustitutivo.
d) Estadio 5: FG < 15 ml/min/1,73 m2. Cursa con osteodistrofia renal y trastornos
endocrinos y dermatolgicos sobreaadidos a las alteraciones previas. Dicho
estadio corresponde al sndrome urmico, en el que adems de las medidas
previas es obligada la valoracin del inicio del tratamiento renal sustitutivo: dilisis
peritoneal/hemodilisis o trasplante renal.
Es conocido que los pacientes pertenecientes al estadio 5 no reciben una atencin
adecuada en estadios anteriores, y que en un alto porcentaje son remitidos
tardamente a los servicios de nefrologa desde los centros de Atencin Primaria y
especializada. Entre los motivos destacan: edad avanzada, severa comorbilidad,
ausencia de sntomas, factores econmicos y un diagnstico tardo.
Hemodilisis
La hemodilisis es el mtodo ms comn para tratar la insuficiencia renal
avanzada y permanente. Desde la dcada de los sesenta, cuando la hemodilisis
se convirti por primera vez en un tratamiento prctico para la insuficiencia renal,
hemos aprendido mucho sobre cmo hacer que los tratamientos de hemodilisis
sean ms eficaces y cmo minimizar sus efectos secundarios. En los ltimos
aos, los aparatos para dilisis ms compactos y simples han hecho que la dilisis
en el hogar sea cada vez una opcin ms accesible. Pero incluso con mejores
procedimientos y equipos, la hemodilisis sigue siendo una terapia complicada e
incmoda que requiere un esfuerzo coordinado de todo su equipo de profesionales
de la salud, incluyendo su nefrlogo, enfermero de dilisis, tcnico de dilisis,
dietista y trabajador social. Los miembros ms importantes de su equipo de
profesionales de la salud son usted y su familia. Al aprender sobre su tratamiento,
podr trabajar con su equipo para obtener los mejores resultados posibles y poder
llevar una vida plena y activa.
Principios de hemodilisis
La hemodilisis peridica tiene por objeto reemplazar al rin en las funciones de
excrecin de sustancias de desecho y la regulacin hidroelctrica.
Esta funcin se realiza por medio del intercambio que se lleva a cabo a travs de
una membrana semipermeable, ubicada entre la sangre del paciente y la solucin
del bao de dilisis, cuya composicin electroltica es similar al lquido extra
celular normal. la extraccin de agua y sales acumuladas entre el periodo
interdialisis se realiza por medio de un gradiente de presin hidrosttica entre la
sangre del paciente y el bao de dilisis.
El dispositivo que permite este intercambio de solutos y excrecin de desechos es
un dializador. para que ese intercambio se realice a nivel del dializador intervienen
dos mecanismos:
Difusin
Ultrafiltracin
Difusin
Es una transferencia pasiva de solutos a travs de una membrana semipermeable
sin paso del solvente.
La transferencia de un soluto se define como la cantidad de dicho soluto que pasa
de la sangre al bao de dilisis en una unidad de tiempo.
El sentido de intercambio viene determinado por las concentraciones respectivas
de los solutos a uno y otro lado de la membrana semipermeable del dializador.
La cantidad de solutos extrada de la sangre en un tiempo dado, se puede
expresar como la diferencia entre la cantidad de soluto a la entrada del dializador y
la cantidad de solutos que se encuentra a la salida del dializador. esta diferencia
se encuentra en el dializador.
La cantidad de sustancia que atraviesa la membrana semipermeable por difusin
depende de 3 factores:
a) gradiente de concentracin
b) superficie de la membrana
c) coeficiente global de permeabilidad del dializador
a) El gradiente de concentracin del soluto a uno y otro lado de la membrana, para
alcanzar la transferencia mxima, debe ser lo ms elevado posible. Esta condicin
se da, cuando en el bao de dilisis, no contiene el soluto considerado. Es el caso
de la urea, creatinina y cido rico.
b) La superficie de la membrana, a mayor superficie, mayor difusin. Lo que limita
esto, es la salida de sangre extracorprea, a veces el paciente no tolera los
volmenes muy altos. Debido a esto hay nuevas tendencias de hacer dializadores
con membranas ms permeables y de menor superficie.
c) Coeficiente global de permeabilidad del dializador (RO). Este coeficiente est
formado por varios factores, que son los que condicionan el paso de un soluto a
travs del dializador. Ejemplo: si se desea eliminar una molcula de urea, est
debe pasar por la sangre, la membrana del dializador y alcanzar el liquido de
dilisis.
La resistencia opuesta de cada uno de estos compartimientos se puede simbolizar
como:
RS + RM + RD = RO, donde:
RS resistencia sangre
RM resistencia membrana
RD resistencia dializado
El coeficiente global de permeabilidad de los dializadores es inversamente
proporcional a la resistencia. Esto quiere decir que para aumentar la transferencia
por difusin de un soluto, se debe disminuir la resistencia de cada uno de los
compartimientos.
En resumen: Para bajar la resistencia de cada uno de los compartimientos se
debe considerar la disminucin de:
RS. Con dimetros menores en los capilares, menor ser la resistencia. Los
dimetros recomendados actualmente son de 200 a 220 micras.
RD. Al disminuir la velocidad de dializado, disminuye la cantidad de molculas que
atraviesan la membrana. Se requiere un flujo de al menos 500 a 600 ml/h.
RM. Membranas ms gruesas retardaran la dilisis; por ejemplo, a las
membranas de cuprofan se les disminuy el dimetro de 30 a 8 micras.
La transferencia por difusin vara considerablemente de un soluto a otro. Es
mayor conforme el peso molecular del soluto es menor.
Los 2 factores que aumenta la difusin de un soluto son el RO (Coeficiente global
de permeabilidad del dializador) y el rea eficaz del dializador (KOA).
Ultrafiltracin
La ultrafiltracin es la transferencia simultnea de soluto y solvente a travs de
una membrana semipermeable.
La transferencia de solutos por ultrafiltracin depende:
De las propiedades fsicas de la membrana
Del peso molecular de los solutos
De la concentracin de solutos en el plasma
El flujo de ultrafiltracin depende de 3 factores:
De la superficie del dializador
De la permeabilidad hidrulica de la membrana (Factor de UF)
De la presin transmembrana
Superficie del dializador: A mayor superficie, mayor es el flujo de ultrafiltracin.
Permeabilidad hidrulica de la membrana: Es la propiedad fsica de la
membrana que define su capacidad de transferencia de lquido por unidad de
tiempo.
Transferencia de lquidos: se realiza por 2 presiones que permiten al agua
atravesar la membrana:
la presin hidrosttica
la presin osmtica
La presin hidrosttica: Es la diferencia de presiones entre el compartimiento de
la sangre y el compartimiento del dializado. El lquido se desplaza del
compartimiento de presin positivo hacia el presin negativa.
La ultrafiltracin puede ser realizada por presin positiva o combinando presin
positiva con presin negativa.
Ultrafiltracin por presin osmtica: El desplazamiento de lquido por presin
osmtica se realiza de menor a mayor concentracin. Para ultrafiltrar por presin
osmtica se debe aumentar la concentracin del dializado con glucosa o con
sodio. Este tipo de ultrafiltracin se utiliza para dilisis peritoneal, en hemodilisis
se utiliza la presin hidrosttica.
Clculos para la ultrafiltracin
Buscamos la diferencia entre el peso del paciente previo a la dilisis y el peso que
se desea obtener, esto considerando la cantidad de lquido excedente en el
paciente, esa deferencia la dividimos por el nmero de horas que durar el
procedimiento, el valor resultante nos indica la cantidad de lquidos, en ml7h, que
debe perder el paciente.
Dializadores
El dispositivo que permite el intercambio entre la sangre del paciente y el bao de
dilisis es el dializador. esquemticamente se compone de: una membrana
semipermeable que separa dos compartimientos en los cuales circulan,
respectivamente, la sangre del paciente y el bao de dilisis. Los smbolos Qs y
Qd designan los caudales de sangre y bao de dilisis, Cs y CD, las
concentraciones correspondientes y los ndices e y s la entrada y salida del
dializador.
Membrana semipermeable: Es un membrana porosa que permite el paso de
solutos de determinado peso molecular. Las molculas de alto peso como el caso
de las protenas, glbulos rojos y bacterias no atraviesan la membrana
semipermeable.
Cada dializador presenta una serie de caractersticas que son las que determinan
su rendimiento, las cuales deben ser conocidas por toda enfermera que dializa.
Variables en los diferentes dializadores
Las variables en los diferentes dializadores son las siguientes:
Tipo de membrana
Superficie del dializador
Volumen
Dimetro del capilar
Factor de ultrafiltracin
Capacidad de eliminacin para molculas de bajo y mediano peso
molecular
a) Tipo de membrana: Existen mltiples tipos de membranas, con diferentes
grados de permeabilidad; sta depende del tamao del poro y el espesor de la
membrana. Entre las menos permeables est el cuprofn, y entre las ms
permeables, poliacrilonitrilo, acetato de celulosa y policarbonato.
b) Superficie del dializador: Son de 0.6, 0.8, 1.2, 1.3, 1.5 m
2
. Por lo general, la
superficie del dializador depende de la superficie corporal del paciente.
c) Volumen del dializador: Los volmenes actuales son entre 50 y 150 ml.
siempre son mejor tolerados los dializadores de volumen ms pequeo. en los
ltimos tiempos se ha disminuido el volumen de los dializadores y se ha
aumentado la permeabilidad de la membrana para que sean mejor tolerados y
obtener una adecuada eliminacin de solutos.
d) Dimetro del capilar: En trminos generales, el dimetro se encuentra entre
200 y 220 micras. La micra es la milsima parte de un milmetro. cuanto menor
sea el dimetro del capilar ms alta ser la difusin de solutos.
e) Factor de ultrafiltracin del dializador: Es una constante que depende de la
permeabilidad hidrulica de la membrana. Esta propiedad fsica de la
membrana es la que define el paso de lquido en una unidad de tiempo a una
presin determinada (en mmHg), y se expresa en: ml/hora/mmHg.
f) Depuracin del dializador: Es la cantidad de sangre que el dializador depura en
un minuto. Esto especifica el rendimiento de cada dializador. El clculo de la
depuracin se basa en molcula las pequeas y medianas, como urea y Vit B
12
respectivamente.
Liquido de dilisis
Es una solucin acuosa, no estril, con una composicin de electrolitos similar al
lquido extracelular. La concentracin de electrolitos del bao de dilisis est
calculada para corregir y regular la concentracin de electrolitos en el plasma.
Est desprovisto de las sustancias que se desean eliminar, como urea, creatinina,
etc. lo que produce el gradiente de concentracin necesario para una buena
difusin.
La solucin del bao de dilisis no es estril porque las bacterias por su peso
molecular alto no atraviesan los poros de la membrana semipermeable.
Conductividad del bao:
Los electrolitos son compuestos qumicos, que disueltos en el agua se separan en
partculas con cargas elctricas capaces de conducir la corriente elctrica. La
conduccin de la solucin del bao de dilisis es proporcional al nmero de iones
que se encuentran en solucin. Este potencial elctrico que se halla en esta
solucin se mide en las mquinas por un sistema de electrodos que cuantifican la
conductividad. El 90% de esta conductividad corresponde al sodio, principal catin
del lquido extracelular.
La solucin del bao de dilisis se obtiene a partir de una mezcla de 1 parte de
concentrado y 35 partes de agua.
NA
K
Ca
Mg
Cl
Acet.
4900
80.5
122.5
52.5
3885.0
1260
mEq/l
mEq/l
mEq/l
mEq/l
mEq/l
mEq/l
Composicin de concentrado para 5l de agua.
La osmolaridad del concentrado es de 10300.5. Si la dividimos en 35 partes de
agua nos da una osmoralidad en mEq/l de 293.3.
En los centros de hemodilisis se cuenta con distintos tipos de baos de dilisis,
los cuales se indican segn la necesidad del paciente.
En el cuadro siguiente indicamos las concentraciones de electrolitos que hay en el
liquido extracelular, debemos destacar su similitud.
Concentracin en el bao de dilisis
Na 140 mEq/l
K 2.3 mEq/l
Ca 3.5 mEq/l
Mg 3 mEq/l
Cl 110 mEq/l
Acet. 38 mEq/l
Concentracin en sangre
Na 138 a 145 mEq/l
K 4 a 4.5 mEq/l
Ca 5 mEq/l
Mg 1.5 mEq/l
Cl 109 mEq/l
Acet. 27 mEq/l
pH del bao de dilisis
Existe un pH ptimo (7.35 a 7.45) y el rin regula, en gran parte, el pH corporal.
En pacientes con Insuficiencia Renal se pierden estos mecanismos, los cuales
deben ser reemplazados por la dilisis.
Concentracin de los electrolitos en el bao de dilisis y la sangre
Sodio. La concentracin normal sangunea se encuentra entre 138 y 145 mEq/l.
En el lquido de dilisis es de 140 mEq/l, no hay diferencia de concentracin y no
se pierde por difusin. El exceso de sodio es retirado por ultrafiltracin. El agua
extrada lleva con ella obligatoriamente las sustancias en ella disueltas, entre ellas
el sodio. Con un litro de agua extracelular extrada se eliminan 140 mEq/l, lo que
corresponde a 8.2 g/l de sodio. En los pacientes que pierden mucho sodio por
orina, ste se podra compensar aumentando el sodio del bao de dilisis, pero
surge el inconveniente que la mquina se deteriora al movilizar continuamente el
dispositivo regulador de conductividad.
Cloro. La diferencia es mnima.
Potasio. La concentracin sangunea normal es de 4 a 4.5 mEq. En el lquido de
dilisis lo comn es usar 2.5 mEq/l. En pacientes con IRC el potasio suele estar
muy aumentado, lo cual produce una gran difusin del potasio de la sangre al
bao de dilisis. Toda concentracin sangunea superior a 6 mEq/l es muy
riesgosa, ya que induce arritmias cardiacas.
Cuando los pacientes tienden a cifras muy elevadas de potasio, se le indica un
bao de dilisis pobre en potasio (menor a 1 mEq/l), para aumentar el gradiente
de difusin y que descienda ms el nivel sanguneo.
Para los pacientes que reciben digitlicos se coloca un bao rico en potasio, es
decir de 3.5 mEq/l, para evitar la hipopotasemia durante la dilisis, ya que estas
incrementan la sensibilidad a los digitlicos y puede llevar a las intoxicacin por
estos frmacos.
Calcio. La concentracin sangunea del calcio es de 5 mEq/l o sea 100 mg/l. La
concentracin del dializado es de 3.5 mEq/l, de esto se deducir que el calcio
difunde de la sangre al dializado. Pero el calcio sanguneo el 40% est ligado a las
protenas, esto significa que sobre los 5 mEq/l, slo van a difundir 3 mEq/l, porque
las protenas no atraviesan la membrana semipermeable. Como consecuencia la
difusin se hace del bao de dilisis con 3.5 mEq a la sangre con 3 mEq/l.
Adems debemos tener cuenta que todo paciente en insuficiencia renal tiene una
baja concentracin de calcio a consecuencia de la mala absorcin en el intestino.
Magnesio. La concentracin sangunea es entre 2 y 3 mEq/l, la concentracin en
el lquido de dilisis es de 1.5 mEq/l, la concentracin durante la dilisis es muy
poca. Lo que aumenta en el perodo interdilisis es muy poco y no es riesgoso. Lo
que se debe tener en cuenta es que los medicamentos que toman los pacientes
no tengan magnesio, esto puede llevar a un aumento riesgoso, porque este ion
tambin intervienen para el funcionamiento correcto de la bomba Na+/k+.
Acetato. El lquido de dilisis contiene 36 mEq/l. Normalmente la sangre contiene
bicarbonato y no acetato. El acetato atraviesa la membrana del dializador y va a la
sangre, donde a nivel heptico se transforma en bicarbonato para neutralizar el
exceso de cidos.
Bicarbonato. Desde hace aos se usaba el bicarbonato en el bao de dilisis
como neutralizante de los cidos. El inconveniente que tena era que se
precipitaba con el calcio, y por este motivo se dej de usar. Hoy en da se puede
dializar con bicarbonato, ya que los sistemas modernos incluidos en las mquinas
de dilisis, evitan el problema de la precipitacin.
Las desventajas del acetato frente del bicarbonato se deben a que el acetato es
un cardiodepresor y vasodilatador perifrico, produciendo vmitos e hipotensiones,
sobre todo en pacientes aosos y pacientes cardipatas.
Accesos Vasculares para Hemodilisis
Fstula
La fstula conecta una arteria con una vena. La vena se engrosa con el tiempo,
permitiendo la colocacin de las agujas. Una fstula es la mejor forma de obtener
acceso al torrente sanguneo para la hemodilisis.
Ventajas
Es permanente
Va por debajo de la piel
Dura ms, hasta 20 aos
Provee el mejor flujo de sangre
para un mejor tratamiento
Menos infecciones y otras
complicaciones
Menos hospitalizaciones
Mejor supervivencia (menos
riesgos de muerte que en los
pacientes con catter)
Desventajas
Puede que no madure o se
desarrolle
No es posible para todos los
pacientes
Usualmente no puede utilizarse
por 6 a 8 semanas
Injerto
Un injerto o graft es un tubo, usualmente de plstico, que conecta una arteria con
una vena, permitiendo colocar las agujas. Los injertos son la segunda mejor forma
de acceder el torrente sanguneo para la hemodilisis.
Ventajas
Permanente
Va por debajo de la piel
Puede usarse luego de 2
semanas, en algunos de los
casos
Puede funcionar en pacientes
con pobre venas
Desventajas
Mayor probabilidad de
hospitalizaciones
Mayor probabilidad de taparse
por cogulos
Aumenta el riesgo de infecciones
serias
Aumenta el riesgo de otras
complicaciones y procedimientos
de reparacin
No dura tanto como una fstula
Catter
Un catter es un tubo que se inserta en la vena del cuello o por el pecho para
proveer un acceso vascular para hemodilisis. La punta del catter termina en el
corazn. Es usualmente un acceso temporal. Es la tercera opcin para obtener
acceso al torrente sanguneo para hemodilisis. Para algunos pacientes es la
nica opcin y tiene que utilizarse como un acceso permanente.
Ventajas
Puede utilizarse inmediatamente
despus de que se coloca
Desventajas
Mayor problema de infecciones,
las cuales pueden ser muy
serias o fatales
Aumento en las
hospitalizaciones
No dura mucho, usualmente
menos de un ao
Podra requerir tratamientos
prolongados
Uso prolongado puede llevar a
una pobre dilisis
No puede ducharse sin
aditamentos especiales
Se coagulan frecuentemente y
requieren continuas
intervenciones
You might also like
- Diseño ergonómico puestos trabajoDocument11 pagesDiseño ergonómico puestos trabajoJocelyne Zamora100% (9)
- S Urinario Ross 2009Document9 pagesS Urinario Ross 2009JA Torres100% (5)
- IRA: Análisis de caso clínico de insuficiencia renal agudaDocument23 pagesIRA: Análisis de caso clínico de insuficiencia renal agudaOrlit Coyoy SayNo ratings yet
- 5.3 Control Del Medio AmbienteDocument7 pages5.3 Control Del Medio AmbienteJocelyne ZamoraNo ratings yet
- Semana 1Document5 pagesSemana 1Jocelyne ZamoraNo ratings yet
- Metodo Del Valor PresenteDocument4 pagesMetodo Del Valor PresenteJocelyne ZamoraNo ratings yet
- Sistemas de Calidad PPAPDocument1 pageSistemas de Calidad PPAPJocelyne ZamoraNo ratings yet
- Análisis de sistemas de medición y habilidades de proceso para moldes de pastelDocument3 pagesAnálisis de sistemas de medición y habilidades de proceso para moldes de pastelJocelyne ZamoraNo ratings yet
- HiroshimaDocument4 pagesHiroshimaJocelyne ZamoraNo ratings yet
- Memoria Ceremonia de Entrega PNC 2014Document28 pagesMemoria Ceremonia de Entrega PNC 2014Mtl UrielNo ratings yet
- ComiDocument4 pagesComiJocelyne ZamoraNo ratings yet
- ExposicionDocument1 pageExposicionJocelyne ZamoraNo ratings yet
- Metodologia 5sDocument1 pageMetodologia 5sJocelyne ZamoraNo ratings yet
- Unidad-1 Logistica y Cadenas de SuministroDocument30 pagesUnidad-1 Logistica y Cadenas de SuministroJocelyne ZamoraNo ratings yet
- CONCLUSIÓNDocument1 pageCONCLUSIÓNJocelyne ZamoraNo ratings yet
- 04-2012 Evolucion de La Logistica A Traves Del Tiempo PDFDocument5 pages04-2012 Evolucion de La Logistica A Traves Del Tiempo PDFluiscalvarNo ratings yet
- 5.4.2 Áreas RuralesDocument14 pages5.4.2 Áreas RuralesJocelyne ZamoraNo ratings yet
- Ejemplo de Diseños FactorialesDocument6 pagesEjemplo de Diseños FactorialesJocelyne ZamoraNo ratings yet
- Fístulas ArteriovenosasDocument5 pagesFístulas ArteriovenosasJocelyne ZamoraNo ratings yet
- CONCLUSIÓNDocument1 pageCONCLUSIÓNJocelyne ZamoraNo ratings yet
- ComiDocument4 pagesComiJocelyne ZamoraNo ratings yet
- 8687Document2 pages8687Jocelyne ZamoraNo ratings yet
- Tarea de GoyitoDocument5 pagesTarea de GoyitoJocelyne ZamoraNo ratings yet
- RangosDocument1 pageRangosJocelyne ZamoraNo ratings yet
- Sistema RenalDocument17 pagesSistema RenalJocelyne ZamoraNo ratings yet
- Los Cinco Pasos Del Housekeeping: 5S - Las Cinco SDocument6 pagesLos Cinco Pasos Del Housekeeping: 5S - Las Cinco SJocelyne ZamoraNo ratings yet
- Las Cinco S Los Cinco Pasos Del HousekeepingDocument8 pagesLas Cinco S Los Cinco Pasos Del HousekeepingJocelyne ZamoraNo ratings yet
- Exposicion de HigieneDocument2 pagesExposicion de HigieneJocelyne ZamoraNo ratings yet
- CasosDocument5 pagesCasosJocelyne ZamoraNo ratings yet
- Exposicion de HigieneDocument2 pagesExposicion de HigieneJocelyne ZamoraNo ratings yet
- Anatomia RenalDocument23 pagesAnatomia RenalAngie AlvaradoNo ratings yet
- Complicaciones Microvasculares DiabetesDocument5 pagesComplicaciones Microvasculares DiabetesLourdes LalaleoNo ratings yet
- SíndromeNefróticoDocument36 pagesSíndromeNefróticoMariela Mina RiveraNo ratings yet
- Practico Vasos SanguíneosDocument18 pagesPractico Vasos SanguíneosSonia GauNo ratings yet
- Morfologia Arterioloesclerosis Hialina y NefroesclerosisDocument9 pagesMorfologia Arterioloesclerosis Hialina y NefroesclerosisChristian MolinaNo ratings yet
- Anatomía RenalDocument5 pagesAnatomía RenalNeftali Escamilla DezhaNo ratings yet
- Todo NefrologíaDocument138 pagesTodo NefrologíanovenoNo ratings yet
- Anatomía - NefronaDocument7 pagesAnatomía - NefronaMariela VQ100% (1)
- Guia RenalDocument4 pagesGuia RenalmaricelNo ratings yet
- Examen Julio 2015Document29 pagesExamen Julio 2015Rafael PuentesNo ratings yet
- Combinar Resultado Completo NefroDocument800 pagesCombinar Resultado Completo Nefroiran montanNo ratings yet
- APARATO URINARIO TEORÍA - PRÁCTICA Por Frank Alfaro GarcíaDocument5 pagesAPARATO URINARIO TEORÍA - PRÁCTICA Por Frank Alfaro GarcíaALEX JHAMPIER SALDA�A PEREZNo ratings yet
- Infecciones UrinariasDocument233 pagesInfecciones UrinariasAlexis Villa VascoNo ratings yet
- Procesos y Teorias Del EnvejecimientoDocument59 pagesProcesos y Teorias Del EnvejecimientoAlejandroNo ratings yet
- Poliangeítis Microscópica: Vasculitis Sistémica Pauci-InmuneDocument9 pagesPoliangeítis Microscópica: Vasculitis Sistémica Pauci-InmuneSofia Lazo AburtoNo ratings yet
- Anatomia y Fisologia RenalDocument80 pagesAnatomia y Fisologia RenalIRLANDA PIÑONNo ratings yet
- Fisiología RenalDocument31 pagesFisiología RenalVerito CastilloNo ratings yet
- Temas Prioritarios de Patotologia RenalDocument204 pagesTemas Prioritarios de Patotologia RenalAlvaroNo ratings yet
- GUÍA EXCRECIÓN EN EL HOMBRE 7° (Recuperado)Document9 pagesGUÍA EXCRECIÓN EN EL HOMBRE 7° (Recuperado)marserviciosNo ratings yet
- GUÍA DE PRACTICA 3 El Efecto Del Radio Arteriolar en La Filtración GlomerularDocument8 pagesGUÍA DE PRACTICA 3 El Efecto Del Radio Arteriolar en La Filtración GlomerularDavid León VásquezNo ratings yet
- LitrotipciaDocument43 pagesLitrotipciaNorberto MartinezNo ratings yet
- Analisis de Examen de OrinaDocument21 pagesAnalisis de Examen de Orinajhoel cruzNo ratings yet
- Anatomía y fisiología renal: Estructura y función del riñónDocument1 pageAnatomía y fisiología renal: Estructura y función del riñónJennifer NaranjoNo ratings yet
- Trastornos Hídricos PDFDocument27 pagesTrastornos Hídricos PDFPaula Moran BallonNo ratings yet
- Eliminación de desechos metabólicos a través de los riñones y la pielDocument3 pagesEliminación de desechos metabólicos a través de los riñones y la pielpamela valenzuelaNo ratings yet
- Apunte Unidad Tem Tica N 2 PDFDocument31 pagesApunte Unidad Tem Tica N 2 PDFceciliaNo ratings yet
- Sindrome Nefrotico RossanaDocument30 pagesSindrome Nefrotico Rossanadiego andres blanco paezNo ratings yet
- Factores de riesgo y síntomas de las ITUDocument3 pagesFactores de riesgo y síntomas de las ITUMishell GuaNo ratings yet