Professional Documents
Culture Documents
Fundamento de Anatomía y Fisiología Ciclo Sexual
Uploaded by
Alexandra Navarro Yovera0 ratings0% found this document useful (0 votes)
25 views10 pagesCopyright
© © All Rights Reserved
Available Formats
DOCX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
0 ratings0% found this document useful (0 votes)
25 views10 pagesFundamento de Anatomía y Fisiología Ciclo Sexual
Uploaded by
Alexandra Navarro YoveraCopyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
You are on page 1of 10
Fundamento de anatoma y fisiologa.
Ciclo sexual femenino y su regulacin hormonal
1. Introduccin
Adolescencia Femenina
2. Eje Hipotlamo-Hipfisis-Gonadal
3. Ciclo Sexual Femenino
4. Sndrome Premenstrual
5. Menopausia
6. Alteraciones del Ciclo Sexual Femenino
7. Figuras
8. Bibliografa
INTRODUCCIN
El presente trabajo pretende entrever, uno de los mecanismos reguladores ms sofisticados y por esto no se
quiera decir "producto de la era moderna", sino desde siempre integrante del organismo humano, y cuyas piezas
componentes, se unen, para integrar este poderoso eje regulador, no de manera arbitraria, sino cada una, en un
sitio, y jugando un papel predeterminado, por la misma naturaleza.
Este preciso, mecanismo regulador y sus mensajeros (las hormonas), son la base explicativa de las
modificaciones fsicas y de la conducta de los adolescentes, por eso tambin hago una pequea descripcin de
la misma, unas de las etapas ms complejas por las que trasciende el ser humano.
La funcin reproductora femenina la podemos dividir en dos fases principales. La primera consta de la
preparacin del cuerpo femenino para la concepcin y la gestacin, la segunda es el propio periodo de
gestacin.
En este breve trabajo intentare explicar cmo se prepara el cuerpo femenino para la gestacin de una nueva
vida, y en la ausencia de esta, como renueva el seno materno para recibirla. Explicando el complejo mecanismo
de regulacin hormonal, y el ciclo sexual femenino.
ADOLESCENCIA FEMENINA
"La adolescencia es como una casa en da de mudanza, un desorden temporal"
Julius Warren
Es un largo proceso que trascurre en forma gradual entre la niez y la madurez sexual.
La adolescencia se caracteriza por despertar la funcin ovrica, el crecimiento somtico y la aparicin de los
caracteres sexuales secundarios.
La adolescencia se extiende entre los 10 y los 20 aos de edad. La inestabilidad y el desequilibrio caracterstico
de este periodo las hace vulnerables a alteraciones de origen psico-social. Existe una intima correlacin entre
cambios fsicos y psicolgicos que conforman una totalidad indivisible.
A. Cambios que sufre el aparato reproductor femenino por influencia de las hormonas.
Los Ovarios: Se hacen ovoides y se agrandan. Se acenta la actividad de la masa folicular semimadura, y llega
a la maduracin folicular. El aumento de estradiol reactiva a sus rganos efectores.
Las Trompas de Falopio: Se alargan y aumentan de grosor y en su epitelio se ven clulas adultas.
El tero: Aumenta su volumen y la relacin original cerviz-cuerpo 2-1 se invierte. En el endometrio se diferencia
la capa basal y la capa funcional.
La Vagina: Crece en profundidad y se sita oblicuamente. Aparecen los pliegues vaginales.
Los Genitales Externos: Se agrandan y aumenta su vascularizacin.
A. Cambios Hormonales o Madurez Psiconeuroendocrina:
Los cambios hormonales responden a la maduracin de dos ejes. El eje Hipotlamo-Hipfisis-Adrenal y el eje
Hipotlamo-Hipfisis-Gonadal.
En la pubertad culmina el proceso madurativo del eje H-H-G que se inicio en la vida intrauterina.
Durante la infancia el Hipotlamo efecta pulsos infrecuentes y errticos para la liberacin del factor liberador de
gonadotrofinas o GnRH, ya que este es muy sensible a la retroalimentacin inhibitoria (negativa) que producen
los estrgenos circulantes.
Durante la pubertad, la sensibilidad a esta inhibicin decae y aumenta la frecuencia de los pulsos secretores.
Despus de la menarqua se producen impulsos tnicos cada 90 minutos, variando durante el ciclo sexual
femenino.
Los cambios mediados por los estrgenos en la pubertad son:
Desarrollo de las Mams: Maduracin de los sistemas de conductos depsitos de grasa y proliferacin del tejido
conectivo. Pigmentacin del pezn.
Desarrollo Vaginal: Aumento de longitud, engrosamiento de la mucosa y disminucin del PH vaginal.
Otros Cambios Genitales: Aumento del tamao del cltoris y del meato uretral.
Cambios mediados por la Progesterona:
Proliferacin del tejido secretor mamario.
Contribucin al crecimiento vaginal y uterino.
Inicio del cambio cclico del endometrio y del ovario.
A. Cambios Psicolgicos:
"Se denomina adolescencia a la edad de debida desobediencia. Se repite que todos los adolescentes
tienen problemas. Pero no es cierto. La que tiene problemas es la familia del adolescente. Porque no hay
adolescente ms enfermo que aquel que no tiene problemas. La nica manera que tienen los padres de manejar
a un adolescente es recordar su propia adolescencia".
En la adolescencia se producen cambios psicolgicos muy importantes como consecuencia de la inestabilidad
del sistema nervioso. En contraposicin con los das apacibles de la infancia, se presentan disturbios en la
esfera psquica. Como son:
Cambios en la Conducta.
Aislamiento.
Melancola.
Alteraciones del humor.
Caprichos, Impaciencia, etc.
El rpido crecimiento somtico, crea un desajuste en su anterior esquema corporal, de ah cierta torpeza en los
movimientos, su curiosidad ante el espejo, y el cambio de actitud ante sus nuevas formas.
La jerarqua de los valores se altera durante la adolescencia, y el sentimiento de independencia lleva a
subestimar la autoridad de los padres.
La heterosexualidad se hace consciente y se experimenta timidez hacia el sexo opuesto. La apariencia del ciclo
sexual femenino casi siempre motiva un trauma psquico, que es atenuado por su conocimiento previo, el cual
debe ser impuesto por la madre.
A. Pubertad Femenina:
La pubertad de la mujer est dividida en tres etapas:
I. Adrenarqua: Tiene lugar entre los 7 y 8 aos de edad. El crecimiento del bello pubiano comienza a los 11 y
12 aos, seguido de la aparicin del bello axilar. Estos efectos son mediados por la mayor produccin de
hormonas sexuales suprarrenales.
II. Telarqua: El desarrollo de las mams es el primer cambio sexual que se produce en las nias. El aumento
del tamao de los pezones comienza a los 9 u 11 aos, junto con el engrosamiento del sistema de
conductos. Estos cambios estn mediados por los estrgenos.
III. Menarqua: El inicio del ciclo sexual femenino se produce entre los 10 y los 16 aos de edad, la primera
ovulacin se produce 10 meses despus del comienzo de la menarqua. Pasada la mitad de la pubertad se
desarrolla un sistema de retroalimentacin positiva por el que los estrgenos pueden estimular la liberacin
de gonadotropinas. La descarga de LH estimula la ovulacin a la mitad del ciclo sexual femenino. El 90% de
los ciclos mensuales son anovulatorios el primer ao despus de la menarqua.
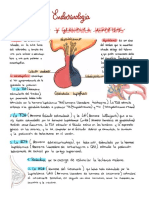
EJE HIPOTLAMO-HIPFISIS-GONADAL
El control hormonal del aparato reproductor femenino sigue el mismo esquema comn a toda la endocrinologa.
El eje hipotlamo-hipfisis-gonadal controla la sntesis hormonal ovrica a travs de factores liberadores (GnRH)
y hormonas gonadotropicas (LH, FSH); los esteroides ovricos ejercen una retroalimentacin negativa sobre el
hipotlamo y la hipfisis. (ver fig. 1)
A. Estructura Anatmica y Fisiolgica.
I. En el hipotlamo se producen los factores liberadores que determinan la liberacin de hormonas especificas
de la adenohipofisis; se depositan en la eminencia media y por la circulacin porta Hipotlamo-Hipfisis (ser
explicada ms adelante) pasan a la adenohipofisis donde estimulan la liberacin y sntesis de las
gonadotropinas hipofisarias que son la hormona Luteinizante o LH y la hormona Folculo Estimulante o FSH.
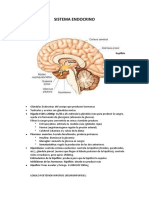
II. Hipotlamo: Constituye una compleja asociacin de elementos celulares y tractos nerviosos que combinan la
actividad secretora y neuronal. Est ubicado en la base del cerebro por debajo del tlamo y sobre la pared
lateral del tercer ventrculo.
La adenohipofisis regula las funciones del ovario mediante la produccin de las hormonas FSH y LH, estas
hormonas actan directamente sobre los ovarios y tambin en forma indirecta mediante los sistems de
retroalimentacin.
III. Hipfisis: Presenta dos lbulos de distinto origen embriolgico. El lbulo anterior o adenohipofisis y el lbulo
posterior o neurohipofisis.
IV. Ovarios: Son estructuras ovales que se encuentran a los lados del tero. Estn fijados a este por medio del
ligamento ovrico.
Los ovarios estn constituidos por tres subunidades endocrinamente activas. El folculo, el cuerpo luteo y la
medula. Estas tres subunidades producen hormonas en proporciones distintas. Particularmente de estrgenos y
progesterona.
B. Hormonas del Aparato Reproductor Femenino
Los rganos nombrados anteriormente son productores de hormonas del aparato reproductor femenino. Estos
rganos producen varios tipos de hormonas, en este trabajo solo se nombraran las que intervienen en el eje
Hipotlamo-Hipfisis-Gonadal y en el ciclo sexual femenino.
Hipotlamo: Sintetiza la hormona liberadora de gonadotropinas o GnRH. Es una hormona producida por las
neuronas hipotalamicas. Estimula la sntesis de LH y FSH en las clulas gonadotropicas de la adenohipofisis.
Llegan a esta por los vasos de la circulacin porta.
La Gn-RH es un decapptido sintetizado por las clulas peptidrgicas hipotalmmicas de la eminencia media, se
halla bajo un fuerte control, y ejerce su accin en la adenohipfisis.
La secrecin del a Gn-RH no es constante sino pulstil. Donde estos pulsos son infrecuentes e irregulares. Y
estn altamente controlados por la retroalimentacin que puedan efectuar las gonadotropinas.
Hipfisis: Secreta dos hormonas llamadas Gonadotropinas que son la hormona Luteinizante y la hormona
Folculo Estimulante (LH y FSH).
La secrecin de la LH y FSH estn controladas por la concentracin de la Gn-RH que mantiene los niveles y
regula la variacin que controla el ciclo sexual femenino.
Ambas hormonas son sintetizadas y secretadas por las clulas gonadotropas de la adenohipfisis y actan sobre
el ovario.
Acciones de la FSH sobre el ovario: Estimula el crecimiento del folculo ovrico conducindolo hasta los diversos
grados de maduracin. Slo uno llegar a la maduracin completa.
Favorece la mitosis de las clulas de la granulosa y la formacin de la teca.
Se encuentran receptores especficos en las clulas de la granulosa de los folculos preantrales.
Estimula la formacin de nuevos receptores a la propia FSH y luego de receptores para la LH a nivel del ovario.
Accin de la LH sobre el ovario: En la fase folicular estimula con la FSH el desarrollo de los folculos y es
responsable de la secrecin estrognica en dichas clulas.
Sus receptores especficos se hallan en las clulas de la teca, siendo stos inducidos por la FSH y los
estrgenos.
Su incremento brusco en sangre provoca la ruptura folicular y la ovulacin.
Induce la formacin del cuerpo amarillo y su mantenimiento, y es responsable de la secrecin de estrgenos y
progesterona por el mismo.
Ovarios: El ovario sintetiza y secreta distintas hormonas esteroides que son:
o Estrgenos: Estrona, Estradiol, y Estriol.
o Progesterona: Producida durante la fase ltea del ciclo sexual femenino.
o Inhibina: Acta sobre las gonadotropinas hipfisaria, suprimiendo la produccin de FSH.
o Activina: Tiene la funcin inversa que la inhibina ya que sta hormona estimula la produccin de FSH.
o
Estrgenos: Se denomina estrgenos a todas las sustancias capaces de reproducir en la mujer las
modificaciones uterinas propias de la fase de la proliferacin.
La fuente productora de los estrgenos son el ovario y la corteza suprarrenal.
La accin de los estrgenos es impulsar en la adolescencia el desarrollo del miometrio. En el endometrio
aumentan el
contenido de agua, electrlitos, enzims y protenas. Promueven la regeneracin del epitelio despus de la
menstruacin y producen la fase de la proliferacin que incluye glndulas, estroma y vasos.
Las modificaciones somticas y psquicas producidas en la adolescencia se deben en gran parte a esta
hormona. Tambin la distribucin del bello pubiano depende de esta.
Progesterona: Son sustancias que al actuar sobre el aparato genital previamente preparado por los estrgenos
producen cambios de carcter progestacional. Son sintetizadas mayormente por el cuerpo lteo.
La accin de la progesterona es de preparar el tero para la anidacin ovular. Cuando la progesterona comienza
a actuar, el crecimiento del endometrio cesa y se inicia la fase secretora. El estroma acumula agua, las glndulas
y las arteriolas espiraladas sufren modificaciones.
A nivel del ovario impide el desarrollo de un nuevo folculo.
Inhibe la produccin de LH y estimula la liberacin de FSH.
Acta sobre los centros termorreguladores del hipotlamo provocando un ligero aumento trmico (en la segunda
fase del ciclo).
B. Establece una comunicacin excepcional entre el hipotlamo y la hipfisis que se ha clasificado como un
circuito de ahorro.
La sangre que irriga a la adenohipfisis debe recorrer previamente el hipotlamo. Las sustancias segregadas
por el hipotlamo alcanzan la adenohipfisis en una concentracin considerable, sin quedar diluidas en la
circulacin general.
La zona cercana a la eminencia media est irrigada por una red de vasos arteriales que se prolongan en
sentido descendente pasando a constituir los llamados vasos portales largos, a ellos se unen los
provenientes de la zona ms alta del tallo hipofisario, los vasos portales cortos. Ambos constituyen la red que
nutre e informa a la adenohipfisis. (ver fig. 2)
C. Circulacin Porta Hipotlamo-Hipfisis.
D. Interrelacin Hipotlamo-Hipfisis-Ovrica.
Anatmica y Fisiolgicamente se puede considerar el sistema reproductor femenino constituido por tres
elementos bsicos. El Hipotlamo la hipfisis y los ovarios.
Estos rganos se interrelacionan y producen diversos cambios en el ciclo sexual femenino. Este sistema (H-H-G)
est dividido en cinco niveles de integracin:
Primer Nivel: Radica en el hipotlamo, donde estn las neuronas esteroidesensibles, que registran la variacin
en los niveles de esteroides sexuales ovricos (Estrgeno y Progesterona).
Segundo Nivel: Es la regin del hipotlamo denominada rea hipofisotropica, cuyas neuronas (peptidergicas)
producen pptidos de accin hormonal, entre
ellos la hormona Gn-RH. La integracin entre ambos niveles se efecta mediante sinapsis entre sus respectivas
neuronas.
Tercer Nivel: Se sita en la adenohipfisis, cuyas clulas (gonadotropas) son estimuladas por la Gn-RH para
producir las hormonas gonadotropicas LH y FSH. La Gn-RH llega a la adenohipfisis por medio de los vasos de
la circulacin portal.
Cuarto Nivel: Se encuentra en el ovario, donde las gonadotropinas promovern el desarrollo folicular. Las
hormonas ovricas cierran el circulo al actuar sobre el primer nivel. Las misms tambin actan sobre el quinto
nivel de integracin.
Quinto Nivel: Situado en los efectores perifricos (rganos y tejidos). Este es el nivel de integracin.
Dentro de los cinco niveles, en los dos primeros la integracin se hace por transmisin neuronal, y en los tres
restantes por transmisin hormonal. (ver fig. 3)
CICLO SEXUAL FEMENINO
La interrelacin dinmica existente entre el hipotlamo, la hipfisis y los ovarios. Posibilita la caracterstica
periodidad del ciclo sexual femenino normal.
Las modificaciones morfolgicas y endocrinas que acontecen en cada ciclo femenino constituyen as la
consecuencia natural de la capacidad reproductora de la especie.
Cualquier anomala que altere el normal funcionamiento entre el hipotlamo la hipfisis y los ovarios,
determinar una alteracin en la secrecin endocrina y paralelamente un trastorno en la fertilidad.
El ciclo sexual femenino es una serie de acontecimientos durante los cuales un vulo maduro sale del ovario
hacia el interior del aparato reproductor cada 28-32 das. En el aparato reproductor se produce una serie de
cambios destinados a preparar la fertilizacin. Las variaciones hormonales que se observan durante el ciclo son
las responsables de estos cambios, as como del posible embarazo.
A. Divisiones del Ciclo Sexual Femenino.
El ciclo sexual femenino tambin es llamado ciclo bifsico, debido a que est compuesto por dos importantes
fases. La Ovrica y la Uterina.
Fase Ovrica: (fig. 4) Tiene como elemento fundamental al folculo. Su desarrollo y maduracin en la mujer
presenta tres caractersticas generales bsicas.
o Selectividad: El folculo destinado a ovular, precede de un pool de folculos en crecimiento, que a su vez,
proceden de una msa de folculos primordiales en reposo, formadas durante el desarrollo embrionario y fetal.
o Continuidad: La puesta en marcha del desarrollo folicular es un proceso continuo, hasta que las reservas estn
exhaustas.
Regularidad: El desarrollo folicular es un proceso regular y ordenado, con un ndice constante de folculos que
abandonan el pool en una unidad de tiempo. Esto significa que el ovario es un sistema regulado y coordinado de
manera que el inicio del crecimiento folicular se realiza en intervalos de tiempo regulares y con un ndice de
deplecin de pool constante.
Fase Uterina: (ciclo endometrial). Las distintas estructuras que forman el tero se hallan sometidas a la influencia
de las hormonas ovricas. Las modificaciones ms importantes se producen en el endometrio, tambin se
observan en el moco cervical, expresin de la actividad de las glndulas del endocervix, y en forma menor en el
miometrio.
Bajo la accin sucesiva de estrgenos y progesterona producidas en el ovario, la mucosa endometrial
experimenta cambios cclicos en su estrato funcional que se diferencian en tres partes. (fig. 5)
Proliferativa o Estrogenica (Das del 5 al 13 del ciclo).
Secretora o Progestacional (Das del 14 al 28 del ciclo).
Menstrual o de Disgregacin (Das del 1 al 4 del ciclo).
No ah que olvidar que estas dos fases del ciclo sexual femenino (ciclo Ovrico y ciclo Endometrial) son
sincrnicas. Ambas avanzan en el mismo tiempo, a pesar que uno se lleve a cabo en el ovario y el otro en el
tero.
En la figura, se muestran los tiempos en los que se llevan a cabo ambos ciclos, y como se relacionan entre si y
con las hormonas gonadotropicas.
A. En la mujer, las clulas germinales se encuentran en la corteza externa del ovario en meiosis suspendida. Al
alcanzar la pubertad quedan aproximadamente 400.000 vulos, aunque solo lleguen a desarrollarse por
completo y a ovularse menos de 400 vulos.
Al ciclo ovrico se lo divide en tres etapas. 1). La fase folicular (pre-ovulatoria de ciclo sexual femenino) 2). La
ovulacin y 3). La fase lutea (pos-ovulatoria del ciclo sexual femenino). Fig. 4
I. Fase Folicular: (fig.7)
B. Ciclo Ovrico.
La fase folicular va desde el folculo primordial (inmaduro) hasta el folculo de Graff (maduro), capas de ovular.
El folculo primordial debe pasar primero por el folculo pre-antral, luego por el folculo antral, y finalmente llegar a
su madurez en el folculo de Graff.
Folculo Primordial: Esta es una fase en reposo. Es un vulo detenido en la primera profase meiotica. Estos
folculos estn constituidos por un ovocito rodeado de una sola capa de clulas de la granulosa, por fuera de ella
se halla una membrana basal que separa ambas estructuras del lquido insterticial.
Folculo Pre-Antral: Una vez iniciado su crecimiento el folculo primordial, progresa hasta el estadio del folculo
pre-antral.
El ovocito aumenta de tamao y queda rodeado por la zona pelcida tras la cual las clulas de la granulosa
estn en mitosis, formando varias capas de clulas.
Pasando el perodo de crecimiento autnomo, la continuidad del desarrollo folicular depende de las
gonadotropinas (LH y FSH).
Modificacin celular en el folculo: formacin de la teca interna y aparicin de receptores de la FSH y estradiol.
Una vez ocurridos estos cambios y el aumento del tamao del folculo, este deja la corteza ovrica para pasar a
la medula, que tiene mejor vascularizacin.
Las clulas tecales son productoras de esteroides y tienen una alta vascularizacin. Esto significa que el folculo
esta expuesto por primera vez a las hormonas plasmticas, y as, bajo el flujo de las gonadotropinas hipofisarias.
Este folculo experimenta modificaciones estructurales y qumicas que llevaran a la formacin del folculo antral.
Las nicas clulas orgnicas que contienen receptores para la FSH son las de la granulosa. La presencia de
estos receptores y los del estradiol en las clulas de la granulosa son fundamentales, dado el importante papel
que desempean ambas hormonas en el desarrollo y maduracin del folculo.
Las clulas de la granulosa pueden sintetizar los tres tipos de esteroides ovricos. Estrgenos, andrgenos,
progesterona. Las clulas de la teca interna tienen receptores para la LH y responde al estimulo de estas
sintetizando andrgenos que son aromatizados a estrgenos por las clulas de la granulosa.
As, la presencia de la FSH y de estradiol resulta esencial para la proliferacin de la capa de la granulosa, el
crecimiento del folculo y la supervivencia del ovocito.
Folculo Antral: Bajo el influjo de los estrgenos y la FSH, se produce un aumento de lquido folicular. La cavidad
central llena de lquido se llama Antro Folicular.
Con la formacin del antro el lquido folicular proporciona un medio en el que el ovocito y las clulas de la
granulosa pueden nutrirse. Con la formacin de este lquido el folculo tambin experimenta un aumento de
tamao llegando a 2 cm de dimetro. Este aumento de tamao genera la capa tecal externa.
En esta fase del folculo aparece receptores de LH en las clulas de la granulosa. La FSH es la responsable de
este aumento de receptores para la LH, lo cual est relacionado con el proceso ovulatorio (pico de LH).
Entre los das 5 y 7 del ciclo, los niveles de estradiol se elevan, lo que indica que se est produciendo
la seleccin del folculo dominante. El estradiol acta con una retroalimentacin negativa a nivel hipofisrio para
la sntesis de FSH. Al bajar los niveles de FSH, frenara el estimulo para los otros folculos menos desarrollados.
Al folculo dominante no le afecta esta disminucin de los niveles de FSH por varios motivos, uno de ellos es la
alta cantidad de receptores que tiene para esta hormona.
Este proceso de seleccin folicular, implica las siguientes fases:
o Reclutamiento Folicular: una serie de folculos primordiales inician su desarrollo.
o Seleccin del Folculo Dominante: Un nico folculo esta destinado a ovular.
o Dominancia Folicular: Mientras el folculo dominante se desarrolla los dems se atrofian.
o Ovulacin.
o Dominancia Lutea.
o Luteolisis.
Folculo de Graff: El folculo alcanza un dimetro de 2,5 cm, y su madurez total. Las clulas granulosas
aumentan su volumen y presentan inclusiones de lpidos. La teca se presenta con una enorme vascularizacin.El
folculo esta maduro para ovular.
(Ver fig. 7)
Ovulacin:
Una vez alcanzada la maduracin definitiva, el folculo de Graff se acerca a la superficie del ovario. (fig. 4)
El estradiol ejerce un papel fundamental en el desencadenamiento de la ovulacin. Se puede afirmar que es el
mismo folculo, el que desencadena su propio estimulo ovulatorio, por medio de la sntesis estrognica. La FSH
induce la formacin de receptores para la LH, en las clulas de la granulosa del folculo
antral. De esta manera la produccin estrognica acelerada, acta desencadenando el pico de LH. (Ver grafico
6)
Para desencadenar el pico de LH, los niveles de estradiol deben sobrepasar un umbral mnimo, y mantenerse
por encima de ese valor un mnimo de tres das. La ovulacin se produce a las 24-36 horas despus del pico de
estradiol.
El pico de LH es el responsable directo de la ovulacin, aunque excitan variaciones considerables de una mujer
a otra, o incluso de un ciclo a otro. La ovulacin se produce 10 y 12 horas despus del pico de LH.
El pico de LH provocar un aumento intrafolcular de AMPc, lo que conducir a la reanudacin de la meiosis del
ovocito y la luteinizacin de la granulosa. A medida que la luteinizacin progresa la produccin de progesterona
va aumentando, estos se traduce en una retroalimentacin negativa sobre la hipfisis, que acaba con el pico de
LH. El aumento del AMPc y de progesterona activaran enzims proteolticas responsables de la digestin de la
pared folicular, con lo que se libera el vulo, y las clulas granulosas que lo rodean, en el peritoneo adyacente al
orifico de las trompas de Falopio. El vulo es entonces capturado en el interior de las trompas por la accin ciliar
de las fimbrias.
Fase Lutea:
El cuerpo lteo, es una glndula endocrina que se forma luego de la ruptura folicular, cuando la porcin
remanente del folculo es invadida por elementos vasculares.
Tras la expulsin del vulo, las clulas de la granulosa interna y de la teca se convierten rpidamente en clulas
luteinicas. Aumenta su dimetro y se llenan de inclusiones lipdicas (color amarillo). Este proceso se
denomina Luteinizacin, y el conjunto de la msa de clulas se denomina Cuerpo Luteo.
Las clulas de la granulosa del cuerpo luteo, desarrollan un extenso retculo endoplasmico liso, que forman las
hormonas sexuales femeninas, progesterona y estrgenos, mayormente progesterona. El cuerpo luteo crece
hasta 1,5 cm de dimetro, alcanzando este tamao unos 7 u 8 das despus de la ovulacin. Luego comienza a
involucionar, y finalmente pierde su funcin escretora y su aspecto amarillo, convirtindose en el llamado Corpus
Albicans.
Funcin Luteinizante de la Hormona LH: la transformacin de las clulas de la granulosa y de la teca interna, en
clulas lutenicas, depende de la LH secretada por la adenohipfisis. Una hormona en el lquido folicular
denominada Factor Inhibidor de la Luteinizacin, mantiene frenado el proceso de la luteinizacin hasta despus
de la ovulacin. Por esta razn no se desarrolla un cuerpo luteo en un folculo que no ovla.
Secrecin del Cuerpo Luteo: el cuerpo luteo secreta grandes cantidades de progesterona y un poco de
estrgenos. Una vez que la LH (pico de LH) a actuado sobre las clulas de la granulosa y de la teca para causar
la luteinizacin, las clulas lutenicas siguen una secuencia preestablecida: 1) Proliferacin, 2) Aumento de
Tamao, 3) Secrecin, 4) Degeneracin.
Si se produce la implantacin, la placenta secreta una hormona llamada Gonadotropina Carinica (GCH). Esta
hormona mantiene al
cuerpo luteo, y los niveles de progesterona continan elevndose, manteniendo al endometrio e impidiendo el
crecimiento folicular.
Involucin del Cuerpo Luteo: La progesterona y el estrgeno, secretados por el cuerpo luteo, ejercen un
poderoso efecto de retroalimentacin negativa, sobre la adenohipfisis, para mantener bajos niveles de LH y
FSH. Las clulas luteinicas secretan una pequea cantidad de hormonas inhibina, sta inhibe la secrecin de
FSH. Como consecuencia descienden a niveles muy bajos la concentracin de FSH y LH, esto hace que el
cuerpo luteo degenere completamente, proceso denominado Involucin del Cuerpo Luteo.
La involucin final se produce aproximadamente el da 26 del ciclo, dos das antes del comienzo de la
menstruacin. En ese momento, la falta de estrgenos, progesterona e inhibina, elimina la inhibicin por
retroalimentacin de la adenohipfisis (y produce la menstruacin uterina). Permitiendo que comience de nuevo
la secrecin de FSH, y unos das ms tarde, la de LH. La FSH y la LH inician el crecimiento de nuevos folculos
para comenzar un nuevo ciclo ovrico.
Ciclo Endometrial.
Regulado por la produccin mensual de estrgenos y progesterona por los ovarios, existe un ciclo endometrial.
Dividido en las siguientes fases: 1) Proliferacin del Endometrio Uterino 2) Desarrollo de cambios Secretores en
el Endometrio, y 3) Descamacin del Endometrio (Menstruacin).
El endometrio consta de dos capas distintas: (fig.9)
Capa Basal: No se descama durante la menstruacin, y sufre pocos cambios cclicos.
Capa Funcional: Se origina todos los meses, a partir de la capa basal y se desprende con la menstruacin.
I. Fase Proliferativa:
II. Es la fase estrognica del ciclo sexual femenino, que ocurre antes de la ovulacin.
Al comienzo de cada ciclo mensual, parte del endometrio se descama por la menstruacin. Tras la
menstruacin, solo permanece en la base del endometrio la capa basal. Bajo la influencia de los estrgenos,
secretados por los ovarios, las clulas del estroma y las clulas epiteliales proliferan rpidamente. La
superficie endometrial se reepitaliza en 4 a 7 das, del comienzo de la menstruacin. En la semana siguiente,
antes de la ovulacin, el endometrio aumenta de espesor, debido a la actividad mittica de las clulas de la
capa funcional, y al crecimiento de las glndulas y de los vasos sanguneos.
En el momento de la ovulacin el endometrio tiene de 3 a 4 cm de espesor. Algunas glndulas secretan un
moco poco denso. Este moco se ubica a lo largo del conducto cervical, para guiar a los espermatozoides al
interior del tero.
Fase Secretora:
Fase progestacional del ciclo mensual, que ocurre tras la ovulacin. Despus de producida la ovulacin son
secretadas grandes cantidades de progesterona y de estrgenos, por el cuerpo luteo. Los estrgenos
producen una ligera proliferacin adicional del endometrio. Mientras la progesterona provoca un notable
desarrollo secretor del endometrio.
Las glndulas se vuelven ms tortuosas. Tambin aumentan el citoplasma de las clulas del estroma, los
depsitos de lpidos y protenas aumentan mucho en las
clulas de la capa funcional, y el aporte sanguneo del endometrio sigue incrementndose.
En el momento culminante de la fase secretora (aprox. Una semana despus de la ovulacin), el endometrio
tiene un espesor de 5 a 6 mm.
El propsito de todas estas alteraciones, es producir un endometrio muy secretor que contiene grandes
cantidades de nutrientes almacenados, y puede ofrecer las condiciones adecuadas para la implantacin de
un vulo fecundado.
Menstruacin:
Dos das antes que termine el ciclo mensual, el cuerpo luteo involuciona repentinamente, y la secrecin de
las hormonas ovricas disminuyen drsticamente y se produce la menstruacin.
La menstruacin se debe a la reduccin repentina de estrgenos y progesterona, al final del ciclo ovrico
mensual.
Esto produce la disminucin de la estimulacin de las clulas endometriales y luego la involucin del
endometrio, disminuyendo su espesor.
El primer da antes del comienzo de la menstruacin, los vasos sanguneos de la capa funcional,
experimentan vaso-espasmos. El vaso-espasmo y la perdida de la estimulacin hormonal, provocan una
necrosis del endometrio. Debido a esto escapa sangre al estrato vascular y las reas hemorrgicas
aumentan rpidamente a lo largo de 24 a 36 hs.
Las capas externas necrticas del endometrio se separan del tero en las zonas hemorrgicas y 48 hs.
Despus del comienzo de la menstruacin toda la capa funcional del endometrio se a descamado.
Durante la menstruacin se pierden 40 ml. De sangre y unos 35 ml. ms de lquido. El liquido menstrual es
in-coagulable por que junto con el material necrtico endometrial se libera fibrinolisina (enzima que impide la
coagulacin).
En el plazo de 4 a 7 das desde el comienzo de la menstruacin la perdida de sangre se detiene, debido a
que el endometrio se ha reepitalizado nuevamente. (Fig. 5)
(LEUCORREA DURANTE LA MENSTRUACIN, durante la menstruacin se liberan altas cantidades de
leucocitos junto con el material necrtico y la sangre. La presencia de tantas cantidades de leucocitos brinda
al tero una alta resistencia a las infecciones, durante la menstruacin).
SNDROME PRE-MENSTRUAL
Trastorno caracterizado por nerviosismo, inestabilidad emocional, ansiedad, depresin y posibles cefaleas,
edems y mstalgias. Ocurre durante los 7-10 das previos a la menstruacin y desaparecen habitualmente
unas pocas horas despus del inicio del flujo menstrual.
La Etiologa del Sndrome Pre-Menstrual, parece estar relacionado con las fluctuaciones del nivel de
estrgenos y progesterona.
Los sntoms y su intensidad varan de una mujer a otra y de un ciclo a otro.
Los sntoms duran desde unas pocas horas, hasta 10 das o ms y por lo general cesan con el inicio de la
menstruacin.
I. Efecto Psicolgico: Irritabilidad, Nerviosismo, Falta de Control, Agitacin, Ira, Insomnio, Dificultad de
Concentracin, Letargo, Depresin, Fatiga Intensa.
II. Causados por la Retencin de Lquidos: Edema, Aumento Transitorio de Peso, Oliguria, Tensin y Dolor
Mamario.
III. Neurolgicos y Vasculares: Cefalea, Vrtigo, Sncope, Preponderancia a Hematoms, Palpitaciones
Cardiacas.
IV. Gastrointestinales: Estreimiento, Nuseas, Vmitos, Cambios en el Apetito.
V. De la Piel: Acn, Neurodermatitis.
A. Sntoms y Signos:
Es la forma del alivio sintomtico.
I. Reducir la Ingesta de Na (Sodio).
II. Consejo Psicolgico (Mujer y Pareja).
III. Reducir el Estrs.
IV. Manipulacin Hormonal (En algunos Casos).
V. Cambios en la Dieta.
MENOPAUSIA
La Menopausia es el cese fisiolgico de la menstruacin, debido a la disminucin de la funcin ovrica.
La duracin de los ciclos menstruales puede ser variable. La menopausia se establece cuando no ha
habido menstruaciones durante un ao. La menopausia puede ser Natural, Artificial o Prematura.
VI. Frmacos, Inhibidores selectivos de la recaptacin de Serotoninas (Frmaco ms efectivo ante el
Sndrome Pre-Menstrual).
Sin la retroalimentacin de los estrgenos los niveles de FH y FSH aumentan en gran medida.. esta fase
de transicin, durante la cual la mujer cesa su etapa reproductiva, comienza antes de la menopausia, se
denomina climaterio o primer menopausia.
a. Menopausia Natural: Se produce a los 50-51 aos de edad, a medida que los ovarios envejecen y la
respuesta a la FH y FSH disminuye. Presenta una fase folicular ms corta, menos ovulaciones, descenso
de la produccin de progesterona y estrgenos, e irregularidad en el ciclo.
b. Menopausia Prematura: Consiste en la insuficiencia ovrica, que se produce antes de los 40 aos. El
habito de fumar, vivir en altitudes elevadas o el mal estado nutricional, parece estar asociado a la
aparicin de la menopausia prematura.
c. Menopausia Artificial: Se produce tras la quimioterapia, irradiacin de la pelvis o cualquier otro proceso
que altere el aporte sanguneo a los ovarios.
A. Tratamiento:
El dficit de estrgenos es el responsable de la mayora de los sntoms y complicaciones de la menopausia.
La menopausia es un acontecimiento
normal, pero produce sntoms agudos y complicaciones a largo plazo. Los sntoms que pueden ocurrir son:
I. Sofocos, sudoracin y taquicardia: Estn producidos por inestabilidad vasomotora. Los sudores nocturnos
pueden producir trastornos del sueo, dando lugar a escasa concentracin, irritabilidad y ansiedad.
II. Depresin: Producida por el efecto directo del dficit de estrgenos sobre el sistema nervioso central. O
por la idea de menopausia, es decir, de la prdida de fertilidad y miedo a envejecer.
III. Sangrado Vaginal Prolongado e Irregular: Producido por el dficit de progesterona.
IV. Sequedad Vaginal: Dispareunia e infecciones vaginales, producidas por el dficit de estrgenos.
V. Sntoms a Largo Plazo: Osteosporasis, Enfermedad Cardiovascular, y Perdida de Colgeno.
Estos sntoms parecen estar relacionados con el estrs causado por el envejecimiento y el cambio del papel
social.
Sntoms y Signos:
. Hablar con el paciente sobre las causas fisiolgicas, los miedos y tensiones relacionados con esta fase
de la vida.
I. Psicoterapia.
II. Restitucin de estrgenos (Mujeres sin tero).
III. Restitucin de estrgenos y progesterona (Mujeres con tero).
ALTERACIONES DEL CICLO SEXUAL FEMENINO
El aparato genital femenino tiene como funcin primaria la reproduccin a travs del proceso de ovulacin, el
que es consecuencia del complejo mecanismo neuroendocrino, lo que se exterioriza y se percibe como
resultante de es proceso de sangrado cclico mensual que constituya la menstruacin.
Tratamiento:
La amenorrea puede dividirse en amenorrea primaria y secundaria.
La amenorrea primaria, es el fallo del inicio de la menstruacin, acompaado de un crecimiento insuficiente y
ausencia de caracteres sexuales secundarios, o tambin puede ser una pubertad tarda.
La amenorrea secundaria se produce cuando las mujeres con perodos menstruales normales dejan de
menstruar durante 6 meses o ms. La causa de las prdidas de menstruacin cclica puede ser un trastorno
del hipotlamo, de la hipfisis, de los ovarios, y de otras glndulas.
Amenorrea:
La menorragia es un sangrado menstrual excesivo o prolongado producido por una descamacin endometrial
anormal.
Los perodos regulares intensos se asocian con la ovulacin y suelen estar producidos por trastornos
localizados en el tracto reproductor, incluidos tumores del miometrio y endometriosis.
El sangrado irregular puede asociarse a ciclos anovulatorioso. Ello produce unos niveles anormales de
progesterona y estrgenos en el ciclo menstruales, que conduce a la descamacin endometrial irregular.
Tambin puede deberse a patologas como: Tumores, Sangrado por Difusin Uterina, Traumatismos,
Hipertiroidismo.
Menorragia:
La dismenorrea es un sangrado menstrual muy doloroso producido por:
. Exceso de contracciones uterinas: pueden ser anormales las prostaglandinas enometriales.
I. Infeccin: enfermedades inflamatorias plvicas.
II. Endometriosis.
III. Tumores Ovricos.
IV. Trastornos Psicolgicos: historia de abuso sexual.
Dismenorrea:
El ciclo menstrual normal se expresa por la ecuacin 2-7/21-35 en la que el numerador es la duracin del
sangrado y el denominador el ritmo, con una medida normal para ambos de 3/28.
Las alteraciones menstruales se pueden clasificar, segn su caracterstica clnica en base a la ecuacin 2-3-
7/21-28-35 se clasifican en alteraciones de la duracin y alteraciones del ritmo.
Alteraciones del Ritmo
o Polimenorrea: Ciclos menores de 21 das.
o Oligomenorrea: Ciclos entre 35 a 90-120 das.
o Amenorrea: Ciclos mayores de 120 das o ausencia total de menstruacin.
Alteraciones de la Duracin y Cantidad.
o Hipermenorrea: Menstruaciones abundantes, con presencia de cogulos por ms de 24 hs, pero con duracin no
mayor de 7 das.
o Hipomenorrea: Menstruaciones menores de 2 das.
o Menometrorragia: Menstruaciones con duracin superior a 7 das.
Figuras
You might also like
- La Creación Del HombreDocument2 pagesLa Creación Del HombreAlexandra Navarro YoveraNo ratings yet
- Hombre y Mujer Lo CreóDocument2 pagesHombre y Mujer Lo CreóAlexandra Navarro YoveraNo ratings yet
- Las fases del proceso de redacciónDocument30 pagesLas fases del proceso de redacciónAlexandra Navarro YoveraNo ratings yet
- Separata 5Document2 pagesSeparata 5Alexandra Navarro YoveraNo ratings yet
- 19 de AbrilDocument5 pages19 de AbrilAlexandra Navarro YoveraNo ratings yet
- Separata 7Document2 pagesSeparata 7Alexandra Navarro YoveraNo ratings yet
- El Texto y Sus PropiedadesDocument12 pagesEl Texto y Sus PropiedadesAlexandra Navarro YoveraNo ratings yet
- 20 de AbrilDocument4 pages20 de AbrilAlexandra Navarro YoveraNo ratings yet
- La Revelación y La FeDocument1 pageLa Revelación y La FeAlexandra Navarro YoveraNo ratings yet
- Formas Básicas TextualesDocument4 pagesFormas Básicas TextualesAlexandra Navarro YoveraNo ratings yet
- Separata 12 EL TRABAJO PERSONAL JF SellésDocument4 pagesSeparata 12 EL TRABAJO PERSONAL JF SellésAlexandra Navarro YoveraNo ratings yet
- Producción de textos sobre la historia y tipos de cervezaDocument23 pagesProducción de textos sobre la historia y tipos de cervezaAlexandra Navarro YoveraNo ratings yet
- Navarro Yovera, Anny - DDocument7 pagesNavarro Yovera, Anny - DAlexandra Navarro YoveraNo ratings yet
- Un Enemigo Del PuebloDocument2 pagesUn Enemigo Del PuebloAlexandra Navarro Yovera100% (1)
- 2 AñosDocument2 pages2 AñosAlexandra Navarro YoveraNo ratings yet
- Ingles N°Document1 pageIngles N°Alexandra Navarro YoveraNo ratings yet
- Fisio Preg 2Document1 pageFisio Preg 2Alexandra Navarro YoveraNo ratings yet
- PreciosDocument1 pagePreciosAlexandra Navarro YoveraNo ratings yet
- Balotario de InglésDocument1 pageBalotario de InglésAlexandra Navarro YoveraNo ratings yet
- PáginaDocument2 pagesPáginaAlexandra Navarro YoveraNo ratings yet
- Fase 1Document1 pageFase 1Alexandra Navarro YoveraNo ratings yet
- Indice 2Document2 pagesIndice 2Alexandra Navarro YoveraNo ratings yet
- 03 Caso Clinico Auditivo VestibularDocument1 page03 Caso Clinico Auditivo VestibularAlexandra Navarro YoveraNo ratings yet
- Trig Lice Rid OsDocument3 pagesTrig Lice Rid OsAlexandra Navarro YoveraNo ratings yet
- 03 Caso Clinico Auditivo VestibularDocument1 page03 Caso Clinico Auditivo VestibularAlexandra Navarro YoveraNo ratings yet
- Diabetes Mellitus Tipo 2Document4 pagesDiabetes Mellitus Tipo 2Alexandra Navarro YoveraNo ratings yet
- Caso 09 HipofisisDocument1 pageCaso 09 HipofisisAlexandra Navarro YoveraNo ratings yet
- Informes de InmunologiaDocument1 pageInformes de InmunologiaAlexandra Navarro YoveraNo ratings yet
- Dieta de PiñaDocument2 pagesDieta de PiñaAlexandra Navarro YoveraNo ratings yet
- Pregunta 3 Diabetes Mellitus 2Document2 pagesPregunta 3 Diabetes Mellitus 2Alexandra Navarro YoveraNo ratings yet
- Insuficiencia Hipofisaria - Manual MSDDocument3 pagesInsuficiencia Hipofisaria - Manual MSDLuis R. SanchezNo ratings yet
- Resumen 2 Hipotalamo e HipofisisDocument2 pagesResumen 2 Hipotalamo e HipofisisVianel ColonNo ratings yet
- T12008 - Fisiologia HumanaDocument29 pagesT12008 - Fisiologia HumanaNicole AnDrea Gomero BalarezoNo ratings yet
- Clase de Sistema EndocrinoDocument43 pagesClase de Sistema Endocrinojulio cesar vásquez gonzales86% (7)
- CIENCIAS NATURALES Caracteres SexualesDocument20 pagesCIENCIAS NATURALES Caracteres SexualesAmaris Ballesteros NuñezNo ratings yet
- 15 de Diciembre, Bogotá DCDocument88 pages15 de Diciembre, Bogotá DCJuliana MartinezNo ratings yet
- Informe Del Sistema EndocrinoDocument26 pagesInforme Del Sistema EndocrinoAli Conejita Chevere Ayala100% (1)
- Anatomia Veterinaria - Sistema EndocrinoDocument9 pagesAnatomia Veterinaria - Sistema EndocrinoDaniela Loranca ValdovinosNo ratings yet
- Parcial Final MorfoDocument6 pagesParcial Final MorfoMaria OrtizNo ratings yet
- Definición criminalidadDocument15 pagesDefinición criminalidadGénesis RondónNo ratings yet
- Dia 21 TrabajoDocument2 pagesDia 21 TrabajoCristian GonzálezNo ratings yet
- Unidad 9 Fisio Endocrino Examenes ResueltosDocument52 pagesUnidad 9 Fisio Endocrino Examenes ResueltosFake2 Casas2No ratings yet
- Hipofunción del lóbulo anteriorDocument74 pagesHipofunción del lóbulo anteriorsilvana cupiNo ratings yet
- Tríptico Del Sistema EndocrinoDocument2 pagesTríptico Del Sistema EndocrinoEdimar RodriguezNo ratings yet
- Informe Hipotalamao HipofisisDocument25 pagesInforme Hipotalamao HipofisisMaycolZaldivarNo ratings yet
- Endocrino PatoDocument32 pagesEndocrino PatoMauro David GomezNo ratings yet
- Actividad 5 Sistema EndocrinoDocument67 pagesActividad 5 Sistema EndocrinoAUX RECURSOS HUMANOS VAYJUNo ratings yet
- Respuesta Inmunológica, Endócrina y Metabólica Al Trauma Quirúrgico.Document61 pagesRespuesta Inmunológica, Endócrina y Metabólica Al Trauma Quirúrgico.Aldahir RitaNo ratings yet
- Mapa Conceptual de HipofisisDocument2 pagesMapa Conceptual de HipofisisVanny Apaza50% (4)
- Endocrino Apuntes Del AudioDocument11 pagesEndocrino Apuntes Del AudiojocelynNo ratings yet
- Prueba-Sistema Endocrino 2 MedioDocument5 pagesPrueba-Sistema Endocrino 2 MedioPablo Salvador Calderon Santander100% (2)
- DiencéfaloDocument26 pagesDiencéfaloJossy DíazNo ratings yet
- Coordinación EndocrinaDocument28 pagesCoordinación EndocrinaSara GarcíaNo ratings yet
- Biologia HumanaDocument23 pagesBiologia HumanaMaria AlejandraNo ratings yet
- Prolactina - RMDocument11 pagesProlactina - RMAlex PomaNo ratings yet
- Desarrollo Embriologico de La Hipofisis Edgar YanDocument16 pagesDesarrollo Embriologico de La Hipofisis Edgar YanMagdalila Pua RosalesNo ratings yet
- Trabajo Fisiologia Médica IIDocument3 pagesTrabajo Fisiologia Médica IIANTONIO A FILHONo ratings yet
- Flash Cards - Histología EndocrinoDocument13 pagesFlash Cards - Histología EndocrinoLesly Seydi100% (1)
- ACROMEGALIADocument28 pagesACROMEGALIADiego ParraNo ratings yet
- Reproducción humana: proceso completoDocument20 pagesReproducción humana: proceso completoP AracelyNo ratings yet