Professional Documents
Culture Documents
ARRITMIAS
Uploaded by
alexg_298379Original Description:
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
ARRITMIAS
Uploaded by
alexg_298379Copyright:
Available Formats
ARRITMIAS.
1. TAQUIARRITMIAS.
a. Extrasstoles.
- Auriculares:
ECG:
Onda P adelantada al ritmo sinusal normal y con
morfologa diferente debido a que se origina en otro
punto de la aurcula.
QRS estrecho.
Pausa compensadora incompleta.
Clnica: asintomtica o sensacin de vuelco al corazn. No
ttno hemodinmico.
No necesita tratamiento. Suprimir factores desencadenantes
como alcohol, tabaco y catecolaminas. Si muy sintomtica se
pueden administrar BZD (alprazolam) o BB (metoprolol).
- Ventriculares (arritmia ms frecuente):
ECG:
QRS ancho sin onda P.
Pausa compensadora completa o sin pausa.
Aparecen tanto en pacientes con cardiopata isqumica como
en gente sana. Tiene mayor importancia si son muy
frecuentes.
Tto: generalmente no es necesario, pero si hay cardiopata
isqumica y son frecuentes dar BB (metoprolol), como
alternativas: amiodarona o sotalol.
b. Taquicardia sinusal.
- ECG:
Normal: onda P y QRS estrecho.
FC 100 160 lpm.
- Generalmente es fisiolgica debida a ejercicio, fiebre, ansiedad No
suele necesitar tratamiento.
c. Taquicardia paroxstica supraventricular (TQPSV).
- ECG:
No ondas P.
QRS estrecho y rtmico.
FC 150-250lpm.
- Caractersticas:
Causa: fenmeno de reentrada.
Inicio y cese bruscos.
Ms frecuente en mujeres.
Clnica: palpitaciones en el cuello debido a reflujo yugular ya
que la aurcula se contrae al mismo tiempo que el ventrculo y
la sangre de la aurcula refluye hacia arriba.
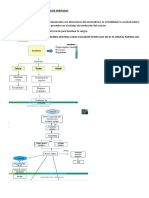
- Tratamiento: Inestabilidad hemodinmica?
Si: CVE.
No:
Maniobras vagales: masaje del seno carotdeo,
maniobra de Valsalva, masaje del globo ocular Si no
revierte paso al siguiente.
Adenosina iv: bolos 6-12-12 mg.
Verapamilo: si la anterior contraindicada.
Tratamiento definitivo: ablacin por RF.
d. Taquicardia multifocal o catica.
- ECG:
Mnimo tres tipos de ondas P debido a que hay varios focos
ectpicos auriculares mandando latidos.
QRS estrecho.
- Frecuente en ancianos y EPOC agudizados en tratamiento con
teofilina.
- Tratamiento: mejorar situacin clnica del paciente (O2 y suspender
teofilina si la toma).
e. Flutter.
- ECG:
No ondas P: ondas F en dientes de sierra.
QRS estrecho.
Frecuencia auricular 250-300, pero como la conduccin av es
2:1 pues la FC es de unos 150 lpm (muy caracterstico).
- Caractersticas:
Cardipatas con AI dilatada y EPOC.
Embolias sistmicas menos frecuentes que en FA, pero
tambin es necesario tto ACO.
- Clnica: disnea, angina, palpitaciones
- Tratamiento: Inestabilidad hemodinmica?
Si: CVE (generalmente 50 J son suficientes).
No: digital, BB, verapamilo, amiodarona.
Tto definitivo: ablacin por RF del istmo cavotricuspdeo.
f. FA.
- ECG:
No ondas P: ondas f.
QRS estrecho y arrtmico.
Frecuencia auricular 300-6010 lpm: FC en funcin de la
respuesta ventricular.
- Caractersticas:
Generalmente secundaria a cardiopatas, sino es as estudiar
funcin tiroidea porque una causa frecuente es el
hipertiroidismo.
Peligros: TV, embolias, sncope.
Disminucin del gasto cardaco.
- Clnica: asintomtica, angina, disnea
- Tratamiento: Inestabilidad hemodinmica?
Si: CVE (200 J en monofsico).
No:
<48 h o ACO correcta:
CV farmacolgica: si hay cardiopata estructural
dar amiodarona iv y si no la hay dar Ic
(propafenona o flecainida)
CVE.
>48 h: hay riesgo de que se hayan formado trombos
auriculares y al cardiovertir (tanto farmacolgicamente
como elctricamente) pueden lanzarse y producir
embolias sistmicas. Cuando tengo esta situacin tengo
2 opciones:
ETE: realizar una ecografa transesofgica y si no
hay trombos entonces har CV, que
generalmente suele ser elctrica.
ACO: dar ACO durante 3-4 semanas y despus
CV. Tras la CV el paciente tiene que tomar ACO
orales como mnimo 4 semanas.
Tanto si me decido por ETE como por ACO tendr
que controlar la FC y lo har con uno de estos
frmacos: BB, digoxina o diltiacem.
- Tratamiento: una vez que ha pasado la situacin aguda tendr que
hacerme la siguiente pregunta: Ha vuelto a ritmo sinusal?
Si: valorar la posibilidad de pautar un frmaco para prevenir
nuevos episodios en funcin de cada tipo de paciente.
(cuadro pg. 130 del libro).
No: ACO+Control respuesta ventricular (BB o digoxina). Si no
logro ctrl FC me plantear la ablacin con RF del nodo AV y
colocacin de marcapasos o la ablacin con RF alrededor de
la venas pulmonares.
- Tratamiento: ACO (INR 2-3).
>75 aos o FR: ACO.
65-75 aos sin FR: ACO o AAS.
<65 aos sin FR: AAS.
FR: HTA, IC, FE <35%, ACV previo, valvulopata reumtica,
trombo auricular, TE previo, tirotoxicosis.
g. Sd. Wolf-Parkinson-White.
- Sd. Preexcitacin+TQPSV.
- Congnito: conduccin a-v anmala a travs del haz de Kent.
- ECG:
PR <012 seg.
Onda delta.
QRS:
Estrecho: TQPSV ortodrmica: el estmulo baja por el
tejido de conduccin normal.
Ancho: TQPSV antidrmica: el estmulo baja por la va
accesoria. Es ms rara y ms grave.
Flutter o FA: pueden aparecer y desencadenar TV o FV debido
a que pasan muchos estmulos por la va accesoria.
- Tratamiento:
Inestabilida HD: CVE.
TQPSV ortodrmica: adenosina o verapamilo.
TQPSV antidrmica: procainamida o propafenona.
FA o flutter: procainamida o propafenona.
Definitivo: ablacin con RF de la v.accesoria.
h. TV.
- Ms de 3 extrasstoles ventriculares consecutivas.
- Causa: reentrada.
- TV sostenida (TVS): >30 o inestabilidad HD.
- Frecuente en cardiopata isqumica crnica.
- ECG:
QRS ancho y rtmico.
Disociacin a-v.
- Mal pronstico:
Post-IAM.
TVS: puede evolucionar a FV.
- Tratamiento: Inestabilidad HD?
Si: CVE.
No:
CVE.
CV farmacolgica (poco efectivo): procainamida o
amiodarona.
- Tratamiento definitivo:
Ablacin por RF de la reentrada.
DAI.
- Indicaciones del DAI:
Muerte sbita por TV o FV.
TVS por cardiopata estructural.
TVS que no cede con tratamiento.
TV no sostenida en paciente con cardiopata isqumica.
Sncope de origen desconcido con TVS.
- Diferenciar TQPSV+BR de una TV: har masaje carotdeo o
administrar adenosina. La TQPSV se frenar. Nunca lo intentar
diferenciar con verapamilo porque puedo provocar shock o PCR.
i. Ritmo idioventricular acelerado (RIVA).
- TV lenta por irritacin miocrdica, no por reentrada.
- Aparece en IAM inferior y tras fibrinolisis (indice de reperfusin).
- ECG:
QRS ancho.
FC 50-100 lpm.
- No tratamiento.
j. Torsade des pointes o TQ helicoidal.
- Etiologa:
Alteracin electroltica: disminucin de Mg, K, Ca.
Frmacos: Ia, sotalol, ADT
Congnita:
Sd. Romano-Ward.
Sd. Lange- Nielsen.
- ECG:
QRS polimorfos.
QT largo.
FC 200-250 lpm.
- Tratamiento:
Corregir causa.
Marcapasos.
B- agonistas: acortan QT. ltima opcin.
k. Sd. Brugada.
- Anomala en los canales de Na.
- Incidencia de FV aumentada.
- ECG:
Elevacin ST en V1-V2.
BRD.
- Tratamiento: DAI cuando hay mucho riesgo de muerte sbita.
l. FV.
- 1causa de muerte en IAM.
- Igual que PCR.
- Tratamiento: desfibrilacin.
2. BRADIARRITMIAS.
a. Bloqueo sinoauricular.
- 1 grado: retraso conduccin sinoauricular. ECG normal, slo lo ver
en el estudio electrofisilgico.
- 2 grado: fallo intermitente de conduccin sinoauricular. Faltan
algunas ondas.
- 3 grado: paro sinusal. No ondas P por tanto salta marcapasos
ectpico.
b. Sd. del nodo sinusal enfermo.
- Causa ms frecuente de marcapasos definitivo.
- Frecuencia nodo sinusal (NS) 60-100 lpm. Si se altera el NS aparece
bradicardia, pero no todas las bradicardias son patolgicas:
deportistas, sueo, ancianos
- En sd. del nodo sinusal enfermo aparece bradicardia que puede ser
asintomtica, cursar como una intolerancia al sueo o incluso
presentarse en forma de sncope. Con frecuencia asocia TQ
auricular apareciendo el Sd. Bradi-taqui.
- Causas:
Isquemia del NS: cardiopata isqumica.
HTA.
Ancianos.
Amiloidosis.
- Dx: estudio electrofisilgico:
FC tras bloqueo SN Simptico (BB) y SN Parasimptico
(atropina):
Disminuida: NS enfermo.
Normal: alteracin del SN Vegetativo.
Tiempo de recuperacin del NS: estimulo aurculas y despus
paro. Si tiempo de recuperacin del NS >550 mseg: NS
enfermo.
Tiempo de conduccin sinoauricular.
- Dx diferencial con hipersensibilidad del seno carotdeo: masaje
unilateral del seno carotdeo si el paciente se marea, se sincopa o
aparce una pausa en el ECG: Hipersens. del seno carotdeo.
- Tratamiento:
Asintomtico: nada.
Agudo: nada.
Crnico: MP.
c. BAV.
- Causas:
Miocardiopata.
Enfermedades degenerativas: causa ms frecuente de bloq
cardaco crnico en adultos.
LES materno: los Ac anti-Ro reaccionan con el ndulo a-v
fetal.
- 1 grado:
Retraso en la conduccin a-v: PR>020 seg.
No clnica ni tto.
- 2 grado:
Mobitz tipo I o de Wenckeback:
Prolongacin progresiva del PR hasta que una onda P
no conduce.
Pausa compensadora incompleta.
Mobitz tipo II:
PR normal y de repente una onda P no conduce.
Ms grave ya que evoluciona ms frecuentemente a
BAV completo
Pausa compensadora completa.
- 3 grado:
No conduccin de aurculas a ventrculos. Disociacin a-v:
ondas P por una lado y QRS (ritmo de escape) por otro.
Tipos:
Suprahisiano: QRS estrecho y FC aceptable.
Infrahisiano: QRS ancho. FC<40 lpm. Peor px.
- Tratamiento:
I y Mobitz I asintomticos: no tratamiento. Si aparecen
sntomas valorar cada situacin individual.
Situacin aguda: atropina.
Crnico: MP definitivo.
You might also like
- ACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesFrom EverandACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesNo ratings yet
- TaquiarritmiasDocument5 pagesTaquiarritmiasNatalia Troncoso HernandezNo ratings yet
- Interpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasFrom EverandInterpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasNo ratings yet
- ArritmiasDocument4 pagesArritmiasConstanza Barrera RiquelmeNo ratings yet
- Manual de electrocardiografía canina para estudiantes de medicina veterinariaFrom EverandManual de electrocardiografía canina para estudiantes de medicina veterinariaNo ratings yet
- Arritmias CardíacasDocument5 pagesArritmias CardíacasOriana Carolina Gutierrez OllarvesNo ratings yet
- Urgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2From EverandUrgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Rating: 5 out of 5 stars5/5 (1)
- ARRITMIASDocument16 pagesARRITMIASJuan Antonio CordónNo ratings yet
- 03 ArritmiasDocument26 pages03 ArritmiasFelipe AguileraNo ratings yet
- Clase Arritmias No LetalesDocument28 pagesClase Arritmias No LetalesTania OrtegaNo ratings yet
- CARDIOLOGIA (Sintesis U Chile Pediatria)Document13 pagesCARDIOLOGIA (Sintesis U Chile Pediatria)sophia223No ratings yet
- Taquicardias de Complejo QRS Estrecho - RegularesDocument7 pagesTaquicardias de Complejo QRS Estrecho - RegularesJorge Kevin Asto AltamiranoNo ratings yet
- TAQUIARRITMIASDocument8 pagesTAQUIARRITMIASCamilo VidalNo ratings yet
- Fibrilación Auricular y Otros Trastornos Del RitmoDocument48 pagesFibrilación Auricular y Otros Trastornos Del Ritmotort759No ratings yet
- ArritmiasDocument52 pagesArritmiasBryan Alvarez ArangoNo ratings yet
- Apuntes Módulo ViiDocument47 pagesApuntes Módulo ViiMimy HamdiNo ratings yet
- Resumen Arritmias. FarrerasDocument5 pagesResumen Arritmias. FarrerasSergio Rolon0% (1)
- Tema 2. Arritmias IiDocument15 pagesTema 2. Arritmias IiRodrigo GutierrezNo ratings yet
- Electrocardiograma: Lic - Enf. G.PizzornoDocument30 pagesElectrocardiograma: Lic - Enf. G.PizzornojavierNo ratings yet
- Cardio 4 ECGDocument17 pagesCardio 4 ECGDaniela GraziosiNo ratings yet
- ECG para ApuradosDocument54 pagesECG para ApuradosGustavo Belmar SotoNo ratings yet
- Cardiologia - 4toDocument54 pagesCardiologia - 4toMucura ImprentaNo ratings yet
- Manejo de Las Principales Arritmias 2010Document12 pagesManejo de Las Principales Arritmias 2010Andrés Sebastián González HidalgoNo ratings yet
- Repaso EUNACOM CardioDocument9 pagesRepaso EUNACOM CardioLuzma BertolottoNo ratings yet
- Bradi y Taquiarritmias 2007Document65 pagesBradi y Taquiarritmias 2007ron7791100% (1)
- 1.PCR, Taqui y BradiarritmiasDocument4 pages1.PCR, Taqui y BradiarritmiasGeraldine MuñozNo ratings yet
- TPSVDocument31 pagesTPSVJahiro Mejia ValenzuelaNo ratings yet
- ArritmiasDocument9 pagesArritmiasMaría Victoria GonzálezNo ratings yet
- EKG y ArritmiasDocument57 pagesEKG y ArritmiasZulaima ÁvilaNo ratings yet
- Arritmias 130915202546 Phpapp02Document27 pagesArritmias 130915202546 Phpapp02Aly HerreraNo ratings yet
- ARRITMIASDocument8 pagesARRITMIASLiliana JimenezNo ratings yet
- Arritmias PDFDocument133 pagesArritmias PDFLibros AndreaNo ratings yet
- Cardio 2 ENARMDocument10 pagesCardio 2 ENARMAndres BermudezNo ratings yet
- Dolor TorácicoDocument5 pagesDolor TorácicoNatalia Troncoso HernandezNo ratings yet
- ARRITMIASDocument63 pagesARRITMIASanamorenoNo ratings yet
- AntiarritmicosDocument100 pagesAntiarritmicosJL BernaclosNo ratings yet
- ARRITMIASDocument15 pagesARRITMIASwilliam david coloradoNo ratings yet
- BradiarritmiasDocument7 pagesBradiarritmiasFannyRivera27No ratings yet
- Arritmicas CardíacasDocument9 pagesArritmicas CardíacasGabyRamónNo ratings yet
- Clase 7Document55 pagesClase 7Alejandro SosaNo ratings yet
- Ecg y BradiarritmiasDocument7 pagesEcg y BradiarritmiasAleja TroyaNo ratings yet
- Uregencias Unidad 2Document53 pagesUregencias Unidad 2Fernanda InostrozaNo ratings yet
- Introduccion y Manejo de Las Arritmias Mas Frecuentes (Autoguardado)Document53 pagesIntroduccion y Manejo de Las Arritmias Mas Frecuentes (Autoguardado)Sebastián Cárdenas LibrerosNo ratings yet
- ARRITMIASDocument12 pagesARRITMIASAlexa AlegriaNo ratings yet
- La Alegría de Leer ECGDocument4 pagesLa Alegría de Leer ECGEsteban TapiaNo ratings yet
- ArritmiasDocument10 pagesArritmiaslNo ratings yet
- BradiarritmiasDocument12 pagesBradiarritmiasjlam26No ratings yet
- TAQUIARRITMIASDocument16 pagesTAQUIARRITMIASGabrielaNo ratings yet
- Cuadro de ArritmiasDocument1 pageCuadro de ArritmiasJesusGiovannyLinares50% (2)
- Arritmias IDocument2 pagesArritmias IYayaToure99No ratings yet
- Ensayo 2 Uci Unidad III Monotorizacon Cardíaca Lic. YesiDocument13 pagesEnsayo 2 Uci Unidad III Monotorizacon Cardíaca Lic. YesiYadi Andrade PerezNo ratings yet
- Arritmias y BradiarritmiasDocument4 pagesArritmias y BradiarritmiasDavid AlvarezNo ratings yet
- 2 Arritmias MortalesDocument53 pages2 Arritmias Mortalesjulio cabello lopezNo ratings yet
- ArritmiasDocument54 pagesArritmiasjesus_berber_2No ratings yet
- 02.09. BradiarritmiasDocument2 pages02.09. BradiarritmiasGabriel Guerrero CamargoNo ratings yet
- ArritmiasDocument65 pagesArritmiasalba rosalesNo ratings yet
- Arritmias - UpsjbDocument57 pagesArritmias - UpsjbCarlosYovadSaldamandoCruzNo ratings yet
- ARRITMIASDocument82 pagesARRITMIASMaria Christine Cumpen CarrascoNo ratings yet
- EKG - Bloqueos de La ConducciónDocument71 pagesEKG - Bloqueos de La ConducciónMaria Josè Andrade VNo ratings yet
- Sindrome de Wolff Parkinson White (WPW) .. Kelly DayanaDocument21 pagesSindrome de Wolff Parkinson White (WPW) .. Kelly DayanaKelly DchcNo ratings yet
- Subespecialidad Radiologia - Clave Arm2017 PDFDocument10 pagesSubespecialidad Radiologia - Clave Arm2017 PDFGheraldo Stalin Reyes Castañeda100% (1)
- MODULO 8 - EnRIQUE DORADO - Derivación Al Nefrólogo v2 - RDocument4 pagesMODULO 8 - EnRIQUE DORADO - Derivación Al Nefrólogo v2 - Ralexg_298379No ratings yet
- Modulo 9 - Zulma Cruz-Nefropatia de Los Trabajadores Agricolas de Centroamerica v2 - RDocument7 pagesModulo 9 - Zulma Cruz-Nefropatia de Los Trabajadores Agricolas de Centroamerica v2 - Ralexg_298379No ratings yet
- Modelo SocialDocument9 pagesModelo Socialalexg_298379No ratings yet
- Planificacion Semanal de Sesiones de ClaseDocument11 pagesPlanificacion Semanal de Sesiones de Clasealexg_298379No ratings yet
- Soy AsertivoDocument2 pagesSoy Asertivoalexg_298379No ratings yet
- La Miseria Del PositivismoDocument3 pagesLa Miseria Del Positivismoalexg_298379No ratings yet
- Alergia Alimentaria en Atencion PrimariaDocument7 pagesAlergia Alimentaria en Atencion Primariaalexg_298379No ratings yet
- Calificada de Psicología OrganizacionalDocument4 pagesCalificada de Psicología Organizacionalalexg_298379No ratings yet
- Acufenos PDFDocument7 pagesAcufenos PDFalexg_2983790% (1)
- Golpe de Calor PDFDocument10 pagesGolpe de Calor PDFalexg_298379No ratings yet
- Auditoria de Seguridad Fisica y LogicaDocument27 pagesAuditoria de Seguridad Fisica y LogicaMaximiliano Fernández50% (2)
- Trazos Especiales 1 Geometria PDFDocument21 pagesTrazos Especiales 1 Geometria PDFCèsar Eduardo Vásquez Vásquez100% (1)
- Eje 2 - Areas de La Vida de GaravitoDocument9 pagesEje 2 - Areas de La Vida de GaravitoYesica Valeria Chacón AristizabalNo ratings yet
- Plan de Manejo Ambiental de Cal VargasDocument32 pagesPlan de Manejo Ambiental de Cal VargasPaola Montufar100% (1)
- Diabetes MellitusDocument15 pagesDiabetes MellitusStarlin Manuel ManzuetaNo ratings yet
- 2.5.movilizacin y Desmovi-PavimentoDocument4 pages2.5.movilizacin y Desmovi-PavimentoWilliams Rodas FloresNo ratings yet
- Ficha de Religion 10 - Los Diez MandamientosDocument4 pagesFicha de Religion 10 - Los Diez MandamientosAlexNo ratings yet
- Riqueza y MacroeconomiaDocument1 pageRiqueza y MacroeconomiakaterinNo ratings yet
- Sesión de Aprendizaje de Matemática: MATERIALES: Hojas de Colores, Imágenes, Plumones, LimpiatipoDocument7 pagesSesión de Aprendizaje de Matemática: MATERIALES: Hojas de Colores, Imágenes, Plumones, LimpiatiposandraNo ratings yet
- Informe 05-2018 Condominio Don Cesar La Cruz PDFDocument41 pagesInforme 05-2018 Condominio Don Cesar La Cruz PDFLiviotitaNo ratings yet
- 08.18.17 - InsulinoterapiaDocument19 pages08.18.17 - InsulinoterapiaCamiloo VilchesNo ratings yet
- Gases Ideales y Gases Húmedos Ejercicios Grupo AlfaDocument3 pagesGases Ideales y Gases Húmedos Ejercicios Grupo AlfaAlejandro VasquezNo ratings yet
- Sistema Reproducotr Masculino - Embriologia 2Document7 pagesSistema Reproducotr Masculino - Embriologia 2YENIFER LOPEZ LUNANo ratings yet
- Resumen de Tesis de GradoDocument4 pagesResumen de Tesis de GradoJosé Carlos ArruéNo ratings yet
- Libro de Los Hechos en Power Point 1Document8 pagesLibro de Los Hechos en Power Point 1Iglesia Movimiento Misionero Mundial Patricia Pilar100% (1)
- Dokumen - Tips Ej Propuestos Ch5 DepreciacionDocument13 pagesDokumen - Tips Ej Propuestos Ch5 DepreciacionPacoNo ratings yet
- Preguntas de Literatura - Lenguaje 4to y 5to. - 4Document6 pagesPreguntas de Literatura - Lenguaje 4to y 5to. - 4MARYURY TATIANA BENITES CERNANo ratings yet
- Laboratorio 06 2015 IIDocument3 pagesLaboratorio 06 2015 IICinthia Sáenz CoronelNo ratings yet
- Guia MultidimencionalDocument20 pagesGuia Multidimencionalcamilo chavezNo ratings yet
- 2020 Trabajo Práctico #1 La Recta, Posiciones y Trazas: Lámina 1: (Hoja A4)Document9 pages2020 Trabajo Práctico #1 La Recta, Posiciones y Trazas: Lámina 1: (Hoja A4)anacletoNo ratings yet
- El Teatro en El MundoDocument4 pagesEl Teatro en El MundoNessa JulioNo ratings yet
- Arquitectura Románica en FranciaDocument67 pagesArquitectura Románica en FranciaElian DavidNo ratings yet
- EXAMEN PARA Padres de Familia 2023Document5 pagesEXAMEN PARA Padres de Familia 2023Martha Lucia Auquilla YangariNo ratings yet
- Quimica GeneralDocument27 pagesQuimica GeneralAna MaldonadoNo ratings yet
- El Septimo CirculoDocument8 pagesEl Septimo CirculoValeria González AguilarNo ratings yet
- Actividad Semana 4 - Proyecto de Vida 2022-IDocument6 pagesActividad Semana 4 - Proyecto de Vida 2022-IFabrizio Andrei Zevallos SalazarNo ratings yet
- Cuadernillo de Ingles Basico 2-1Document69 pagesCuadernillo de Ingles Basico 2-1Normando Andrade Sanchez97% (30)
- Paradigma PositivismoDocument19 pagesParadigma PositivismoYuriWalterVegaJaimeNo ratings yet
- La Danza La Bella Durmiente (Resumen)Document2 pagesLa Danza La Bella Durmiente (Resumen)Domenica PinoNo ratings yet
- Movimiento Rectilíneo Uniforme para Primero de SecundariaDocument7 pagesMovimiento Rectilíneo Uniforme para Primero de SecundariaAli CHNo ratings yet