Professional Documents
Culture Documents
Cuidados Diabetes
Uploaded by
mariall94Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Cuidados Diabetes
Uploaded by
mariall94Copyright:
Available Formats
Diabetes Mellitus.
Cuidados de enfermera
[Seleccionar fecha]
DIABETES MELLITUS.
CUIDADOS DE ENFERMERA
Mnica Martnez Surez. EUE Meixoeiro 2012-2013
Enfermera Clnica III
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
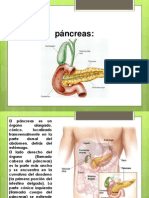
RECUERDO ANATOMOFISIOLGICO DEL PNCREAS
El pncreas tiene forma cnica con un proceso unciforme medial e inferior. En la especie
humana, su longitud oscila entre 13 y 18 cm, tiene un ancho de unos 4 cm y un grosor de 5
centmetros; con un peso de 30 g. La cabeza se localiza en la concavidad del duodeno o asa
duodenal formada por la primera, segunda y tercera porciones del duodeno. Es un rgano
que segrega enzimas digestivas que pasan al intestino delgado y produciendo hormonas,
como la insulina y el glucagn, que pasan a la sangre. Las enzimas pancreticas ayudan en
la ruptura de carbohidratos, lpidos, protenas y cidos nuclicos en el quimo.
Es un rgano que ocupa una posicin profunda en el abdomen, adosado a su pared posterior
a nivel de las primera y segunda vrtebras lumbares junto a las suprarrenales, por detrs del
estmago, formando parte del contenido del espacio retroperitoneal.
Partes del pncreas.
El pncreas se divide en varias partes:
Cabeza: Dentro de la curvatura duodenal, medial y superior. Es el seguimiento ms
voluminoso. Ocupa la asa duodenal. La cara anterior esta excavada inferiormente por un
semiconductor vertical para los vasos mesentricos superiores. Est cubierta por el
peritoneo parietal, en el cual a este nivel se inserta el mesocolon transverso, cuya lnea de
insercin determina dos porciones: supramesoclica que est en relacin a cara posterior
del estomago y del ploro y la submesoclica est en relacin con las asas del intestino
delgado.
La Cara Posterior, esta reforzada por la lmina de Treitz, presenta relaciones vasculares
importantes. Adems de las ramas arteriales y venosas de los vasos pancretico duodenales
aplicados contra el tejido pancretico, se ven en primer plano: vena porta, terminacin de la
2
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
vena esplnica y de la mesentrica superior, arteria mesentrica superior; en el segundo
plano, la vena cava inferior, las dos arterias y las dos venas renales, sobre todo la vena renal
derecha.
En su parte extrema inferior la cabeza del pncreas emite una prolongacin o apndice
retorcido a que se llama processus uncinatrus.
Cuello o Istmo: Es muy aplanado de delante atrs, presenta en su cara posterior un
semiconducto destinado a la vena mesentrica superior y a la vena porta que la continua. La
cara anterior corresponde a la cavidad posterior de los epiplones. El borde superior presenta
una escotadura, la escotadura duodenal superior, y una prominencia, el tuber ometale; esta
en relacin con la arteria heptica y la vena porta. El borde inferior cubre los vasos
mesentricos superiores, que a su paso determinan una especie de escotadura, la escotadura
duodenal inferior.
Cuerpo: El Cuerpo corresponde a la primera y segunda lumbares. Su cara posterior est en
relacin, de derecha a izquierda con la Aorta, la vena mesentrica inferior, la cpsula
suprarrenal y el rin izquierdo. La cara anterior es cruzada oblicuamente por el ngulo
duodenoyeyunal y corresponde en todos sus puntos a la cara posterior del estomago, la cual
determina en ella una verdadera marca o impresin, la impresin gstrica. El borde superior
se pone en contacto con el tronco celiaco en la lnea media, y lateralmente con el pilar
izquierdo del diafragma, el rin y la cpsula suprarrenal izquierdos. Va acompaado de la
vena esplnica, que a este nivel se labra un semiconducto, y la arteria esplnica, ms
elevada y ms flexuosa. El borde inferior, ms grueso que el precedente, corresponde a la
insercin del mesocolon transverso.
Cola: Termina tras pasar entre las capas del ligamento esplenorenal. La nica parte del
pncreas intraperitoneal. La cola, afilada y redondeada segn los individuos, entra en
contacto con el hleo del bazo o est unida al mismo por un repliegue peritoneal, en cuyo
espesor se alojan los vasos esplnicos: es el epipln pancreaticoesplnico.
Conducto pancretico: Empieza en la cola dirigindose a la derecha por el cuerpo. En la
cabeza cambia de direccin a inferior. En la porcin inferior de la cabeza se une al
conducto coldoco dando la ampolla hepatopancretica o de Vater que se introduce en el
duodeno descendente.
El conducto pancretico accesorio: Se forma de dos ramas, la 1 proveniente de la
porcin descendente del conducto principal y la 2 del proceso unciforme.
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
1. Fisiologa
Debido a la doble funcin del pncreas, su fisiologa puede dividirse en dos partes: la
exocrina y la endocrina.
1.2 Fisiologa del pncreas exocrino
El pncreas secreta jugo pancretico en gran cantidad: unos dos litros diarios. Su funcin es
colaborar en la digestin de grasas, protenas e hidratos de carbono y por su alcalinidad (pH
entre 8.1 y 8.5) tambin neutraliza el quimo cido procedente del estmago. El jugo es un
lquido incoloro, inodoro y es rico en bicarbonato sdico, cloro, calcio, potasio y enzimas
como la tripsina, la quimiotripsina, la lipasa pancretica y la amilasa pancretica. Estas
enzimas contribuyen a la digestin de, protenas, grasas e hidratos de carbono,
respectivamente
1.2.2 Fisiologa del pncreas endocrino
La parte endocrina del pncreas es la que slo secreta hormonas directamente a la sangre
como la insulina o el glucagn, y juega un papel muy importante en la regulacin de la
glucemia. Las hormonas son sustancias qumicas producidas por las glndulas endocrinas
que actan como mensajeros qumicos en concentraciones plasmticas muy reducidas y
lejos del punto de secrecin. La accin de las hormonas sobre los distintos tejidos depende
de su naturaleza qumica y de la capacidad de fijacin de las clulas receptoras de los
rganos. Las hormonas pueden ser de naturaleza lipdica, peptdica o mixta. La insulina y el
glucagn son de naturaleza peptdica. La insulina est constituida por dos cadenas de
aminocidos, denominadas A y B, unidas por dos puentes disulfuro.
El pncreas endocrino est formado por los islotes de Langerhans, que a su vez estn
formados por distintos tipos de clulas, y que aseguran la funcin endocrina. Las clulas
que forman los islotes de Langerhans pueden ser:
Beta: Estas clulas representan el 80% de las clulas totales en los islotes y fabrican
insulina, hormona que permite el paso de la glucosa de la sangre al interior de la clula,
estimula la formacin de glucgeno en el hgado (glucogenognesis) e impide la
glucogenolisis.
4
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
(El estmulo ms importante para la secrecin de insulina es la hiperglucemia).
Las acciones principales de la insulina son fundamentalmente anablicas, es decir se
encarga de que el organismo almacene el exceso energtico favoreciendo la captacin,
almacenamiento y utilizacin de glucosa por la mayora de las clulas:
Hidratos de carbono: favorece la captacin de glucosa por el msculo y el hgado
donde favorece la glucognesis ( formacin de glucgeno). Junto a ello inhibe la
glucogenolisis ( destruccin del glucgeno) y la neoglucognesis ( formacin de
glucgeno a partir de las protenas)
Grasas: facilita la entrada de cidos grasos libres y de glucosa en el adipocito y
por lo tanto la formacin de triglicridos de reserva ( estmulo de la lipognesis)
Protenas: estimula la entrada de aminocidos a la clula y la sntesis de protenas
Las clulas beta predominan en el centro del islote.
Alfa: Estas clulas representan el 20% del total de las clulas en los islotes y
predominan en su periferia. Estas clulas secretan una hormona responsable del aumento
de la glucemia, el glucagn. La secrecin de esta hormona es estimulada por la ingesta de
protenas, el ejercicio y la hipoglucemia mientras que la ingesta de hidratos de carbono, la
somatostatina y la hiperglucemia la inhiben. El glucagn aumenta la glucemia porque
estimula la formacin de glucosa en el hgado a partir del glucgeno heptico. Por esta
razn decimos que el glucagn es una hormona antagnica a la insulina. Posee una accin
fundamentalmente catablica. Pertenece al grupo de hormonas hiperglucemiantes junto
con las catecolaminas, hormona de crecimiento y lactgeno placentario
Sus principales acciones son : estimula la glucogenolisis ( destruccin del glucgeno), la
neoglucognesis( formacin de glucgeno a partir de las protenas) y la actividad lipoltica
Delta: Estas clulas, que aparecen en muy poca proporcin, son muy desconocidas
y no se sabe cual es su funcin pero se ha comprobado que contienen somatostatina, la
cual inhibe la liberacin de insulina y otras hormonas.
Ante la falta de insulina, bien por disminucin de sta o porque los receptores de las
clulas a su accin no respondan, la principal consecuencia es la falta de penetracin de
glucosa al interior de la clula con lo que aumentan los niveles de glucosa en sangre
(hiperglucemia). Cuando sobrepasa cierto umbral, no se podr reabsorber toda la glucosa
que es filtrada por el rin, con lo que aparecer en la orina (glucosuria) que arrastra
consigo una considerable cantidad de agua (poliuria) que puede llegar a deshidratar al
paciente, adquiriendo su mxima expresin en el coma hiperosmolar. Como medida de
regulacin se produce un incremento de la sed (polidipsia)
Ante la falta de glucosa como factor energtico intracelular, esta ltima ha de buscar otra
fuente de energa y en este caso se utilizan las grasas. Al metabolizarse stas van a liberar
una serie de residuos cidos que darn lugar a una acidificacin de la sangre (acidosis) y
se eliminaran por la orina en forma de cuerpos cetnicos (cetonuria), siendo la mxima
expresin de esta situacin el coma cetoacidtico. La carencia de insulina por
tanto,conlleva un aumento de la lipolisis y adelgazamiento del enfermo pese a tener un
apetito incrementado (polifagia)
5
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
HORMONA HIPOGLUCEMIANTE
HORMONAS HIPERGLUCEMIANTES
Insulina
Glucagn, hormona crecimiento,
catecolaminas, lactgeno placentario
DIABETES MELLITUS.CONCEPTO
La diabetes mellitus (DM) es una enfermedad metablica caracterizada por la presencia de
elevadas concentraciones de glucosa en sangre. Es consecuencia de un dficit de insulina
para quemar o metabolizar la glucosa. Y genera una serie de complicaciones agudas y
crnicas de instauracin y gravedad variables, que pueden deteriorar la calidad de vida, ser
causa de una incapacidad prematura, e incluso causar la muerte.
La DM es una enfermedad metablica crnica de alta prevalencia, que precisa cuidados
sanitarios continuados durante toda la vida de la persona, y en la que es fundamental la
educacin para la modificacin de hbitos y la adquisicin de conocimientos para realizar
su autocuidado.
La DM es ms frecuente en la poblacin occidental, estimndose su prevalencia en 2,5-6%,
que puede llegar a un 8% en mayores de 65 aos. Aproximadamente el 90% corresponde a
personas con diabetes tipo 2 y el 10% restante a diabetes tipo 1.
La diabetes no es una afeccin nica, sino un sndrome dentro del cual deben
individualizarse diferentes entidades nosolgicas. El nexo comn de todas ellas es la
hiperglucemia y sus consecuencias, es decir, las complicaciones especficas, las cuales son
comunes a todas las formas de diabetes.
La diabetes es un trastorno crnico de base gentica caracterizado por tres tipos de
manifestaciones:
a. Sndrome metablico: consistente en hiperglucemia, glucosuria, polifagia,
polidipsia, poliuria y alteraciones en el metabolismo de los lpidos y las protenas
como consecuencia de un dficit absoluto o relativo en la accin de la insulina.
b. Sndrome vascular que puede ser macroangioptico y microangioptico, y que
afecta a todos los rganos pero especialmente el corazn, la circulacin cerebral y
perifrica, los riones y la retina
c. Sndrome neuroptico que puede ser autnomo o perifrico
RECUERDO ANATOMOFISIOLGICO
La insulina es una hormona producida en los islotes de Langerhans del pncreas que "abre"
la entrada a la glucosa al interior de las clulas. Nada puede hacer la clula sin el aporte de
glucosa (su principal suministro de energa). En el diabtico, el pncreas no sintetiza, o
mnimamente, insulina, o bien sta se destruye, o bien los tejidos no son sensibles a su
estmulo, de manera que las clulas se mantienen ms o menos cerradas al paso del azcar,
que permanece en el torrente sanguneo, producindose as la hiperglucemia.
Los valores normales de glucosa basal en sangre oscilan entre 80 y 120 mg/dl. Despus de
cada comida, se elevan las cifras de glucosa en sangre, y cada elevacin de glucemia es
6
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
respondida por el pncreas con secrecin de insulina para que el nivel de glucosa vuelva a
la normalidad.
La clnica de la diabetes es prcticamente comn en casi todas las formas: se caracteriza
por hiperglucemia, la cual produce una hiperosmolaridad cuyas consecuencias son aumento
del filtrado glomerular, incremento de la diuresis, POLIURIA, deshidratacin que trata de
compensar con una sed excesiva, POLIDIPSIA, mal aprovechamiento hidrocarbonado que
hace que tenga el paciente mucha hambre, POLIFAGIA y eso ms cierto grado de astenia.
Se incrementa la liplisis por lo que los sujetos PIERDEN PESO con riesgo de formar
cuerpos cetnicos.
DIAGNSTICO Y CLASIFICACIN. DETECCIN DE NUEVOS CASOS
El diagnstico precoz de la DM tiene una importancia capital para el individuo afectado,
pues su descubrimiento temprano permite prcticamente eliminar las complicaciones
agudas (cetoacidosis, coma hiperosmolar e hipoglucemia) cuya mortalidad no es
predecible, y con un tratamiento y control glucmico adecuado puede mantener la escasa
secrecin insulnica e disminuir la aparicin y la severidad de las complicaciones tardas o
crnicas.
Los criterios de la American Diabetes Association (ADA, 1997) establecen que la deteccin
rutinaria de la diabetes se realizar siempre mediante glucemia basal (en ayunas) en plasma
venoso, a los siguientes grupos:
1. En caso de normalidad, se repetir cada 3 aos a toda la poblacin a partir de los 45 aos.
2. Si el resultado fuera normal, cada ao se repetir la glucemia basal a personas con:
- Historia familiar de diabetes.
- Antecedentes personales de algn tipo de DM transitoria.
- Obesos (IMC mayor de 26).
- Personas mayores de 40 aos con hipertensin arterial o dislipemia.
- Presencia de signos o sntomas y/o de complicaciones de DM.
- Mujeres con diabetes gestacional previa, historia obsttrica mrbida o con hijos
macrosmicos.
- Determinados sndromes y/o consumo de frmacos.
3. Embarazadas entre las semanas 24-28 de gestacin, excepto menores de 25
aos que cumplan los siguientes criterios:
a) no presenten antecedentes familiares de diabetes en primer grado; y
b) el peso sea normal.
La prueba de deteccin recomendada en todos los casos, excepto en el de las gestantes, es
la glucemia en ayunas determinada preferiblemente en laboratorio, aunque tambin puede
realizarse con sangre capilar mediante una tira reactiva
En las mujeres embarazadas se debe realizar el cribaje mediante el test de O'Sullivan entre
las 24 y 28 semanas de gestacin (determinacin de la glucemia 1 hora despus de la
ingesta de 50 gr de glucosa en cualquier momento del da, sin ayuno previo). Si la glucemia
es superior a 140 mg/dl, se realiza el Test de Tolerancia Oral a la Glucosa para confirmar el
diagnstico de diabetes gestacional.
MTODOS DE DETECCIN
Glucemia basal
7
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Debe realizarse en el laboratorio, y tras ayuno nocturno. Un valor elevado debe confirmarse
en una segunda determinacin con al menos 3 das de diferencia .Su sensibilidad
(porcentaje de casos verdaderos detectados) es buena y la especificidad del 100% (casos
normales identificados).
La glucemia capilar en ayunas no se acepta como mtodo diagnstico (aproximadamente es
el 10% ms bajo que en plasma venoso).
Glucemia al azar en sangre capilar
Carece de importancia el tiempo transcurrido desde la anterior ingesta. Es un mtodo
recomendable para personas que relaten sntomas sugerentes de diabetes. Los resultados
deben ser contrastados en laboratorio. Su especificidad no es superior a la determinacin
basal.
Protenas glicadas
La determinacin de hemoglobina glicada es un mtodo ms complejo.
Alta especificidad, pero de baja sensibilidad y el rango de variacin entre los distintos
mtodos de laboratorio es excesivamente amplio. Por todo ello, no deben emplearse como
mtodo de diagnstico, aunque puede ser de utilidad para valorar la hiperglucemia de estrs
(ACV, IAM, etc.) o por frmacos, o para discernir si pudieran ser consecuencia de una
diabetes preexistente no diagnosticada.
Test de tolerancia oral a la glucosa (TTOG) o sobrecarga de glucosa
Su sensibilidad y especificidad son del 100%, pero tiene elevada variabilidad
intraindividual (16,7%); que le restan valor como prueba diagnstica.
La OMS recomienda la realizacin de una nica determinacin a las 2 horas tras 75 g de
glucosa (TTOG a las 2 horas) en sustitucin de la TTOG completa, ya que tiene la misma
sensibilidad y especificidad.
La prueba completa con extracciones a los 30, 60, 120 y 180 minutos se reservar para:
a) el diagnstico de la diabetes gestacional cuando el test de O'Sullivan resulte patolgico;
b) como mtodo para investigar las hipoglucemias no diabticas,
c) para estudiar la secrecin insulnica y otros protocolos de investigacin. Las curvas
planas carecen de significacin patolgica.
Metodologa
No debe practicarse la TTOG si la glucemia basal ya es diagnstico o si existe alguna de
las siguientes condiciones :
a) Enfermedad intercurrente o convalecencia posquirrgica, en cuyo caso se pospondr la
TTOG hasta 3 meses despus de la recuperacin.
b) Encamamiento prolongado.
c) Tratamiento con cualquier frmaco que no pueda ser suspendido 3 das antes.
d) Malnutricin.
Durante los 3 das previos, el paciente debe realizar una dieta libre rica en hidratos de
carbono (> 150 gr/da) y desde 10-12 horas antes permanecer en ayunas. La prueba se
realizar entre las 8 y las 10 de la maana y el paciente deber permanecer
sentado y no fumar durante la prueba. Se administrarn oralmente 75 gr. de glucosa en 250
ml. de agua en el adulto (1,75 g/kg./peso en nios) y 100 g en la embarazada.
Test de O'Sullivan (gestantes)
No precisa preparacin previa, no es necesario estar en ayunas, ni disponer de glucemia
basal, pero no se puede comer ni fumar hasta la extraccin. Se administrarn 50 g de
8
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
glucosa por va oral realizndose la extraccin 1 hora despus para la determinacin de
glucemia. Si los valores son > 140 mg/dl se deber realizar una TTOG.
CLNICA
La sintomatologa ms tpica es poliuria, polidipsia, astenia y prdida de peso
(consecuencia de la hiperglucemia, hiperosmolaridad y proteolisis para la
neoglucognesis).
Otras menos frecuentes son crisis de hipoglucemias, prurito de preferencia genital,
infecciones recurrentes y defectuosa cicatrizacin.
CRITERIOS DIAGNSTICOS
En 1980 se adoptaron a propuesta de la OMS y, basndose en las recomendaciones de 1979
de un grupo de expertos de la ADA, unos criterios diagnsticos uniformes y universalmente
aceptados que definan el diagnstico de diabetes basndose en el riesgo a largo plazo de
presentar complicaciones microvasculares. En julio de 1997 ADA ha adoptado la
modificacin de estos criterios, porque quedaban hasta un 25% de pacientes sin
diagnosticar, y son los expuestos a continuacin:
CRITERIOS DIAGNSTICOS DE DIABETES MELLITUS
Sntomas clsicos y glucemia al azar 200 mg/dl
Glucemia basal > 126 mg/dl
Glucemia a las 2 horas del TTOG 200 mg/dl
GLUCEMIA BASAL ALTERADA (GAB)
Glucemia basal: 110-125 mg/dl
INTOLERANCIA A LOS HIDRATOS DE CARBONO (ITG)
Glucemia de 140-199 mg/dl a las 2 horas del TTOG con 75 g.
- Nota:
- Valores de glucemia en plasma venoso.
9
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
- No se acepta como mtodo diagnstico la glucemia capilar.
- Un valor alterado se debe confirmar en 2 das distintos. En presencia de sntomas intensos
y glucemia 200 mg/dl no es necesaria una segunda determinacin.
El informe de la ADA no recomienda el TTOG como prueba diagnstica, dada su
complejidad e inconvenientes y un coste mayor, lo que ha propiciado una baja utilizacin
en la prctica clnica.
Adems, un grupo de personas presenta concentraciones de glucemia superiores a la
normalidad pero inferiores al valor de 126 mg/dl, al que denominan glucemia basal alterada
(GBA). En el documento se iguala esta nueva categora con la de la intolerancia a la
glucosa.
Una glucemia en ayunas > 126 mg/dl es el punto de corte que mejor se corresponde con
una glucemia > 200 mg/dl tras la sobrecarga de glucosa y marca, asimismo, el valor de GB
a partir del que aumenta de forma exponencial la prevalencia de complicaciones
microvasculares.
FACTORES DE RIESGO
Parece que el riesgo para la DM tipo 2 es multifactorial, mientras que la DM tipo 1 (DMID)
se asocia a marcadores genticos e inmunolgicos y probablemente el factor
desencadenante lo constituyan algunas infecciones vricas y/o toxinas.
Edad
La prevalencia de la diabetes tipo 2 se incrementa a medida que la edad aumenta, con cifras
mximas en la vejez; sin embargo, entre los obesos la mayor incidencia se registra entre los
40 y 60 aos.
En la DM tipo l (DMID), el pico se sita en el grupo de edad de 10- 13 aos.
Factor gentico
La existencia de antecedentes familiares de diabetes se recoge en el 12,7 % de los
diabticos, mientras que slo ocurre en el 2 % de la poblacin no afecta.
Esta fuerte agregacin familiar es ms importante para la DM tipo 2 (en gemelos
homocigotos el riesgo de padecerlo es del 100%, mientras que en la DM tipo 1 es slo del
50%).
Marcador inmunolgico
En la DM tipo 1 (pero no en la DM tipo 2) se ha comprobado una clara asociacin con la
presencia de determinados tipos de antgenos de histocompatibilidad sistema HLA (un
hermano de un DM tipo 1 tiene un riesgo del 15 % si es HLA idntico, un 4,5 % si lo es
parcialmente y menos del 1 % si no existe identidad).
Nutricin
Las personas cuya dieta incluye alto consumo de hidratos de carbono simples y
disminucin de la ingesta de fibra, y con un hbito de vida sedentario, muestran una mayor
tendencia a la obesidad y diabetes. Se ha hallado una asociacin entre un incremento en las
tasas de incidencia de la DM tipo 1 y el consumo de carnes ahumadas.
besidad
Es el factor ms relacionado con la aparicin de DM tipo 2 o ITG.
Infecciones vricas
El posible origen vrico de la DM tipo 1 parte de la observacin epidemiolgica de su
mayor incidencia en determinadas estaciones (otoo e invierno). Otros argumentos seran:
10
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
el inicio clnico abrupto, las lesiones pancreticas (insulinitis), el aislamiento ocasional en
el pncreas del virus Coxsackie B4, los ttulos elevados de distintos anticuerpos antivricos
en el momento del inicio y la posibilidad de producir modelos de diabetes animal mediante
la inoculacin de distintos virus. Es posible que el sistema inmunolgico confunda sta u
otras protenas vricas con las existentes en la clula , iniciando as su destruccin.
Agentes qumicos
Los epidemilogos han demostrado que la lactancia materna ofrece un efecto protector
frente a la DMID y que la exposicin temprana a sustitutos de la leche materna estn
asociados con el riesgo de padecer la DMID, probablemente a travs de un antgeno de la
leche de vaca que actuara como desencadenante, atacando las clulas de los islotes
TIPOS DE DIABETES
Segn la clasificacin de la OMS de 1985 la diabetes y otros trastornos de la tolerancia a la
glucosa se clasifican en:
Diabetes mellitus (DM)
DM tipo1 o insulinodependiente (DMID).
DM tipo 2 o no insulinodependiente (DMNID).
Diabetes asociadas aciertas situaciones o sndromes genticos
Defectos genticos de la funcin beta
Defectos genticos en la accin de la insulina
Enfermedades del pncreas exocrino
Endocrinopatas
Inducidas por frmacos
Infecciones
Formas infrecuentes de origen inmune
Otros sndromes genticos
Trastornos de la regulacin de la glucosa
Intolerancia a la glucosa (IG)
Glucemia basal alterada (GBA)
DM tipo 1 o insulinodependiente (DMID)
Son pacientes generalmente delgados, de inicio agudo o subagudo antes de los 30 aos,
pero puede presentarse a cualquier edad. Tienen poca reserva insulnica, por lo que
precisan de insulina de por vida para evitar la tendencia a la cetosis y la muerte. Se asocia a
la presencia de algunos antgenos de histiocompatibilidad y a fenmenos de
autoinmunidad (presencia de anticuerpos antiislotes pancreticos y antiinsulina).
DM tipo 2 o no insulinodependiente (DMNID)
Se caracteriza por ausencia de cetosis, inicio insidioso y existencia de antecedentes
familiares. Suele asociarse a obesidad (el 60-80% de los casos) En los pacientes con
diabetes tipo 2, la hiperglucemia es el resultado de la combinacin de dos factores: una
resistencia a la insulina de los tejidos perifricos y una disminucin o alteracin de la
secrecin de insulina. La importancia de cada uno de los factores es variable en cada
11
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
individuo, predominando la resistencia en los obesos (mantienen an durante aos una
secrecin de insulina normal / elevada) y la insulopenia en las personas con normopeso.
Otros tipos especficos de diabetes
Se incluyen aquellos casos de DM en los que existe una clara etiologa y/o relacin con
procesos patolgicos.
Glucosa basal alterada (GBA) e intolerancia a la glucosa (ITG)
Los trminos GBA e ITG definen una alteracin de la regulacin de la glucosa intermedia
entre la normalidad y la diabetes.
La GBA incluye a individuos con concentraciones glucosa en ayunas > 110 mg/dl < 126
mg/dl.
La intolerancia a la glucosa se diagnostica cuando la glucemia a las 2 horas de la
administracin de 75 g de glucosa se sita en valores superiores a 140 mg/dl, pero es
inferior a 200 mg/dl. Puede asociarse a obesidad o a otras enfermedades (IG secundaria).
Los individuos con GBA o IG pueden desarrollar una diabetes. Los factores
predictores de desarrollo de una DM sintomtica son una cifra basal de glucemia ms
alta, la existencia de obesidad, dislipemia, o IG detectada a raz de algn sntoma / signo
sugestivo de diabetes.
Los individuos de este grupo pueden desarrollar una diabetes, en general de tipo
2, permanecer en este estado o normalizar la glucemia. No desarrollan complicaciones
microvasculares, pero existe una prevalencia aumentada de enfermedades macrovasculares.
Diabetes gestacional
Es la diabetes diagnosticada en el curso del embarazo, en una mujer no diagnosticada
previamente.
Se acompaa de un alto riesgo de complicaciones obsttricas y perinatales. Por ello el
objetivo es conseguir la normoglucemia durante todo el embarazo.
En la mayora de los casos la curva de glucemia se normaliza despus del parto, pero
conviene mantener un control anual, pues el 29 % de estas mujeres desarrollan una
DM en los 5-10 aos siguientes al parto, porcentaje que puede alcanzar el 60 % a los 15
aos (Ellemberg, 1990).
Otros tipos de diabetes:
Diabetes tipo MODY ( diabetes del adulto que debuta en personas jvenes) que se
caracterizan por una necesidad baja de insulina y un historia familiar de diabetes.
Diabetes tipo LADA ( diabetes autoinmune latente del adulto) que es una diabetes
tipo 1 de comienzo en la edad adulta.
TRATAMIENTO.OBJETIVOS
El objetivo del tratamiento es la compensacin diabtica, es decir, mantener cifras de
glucosa en sangre normales. Se intentarn conseguir cifras ptimas, aunque a veces es
difcil conseguirlo, como ocurre cuando:
- La labilidad es acusada.
- Con la compensacin ptima se producen hipoglucemias.
- El ejercicio o la actividad es muy distinto de uno a otro da.
- Puede causar trastornos psicolgicos, laborales, etc.
12
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Entonces nos conformaremos con cifras aceptables evitando la mala compensacin. El
control metablico depende de tres pilares fundamentales:
DIETA,EJERCICIO, INSULINA O ADO
Esquemticamente el tratamiento a seguir ser:
DM tipo 1: Dieta, ejercicio e insulina.
DM tipo 2: 1 dieta y ejercicio, y si no es suficiente; 2 antidiabticos orales, y si no
es suficiente; 3 insulina.
DIETA
SOPORTE NUTRICIONAL
El soporte nutricional en las personas diabticas es esencial para mantener un estado
metablico dentro de lmites normales, pero adems de mejorar el control glucmico, una
dieta equilibrada puede reducir el riesgo de enfermedad cardiovascular, ya que el control de
los niveles de lpidos en sangre puede retrasar el desarrollo de arteriosclerosis.
Los objetivos nutricionales en la DM son los siguientes:
Alcanzar el control glucmico para reducir la frecuencia de complicaciones como
retinopata, nefropata y neuropata.
Disminuir la asociacin con otras enfermedades y/o factores de riesgo
cardiovascular como obesidad, hipercolesterolemia, hipertrigliceridemia e
hipertensin.
Aportar una cantidad adecuada de caloras en la dieta para mantener el peso ideal
disminuyendo la obesidad, adecundolas en situaciones especiales de crecimiento,
embarazo, lactancia y enfermedades hipermetablicas.
Integrar a los miembros de la familia en el programa de educacin diabetolgica,
para seguir las mismas recomendaciones que la persona con DM.
Prevenir y tratar las complicaciones agudas de la terapia insulnica
Se debe conseguir una dieta individualizada para cada persona para que la adherencia a
largo plazo sea buena.
En la DM tipo 1 es fundamental la relacin dieta, ejercicio e insulina. Deben
mantener un control en los horarios de comida, en el reparto de los alimentos a lo largo del
da (sobre todo de hidratos de carbono, constantes y regulares) y la cantidad, sincronizado
con la administracin de insulina. Se recomienda repartir los alimentos en 5 6 tomas al
da.
Las necesidades de energa en funcin del peso y el nivel de actividad, quedan recogidas en
la siguiente tabla:
NECESIDADES ENERGTICAS
13
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
SEDENTARISMO
MODERADO
ACTIVO
SOBREPESO
20-25 kcal/kg
30 kcal/kg
35 kcal/kg
NORMAL
30 kcal/kg
45-50 kcal/kg
40 kcal/kg
DESNUTRICIN
25 kcal/kg.
40 kcal/kg
45-50 kcal/kg
La mayora de los diabticos necesitan la formulacin de un plan de comidas especfico. En
este sentido pueden resultar tiles las listas de intercambios de equivalentes de alimentos.
En la DM tipo 2 lo fundamental es mantener un peso adecuado. Mientras tengan una
secrecin insulnica endgena significativa, conviene que hagan slo tres comidas al da,
separadas por 4 5 horas, para que d tiempo a que esa insulina acte y disminuya las
cifras de glucemia antes de la siguiente toma.
En personas obesas es necesaria una dieta hipocalrica equilibrada (20-25 Kcal/kg del peso
ideal) y se recomendar realizar ejercicio fsico habitual.
Durante el embarazo se recomienda que a partir del 2 trimestre se aumente la ingesta en
unas 300 kcal/da y 500 kcal/da en la lactancia, con mayor aporte de protenas.
HIDRATOS DE CARBONO
Deben constituir el 50-60% del total de la ingesta calrica.
Los hidratos de carbono que ms rpidamente pasan a la sangre son los simples,
produciendo importantes elevaciones de la glucemia postprandial (ndice glucmico tras
la ingesta). Los polisacridos son de estructura compleja y su absorcin es ms lenta, por lo
que no deben restringirse, protegen de la cetosis y contribuyen a estabilizar el nivel de
glucemia. Los ms importantes son el glucgeno (animal) y el almidn (vegetal),
contenidos en las legumbres, cereales, pan, y pasta. El arroz, patatas (polisacridos) y la
fructosa (monosacrido) presentan un ndice glucmico alto, sern restringidos
moderadamente y preferiblemente acompaados de otros alimentos ricos en fibras, con el
fin de enlentecer la absorcin. Se suprimirn los de absorcin rpida, como azcares
refinados y alimentos que los contengan.
En conclusin, en la dieta del diabtico es preferible tomar en primer lugar los hidratos de
carbono de absorcin lenta, ricos en fibra, pues los de accin rpida aumentan bruscamente
la glucemia. Los de absorcin rpida podr tomarlos en caso de efectuar un esfuerzo fsico
y cuando el paciente se encuentre en peligro de hipoglucemia.
PROTEINAS
Deben constituir el 10-20% del total de las caloras.
Se recomienda aumentar en lo posible el consumo de protenas de origen vegetal
(cereales y legumbres), a expensas de las de origen animal, por su menor contenido en
14
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
grasas. Aunque se han realizado numerosos estudios cuyo objetivo era reducir la aparicin
de insuficiencia renal disminuyendo el aporte de protenas, se ha llegado a la conclusin de
que en el nico caso en que se podran restringir es una vez instaurada la nefropata.
GRASAS
Aportarn el 30-35% del total de las caloras diarias.
Deben reducirse las saturadas (generalmente son animales), sustituyndolas por
poliinsaturadas (vegetales) para prevenir la hiperlipemia, factor de riesgo cardiovascular, a
la que el diabtico tiene mayor tendencia. Se aconsejar aumentar el consumo de pescado,
aceite de oliva y leche descremada.
LA FIBRA
En el diabtico mejora la tolerancia a la glucosa, reduce la respuesta postprandial glucmica
y de insulina y mejora el control glucmico y la glucosuria. Adems, es beneficiosa para
mantener la funcin gastrointestinal normal y reduce el nivel de triglicridos. Los
mecanismos propuestos para explicar los efectos de la fibra en el control glucmico y
respuesta a la insulina son los siguientes:
Disminuye la liberacin de hormonas intestinales.
Disminuye el tiempo de trnsito intestinal.
Aumenta la sensacin de saciedad
Forma geles que secuestran a la glucosa.
Asla a los carbohidratos de la digestin enzimtica.
Inhibe la digestin de carbohidratos complejos.
Forma cidos grasos de cadena corta en el colon.
Incrementa la sensibilidad a la insulina.
Se aconsejar el consumo de la fruta con piel, verduras, cereales integrales y legumbres.
ALCOHOL
No es aconsejable su consumo por el alto contenido calrico (7 kcal/gr) y por favorecer la
aparicin de hipoglucemias, al disminuir la glucognesis heptica. La cerveza, adems de
aportar alcohol, tiene una gran cantidad de hidratos de carbono, por lo que su uso debe ser
prohibido o muy restringido. El alcohol se prohibir si presenta neuropata,
hipertrigliceridemia y consumo de antidiabticos orales.
EDULCORANTES Y OTROS
Los edulcorantes deben preferirse los acalricos (sacarina, aspartamo), frente a la fructosa
y el sorbitol, que aportan caloras. Los alimentos para diabticos no son aconsejables
porque no facilitan el cumplimiento de la dieta y frecuentemente aportan gran cantidad de
caloras e hidratos de carbono.
El uso de la sal debe ser con moderacin, para prevenir la aparicin de enfermedades
cardiovasculares.
EJERCICIO FSICO
El ejercicio mejora la utilizacin de la glucosa en el msculo, aumenta la sensibilidad
hstica a la insulina, disminuye los niveles de glucemia, contribuye al mantenimiento del
peso, aumenta los niveles de lipoprotenas de alta densidad (HDL) y disminuye las
lipoprotenas de baja densidad (LDL), y de triglicridos. Estos beneficios se ponen de
manifiesto en unos 15 das, pero desaparecen rpidamente (2-3 das) si cesa el ejercicio.
15
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Por ello debe realizarse ejercicio aerbico y moderado (caminar, nadar, bicicleta) de forma
regular (una hora, entre 3 y 5 das a la semana, y a ser posible diario) e intensidad
lentamente progresiva, recomendndose el perodo postprandial.
No obstante, antes de iniciarse un programa de actividad fsica, debe valorarse la
existencia de contraindicaciones, por lo que no debe recomendarse en las siguientes
situaciones:
- Incapacidad para reconocer la hipoglucemia.
- Mal control metablico (glucemia>300 mg/dl o cetosis).
- Enfermedad aguda intercurrente.
Con mucha vigilancia en caso de:
- Patologa severa asociada a infarto de miocardio o cardiopata isqumica.
- Retinopata proliferativa.
- Neuropata diabtica (segn limitaciones).
Los riesgos de realizar ejercicio fsico son:
- Hipoglucemia, es el ms frecuente. Se recomendar:
. Ingerir un suplemento de dieta antes de realizarlo.
. Practicarlo con algn compaero.
. Reconocerla y tratarla de inmediato.
Si se administra insulina, adems:
. Evitar realizarlo con el mximo efecto insulnico.
. Inyectar la insulina en el abdomen.
- Lesiones en los pies, entonces debern usar calzado apropiado y mantener una higiene
escrupulosa.
- Riesgos cardiovasculares.
- Hemorragia vtrea o desprendimiento de retina, por ello deber evitar ejercicio brusco,
isotnico y la posicin baja de la cabeza.
ANTIDIABTICOS ORALES
Los antidiabticos orales (AO) son medicamentos que se valen de la insulina que queda en
el pncreas, estimulndolo para que libere ms insulina (efecto esponja). Slo pueden
actuar si el pncreas sigue en condiciones de producir insulina. Alguno de los AO puede
aumentar la sensibilidad a la insulina.
Bsicamente son de dos tipos: las biguanidas, de uso en casos muy concretos y
las sulfonilureas, que exprimen el pncreas y potencian la accin de la insulina existente.
Para que un AO controle la glucemia de forma adecuada es necesario tomarlo con un
horario recomendado, 1/2 hora antes de las comidas. Si se producen transgresiones
dietticas no es posible corregirlas con un comprimido ms. En caso de olvidar una dosis,
se tomar lo antes posible, no doblando la dosis en la toma siguiente.
En caso de enfermedad, no hay que dejar de tomar los AO ya que en estas situaciones el
organismo necesita ms insulina.
En ciertas diabetes, ms frecuentemente en personas mayores, se puede utilizar
el AO y la insulina como terapia conjunta para regular los niveles de glucosa en sangre.
SULFONILUREAS
La accin de las sulfonilureas consiste en estimular la sntesis pancretica de insulina, y
aumentar la sensibilidad de los receptores tisulares a la insulina, posibilitando el uso de
16
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
glucosa por los tejidos. Se absorbe rpidamente en el tracto digestivo, se elimina por va
biliar, excretndose por las heces. La hiperglucemia disminuye la absorcin.
Indicado en DM iniciadas despus de los 40 aos, en diabticos con menos de 5
aos de evolucin, peso normal o moderadamente aumentado y buena respuesta a
la dieta.
Contraindicado en DM tipo 1, insuficiencia heptica, renal, cardiaca, en
situaciones de cetoacidosis o precoma hiperosmolar, microangiopata avanzada,
gangrena, embarazo, alergia a sulfonilureas. Y otras temporales son ciruga, infecciones
y traumatismos.
El efecto secundario ms importante es la hipoglucemia,(que debido a su larga vida media
puede prolongarse durante 24-48 h) es ms frecuente en ancianos y en malnutricin, ingesta
excesiva de alcohol, ejercicio inhabitual y coexistencia con insuficiencia renal o heptica.
Otros son los gastrointestinales, erupciones cutneas, etc.
BIGUANIDAS
Las biguanidas tienen las siguientes acciones:
a) estimulan la captacin de glucosa por el tejido,
b) disminuye la gluconeognesis y la liplisis,
c) disminuye la absorcin intestinal de glucosa,
d) reduce los niveles de LDL-colesterol,
e) tienen un moderado efecto anorexgeno.
Se absorbe de forma lenta a travs del tubo digestivo, no se metaboliza, siendo eliminada
por las heces y la orina. Tiene una vida media de 12 horas.
La Metformina es el nico compuesto empleado actualmente. Solo est indicada en DM
tipo 2 con sobrepeso que no se controlan con la dieta, a pesar de seguirla y/o hiperlipemia.
Contraindicada en insuficiencia renal, enfermedad cardiovascular o respiratoria
severa, en alcohlicos y en mayores de 65 aos.
Los efectos secundarios ms frecuente son los gastrointestinales: nuseas, vmitos, diarrea
y anorexia, ceden con el tiempo y son mnimos si el tratamiento se inicia progresivamente.
Rara vez produce acidosis lctica, y nunca producen hipoglucemias.
ACARBOSA
Pertenece al grupo de los inhibidores de las alfa-glicosidasas.
Son frmacos con accin slo entrica y sin riesgo de hipoglucemia, enlentece la absorcin
de los hidratos de carbono, reduciendo la hiperglucemia postprandial y de triglicridos
tambin. Indicado en diabticos tipo 2 obesos con elevaciones moderadas de la glucemia.
En ancianos en un frmaco seguro pues no produce hipoglucemias. El efecto secundario
ms frecuente, en un 60%, es flatulencia, meteorismo, sobre todo al inicio del tratamiento.
Reducen el efecto de la acarbosa los anticidos y la colestiramina.
INSULINOTERAPIA
ESTRUCTURA Y FUNCIONES
La insulina es una hormona formada en los islotes de Langerhans del pncreas, en las
clulas Betacomo proinsulina. sta es una protena formada por dos molculas de insulina
y un pptido de conexin (pptido C). Es lanzada desde el pncreas al organismo
continuamente, en proporcin directa de los niveles de glucemia. En sangre se separa el
pptido C, quedando libre la insulina.
17
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Su principal funcin es promover el almacenamiento de las fuentes energticas (glucosa y
lpidos) y su utilizacin en las correspondientes clulas. Es por tanto un factor anablico:
- Promueve la glucognesis.
- Inhibe la neoglucognesis.
- Facilita la entrada de glucosa y aminocidos en la clula.
- Favorece el depsito de grasa en el tejido adiposo, reduciendo la liplisis.
TIPOS DE INSULINAS
La insulina humana o de animales se caracteriza por actuar rpidamente y durante un
espacio de tiempo corto. Se prepara en solucin cristalina que puede ser inyectada por
cualquier va, incluida la IV . Para retrasar su absorcin y prolongar su accin se han
utilizado diversas tcnicas:
a) adicionar cantidades equimolares de protamina, lo que origina la insulina NPH;
b) obtener cristales de insulina y zinc de diverso tamao, dependiendo la velocidad de
absorcin del tamao de los cristales :insulinas semilenta y ultralenta;
c) combinar fracciones diversas de insulina regular y retardada, con el fin de que el
comienzo sea rpido y la duracin prolongada: insulinas bifsicas. Todas estas
modificaciones originan preparados en suspensin que no se pueden administrar por va IV.
Las insulinas se pueden clasificar:
Segn su origen:
ANIMAL: procedentes del pncreas de buey, cerdo o bovino.
HUMANA: pueden ser de:
. Recombinacin del ADN: de las bacterias Escherichia Coli.
. Semisinttica: sustituyendo un aminocido de la insulina porcina.
Segn la duracin de sus efectos:
La insulina rpida es la nica que puede administrarse por va IV e IM, adems de SC. Al
inyectarse antes de cada comida acta durante la digestin, de forma parecida a la secrecin
normal del pncreas, pero sin efecto entre las comidas. En la siguiente tabla se exponen las
diferencias en general de las insulinas de accin rpida, intermedia y lenta, va (SC)
INICIO
PICO MX
DURACIN
INSULINA
ULTRARRPIDA
15 minutos
30-60 minutos
4 horas
INSULINA RPIDA
30 minutos
2-4 horas
6-8 horas
INSULINA
INTERMEDIA
1-2 horas
4-8 horas
18-24 horas
INSULINA LENTA
3-4 horas
10-20 horas
28horas
18
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Sin embargo, estos valores son slo aproximativos porque pueden variar segn la
intensidad de la hiperglucemia, la contribucin de los mecanismos de regulacin, variable
de un diabtico a otro, y el ttulo de anticuerpos de insulina, ya que stos tienden a
prolongar la vida media de la insulina. Es preciso ajustar la dosis a cada paciente.
No todas las insulinas tienen la misma accin, varan principalmente, por su velocidad de
accin, existiendo unas insulinas de corta duracin o "rpidas" y otras, que combinadas con
sustancias "retardadoras" van alargando su tiempo de accin, denominadas insulinas
"lentas", "semilentas" e "isfanas", hasta llegar a las insulinas de duracin prolongada o
"ultralentas" que pueden actuar durante un da o ms.
Nota: si en una misma jeringa hay que mezclar insulina rpida y lenta o intermedia,
se deber cargar primero la rpida.
VAS DE ADMINISTRACIN
Se puede administrar a travs de las siguientes vas:
- Va subcutnea la ms usada. Se utilizan por esta va todas las insulinas.
- Va intravenosa se utiliza en intervenciones quirrgicas y en coma diabtico.
El tipo de insulina ha de ser siempre rpida.
- Va intramuscular puede utilizarse en caso de cetoacidosis si no es posible la va
intravenosa. Slo insulina rpida.
- Va intraperitoneal: es ms fisiolgica que cualquiera de las mencionadas, pues la insulina
va al hgado en primer lugar. Se usa slo rpida, en dilisis.
ZONA DE INYECCIN
Las partes del cuerpo donde se puede inyectar la insulina son:
- Muslos: cara anterior y externa.
- Nalgas: cuadrantes superior y externos.
- Abdomen: desde un par de dedos debajo de las costillas, hasta un par de dedos por debajo
del ombligo, excepto unos 2 cm alrededor del ombligo.
- Brazo: cara externa-superior.
Hay que cambiar diariamente el sitio de la inyeccin, pero no la zona, puesto que la
absorcin es distinta. Se debe separar unos 2 cm una puncin de otra, de forma que pase
ms de un mes entre dos inyecciones puestas en el mismo sitio.
TCNICA DE INYECCIN
Los pasos a seguir para inyectar la insulina son los siguientes, y as se lo explicaremos al
paciente:
a) Lavarse las manos con jabn.
b) Coger un trozo de algodn mojado en un desinfectante.
c) Si la insulina que se va a utilizar es retardada, invertir el frasco y rodarlo entre las palmas
de la mano.
d) Limpiar el tapn del frasco con el algodn mojado en un desinfectante y dejarlo secar.
e) Quitar el capuchn protector de la aguja y llenar la jeringa con una dosis de aire igual a
la dosis de insulina que queremos coger.
f) Inyectar el aire en el frasco de insulina y luego con la jeringa y el frasco a la altura de los
ojos aspirar la dosis correspondiente de insulina. Si ha entrado aire en la jeringa, darle unos
19
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
golpecitos para hacer subir las burbujas para eliminarlas. A veces para que suban las
burbujas es necesario despinchar la jeringa del frasco.
g) Una vez cogida la insulina y mientras se prepara la zona de inyeccin se debe poner a la
aguja el capuchn estril.
h) Si la zona donde se va a inyectar la insulina no est limpia, lo mejor es limpiarla con
agua y jabn y si no con un desinfectante, pero dejndolo secar antes de pinchar.
i) Se coge la jeringa como una pluma estilogrfica con una mano, y con la otra se coge
hacia arriba un pliegue de la piel.
j) La inclinacin de la aguja sobre la piel al pinchar ha de ser de 45 a 90, depende de la
cantidad de grasa que hay debajo de la piel y de la longitud de la aguja. Lo correcto es que
la insulina quede debajo de la grasa y por encima del msculo. Si hay mucha grasa o si la
aguja es corta se pinchar vertical (90), pero si hay poca grasa o si la aguja es larga, se
pinchar inclinada (45).
k) Soltar el pliegue de la piel y con la mano libre se tira del mbolo 1-2 U, si saliera sangre
no inyectar la insulina, hay que sacar la aguja y empezar en otro lugar. Si no hay sangre se
empuja el mbolo hasta el final para inyectar la insulina.
l) Sacar la aguja de la piel despacio y colocar el algodn sobre la zona de inyeccin. No dar
masaje. El hecho de que salga alguna gotita de sangre al sacar la jeringa carece de
importancia siempre y cuando se haya aspirado antes de inyectar y no haya salido sangre.
Con esta buena tcnica y las insulinas tan purificadas que actualmente se usan, es raro que
aparezcan anomalas en el sitio de la inyeccin, pero si aparecieran bultos, dolor,
enrojecimiento o cualquier alteracin, se debe consultar al servicio sanitario.
EFECTOS ADVERSOS DE LA INSULINA
Las propias de la insulinoterapia son dos:
1. Lipodistrofia
Se trata de reacciones de atrofia o hipertrofia en el tejido celular subcutneo de los sitios de
inyecciones. Con las insulinas modernas ya no suele ocurrir. Se evita variando el punto de
inyeccin.
La lipohipertrofia consiste en la aparicin de tumores de tejido adiposo provocados por el
efecto lipognico de la insulina.
La lipoatrofia consiste en la desaparicin del tejido celular subcutneo en los lugares de
inyeccin de la insulina
2. Respuesta inmunolgica
Los preparados de insulina poseen capacidad antignica que dan origen a dos tipos de
reacciones: alrgicas, debidas frecuentemente a contaminantes de preparado (proinsulina,
glucagn, productos de degradacin de la insulina), y de resistencia, por aparicin de
anticuerpos anti-insulina.
Las reacciones alrgicas han disminuido con la comercializacin de las insulinas de cerdo,
y fundamentalmente de la insulina humana semisinttica. En cuanto a la resistencia
insulnica, la porcina ha servido para mejorar la alergia a la bovina, y la humana puede
servir al paciente con resistencia crnica.
3. Resistencia insulnica
Se define como la existencia de unas necesidades diarias de insulina > 200 U/da en
ausencia de cetosis y/o de enfermedades intercurrentes.
Esta situacin es consecuencia de la falta de sensibilidad del hgado y los tejidos perifricos
a la insulina. La resistencia a la insulina est condicionada por varios factores: disminucin
20
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
del nmero de receptores perifricos a la insulina (en la obesidad y en la hiperglucemia);
reduccin de la fijacin de la insulina a sus receptores; y alteraciones en los mecanismos
post-receptores. Aunque en algunos casos se debe a alteraciones de las clulas beta del
pncreas, o bien el desarrollo de anticuerpos frente a la insulina, a partir de una fuente
exgena de insulina. La resistencia a la insulina se asocia frecuentemente a la DM tipo 2.
FACTORES QUE MODIFICAN LA ABSORCIN DE INSULINA
La velocidad de absorcin de la insulina por va SC depende de numerosos factores como:
Zona o lugar de inyeccin:
De mayor a menor rapidez de absorcin anatmica es la siguiente:
ABDOMEN > DELTOIDES > MUSLO > GLUTEO
Profundidad de la inyeccin:
Se absorbe mejor y ms rpidamente cuando se administra debajo de la piel e
intramuscularmente.
Velocidad de absorcin:
El calor local o ambiental, el masaje local y el ejercicio de la extremidad inyectada
favorecen la absorcin porque incrementan el flujo sanguneo.
El fro, el estrs y el tabaquismo disminuyen la velocidad de absorcin.
Concentracin de la insulina:
Las concentraciones de insulina bajas (unidades/cc) facilitan una absorcin ms rpida.
Tipos de insulina
Las insulinas humanas se absorben ms rpido que las porcinas o bovinas.
Mezclas de insulina:
Las mezclas de insulina Regular con NPH no varan la velocidad de absorcin frente a la
administracin por separado.
Las insulinas Lenta o Ultralenta reducen el efecto rpido de la Regular, por el exceso de
zinc que se fija a la insulina Regular
Concentracin de glucosa en sangre:
Niveles altos de glucemia, superiores a 250 mg/dl retardan el pico mximo de absorcin en
unos 40 minutos y prolongan la accin.
Anticuerpos anti-insulina:
Alteran el pico plasmtico, prolongan su actividad y retrasan la recuperacin de una
hipoglucemia.
Degradacin fisiolgica de la insulina en el lugar de inyeccin
Del 20 al 50% de la insulina inyectada subcutneamente se degrada localmente.
Variacin individual:
Existen diferencias entre individuos hasta de un 50% en la velocidad de absorcin.
FRMACOS QUE ALTERAN EL EFECTO INSULNICO
21
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
El efecto insulnico pretende disminuir la glucemia, as hablar de frmacos que disminuye
el efecto insulnico, es lo mismo que decir que no permiten disminuir la glucemia, es decir,
son frmacos hiperglucemiantes. Aclarado este concepto, a continuacin se describen que
frmacos aumentan o disminuyen el efecto insulnico.
DISMINUYEN EL EFECTO
POTENCIAN EL EFECTO
Simpaticomimticos Diazxido
Corticoides Fenitona
Tiroxina Antidepresivos tricclicos
Anticonceptivos orales Litio
Heparina Fenotiazina
Diurticos
Alcohol
Beta-bloqueantes
Anfetaminas
Tetraciclinas
Ciclofosfamida
Anabolizantes
CONSERVACIN DE LA INSULINA
Se deben seguir las siguientes pautas:
- Al comprar el vial fijarse la fecha de caducidad.
- Conservacin en la nevera, NUNCA CONGELARSE. Evitar temperaturas superiores a
30C o menores de 2C, porque puede la insulina congelarse o precipitarse, disminuyendo
su potencia de accin.
- El vial que se est utilizando se puede mantener a temperatura ambiente, protegido del sol
y el calor. En verano o viajes se pueden guardar en neveritas, o bien entre cubitos de hielo.
- Si hay que mezclar dos insulinas, procurar que sean del mismo laboratorio.
Una vez cargada la mezcla administrarla inmediatamente pues la demora altera la
composicin.
- Disponer siempre de una reserva de viales en previsin de circunstancias.
SITUACIONES ESPECIALES DEL TRATAMIENTO CON INSULINA
Fenmeno del Alba: describe la tendencia normal de la glucosa plasmtica a
aumentar en las primeras horas de la maana, antes del desayuno. Tendencia
exagerada en pacientes DMID tipo 1. Los niveles de glucosa en ayunas aumentan
por un aumento en la produccin heptica de glucosa, que puede ser secundario a la
oleada de hormona de crecimiento que se produce a medianoche
Fenmeno Somogyi: notable aumento de la glucemia en ayunas con elevacin de
cuerpos cetnicos, tras un perodo de hipoglucemia (hiperglucemia
posthipoglucemia). Despus de un perodo de hipoglucemia, se ponen en marcha la
accin de hormonas contrarreguladoras que van a producir hiperglucemia. Si la
hipoglucemia es nocturna y no se detectan los sntomas, encontraremos niveles
aumentados en la glucemia basal, que no se corregirn con incrementos de la
insulina, sino todo lo contrario
22
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
COMPLICACIONES AGUDAS
Las complicaciones agudas son generalmente las metablicas, como las hipoglucemias,
coma hiperosmolar o cetoacidosis.
HIPOGLUCEMIAS
Definicin:
La definicin de hipoglucemia es bioqumica, cuando la concentracin de glucosa en
sangre es inferior a 50-60 mgr/dl. Normalmente el cerebro depende constantemente de la
glucosa para sus necesidades energticas, siendo vulnerable a la depleccin aguda de
glucosa circulante, cifras de 50 mg/dl de glucosa en sangre, y dependiendo del grado de
tolerancia individual (no siempre es necesario alcanzar la cifra de 50 mg/dl) aparecen
signos y sntomas dependientes del sufrimiento celular cerebral. La aparicin de los
sntomas depende de dos factores:
La brusquedad del descenso, de forma que el descenso gradual puede no
acompaarse de sntomas hasta valores inferiores a 50 mg/dl
Los niveles de glucemia previos, en pacientes con niveles previos muy elevados,
una disminucin de 70-80 mg/dl puede desencadenar sntomas
Mecanismo de accin:
Ante el dficit de glucosa en sangre se activa la glucogenolsis (se obtiene glucosa del
glucgeno heptico y muscular). Si se prolonga en el tiempo sin ingerir hidratos de
carbono, se activa la neoglucognesis y el sistema vegetativo simptico, liberando
catecolaminas y glucagn (que inhibe la accin de la insulina) y las hormonas de
contrarregulacin (GH, ACTH, Cortisol) cuyo objetivo es aumentar la glucemia.
Estos mecanismos compensadores tratan de evitar el dficit de glucosa en el SNC, pero si
no lo consiguen produce afectacin neuroglucopnica.
Manifestaciones clnicas:
Los sntomas estn relacionados con la activacin del sistema neurovegetativo y la
depleccin de glucemia del SNC
Las manifestaciones vegetativas de predominio simptico ms caractersticas son el
temblor, sudoracin fra y ansiedad; otras son sensacin de hambre, palidez cutnea,
aumento de la frecuencia cardiaca y midriasis.
Si afecta al SNC, las manifestaciones neuroglucopnicas son cefalea, somnolencia,
alteracin de la conducta y confusin, las ms frecuentes; otras son disminucin de la
frecuencia cardiaca, la temperatura y los reflejos tendinosos, incluso convulsiones, coma y
miosis.
Especial vigilancia deben tener aquellos pacientes en tratamiento con - bloqueantes
porque inhiben las manifestaciones simpticas y la hipoglucemia cursa con una
sintomatologa pobre: fatiga, cefalea, falta de concentracin, somnolencia o labilidad
emocional.
Tratamiento:
Ante la duda es preferible tratar la hipoglucemia y no retrasar el tratamiento hasta
confirmarlo.
23
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Hipoglucemia leve: cursa con ansiedad, sudoracin fra, temblor y sensacin de
hambre.
Se debe ingerir hidratos de carbono de absorcin rpida (una racin de 10 gr = 1 vaso de
leche o zumo, 2 terrones o cucharaditas de azcar o 110 ml de una cola). Se repetir si a los
10 15 minutos no ha cedido la clnica.
Hipoglucemia moderada: es la que cursa con confusin, visin borrosa y agresividad.
Se debe ingerir hidratos de carbono de absorcin rpida y si transcurridos 5 10 minutos
no ha cedido o mejorado la clnica se administrar glucagn IM o SC En pacientes con
cardiopata isqumica clnicamente activa se usar con cautela, o mejor utilizar glucosa
hipertnica IV (Glucosmn R50) o por va rectal si no demora el tratamiento.
Si la hipoglucemia moderada o leve se produjo por las sulfonilureas, se realizarn controles
de glucemias capilares las primeras 24 horas (mnimo 4 veces al da), incluso nocturna, se
suspendern las sulfonilureas y se advertir de la posibilidad de que ocurran nuevos
episodios.
Hipoglucemia grave: cursa con convulsiones, inconciencia, coma. Se administrar
perfusin IV de glucosa del 10% al 50%.
Nota: Si estaba con insulina, por lo general nunca debe suprimirse la administracin de
insulina correspondiente para despus del episodio hipoglucmico, aunque deber reducirse
en un 20% a un 30%.
COMA HIPERGLUCEMICO, HIPEROSMOLAR, NO CETSICO
Introduccin:
Es una de las crisis que pone en peligro la vida, con una mortalidad de hasta el 40-60% de
los comas hiperglucmicos.
Es ms frecuente en la DM tipo 2, y an ms si son ancianos, estn debilitados o sufren
alteraciones en la movilidad y el conocimiento.
Mecanismo de accin y clnica:
Se caracteriza por hiperglucemia (600-2000 mg/dl), glucosuria (5%-10%),
hiperosmolaridad srica (370-380 mosm/dl) y ausencia de cuerpos cetnicos.
La osmolaridad en plasma normal es en torno a 280-290 mosm/dl. La hiperglucemia
aumenta la osmolaridad del plasma. El incremento del contenido de glucosa en sangre y de
la osmolaridad provoca deshidratacin por dos mecanismos: Cuando la concentracin
plasmtica de glucosa excede el umbral renal sobreviene una glucosuria y una diuresis
osmtica. Con ello se pueden perder grandes cantidades de caloras, agua y electrolitos.
Como consecuencia del aumento de concentracin en el espacio extracelular hay un
desplazamiento de lquidos orgnicos desde el compartimento intracelular al extracelular, lo
que provoca un dficit de lquido intracelular.
La clnica caracterstica de la hiperglucemia es poliuria, polidipsia, polifagia, fatiga y
prdida de peso. Si progresa y la deshidratacin es inmensa, produce por prdida excesiva
de lquidos: hipotensin, anuria, colapso circulatorio, hipertermia y en las clulas
cerebrales: dficit sensoriales y motores, convulsiones focales, afasia y coma.
Tratamiento
El tratamiento se dirige a la correccin de la hiperglucemia, la deshidratacin, el
desequilibrio electroltico y los factores desencadenantes. Pueden sufrir un dficit de 8 a 12
litros de lquidos, por lo que se necesita infundir por va IV solucin salina isotnica
24
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
(incluso hipotnica al 0,45%) hasta que se restablezcan diuresis normales y la tensin
arterial.
Normalmente se necesita poca insulina, porque son muy sensibles a pequeas
dosis y aunque poca, tienen alguna reserva insulnica.
CETOACIDOSIS
La CAD constituye todava una causa importante de morbilidad en pacientes diabticos mal
tratados o inadecuadamente instruidos. Su presentacin es predominante en diabticos tipo
1. La causa ltima es la insulinopenia grave, que origina alteraciones en el metabolismo
hidrocarbonado y graso principalmente.
Mecanismo de accin y clnica
Es un grave trastorno metablico con riesgo de muerte.
Se caracteriza por hiperglucemia, hiperosmolaridad y acidosis metablica. Su inicio puede
ser estrs, infeccin ciruga, traumatismos, enfermedad grave, que aumenten las
necesidades de glucosa en los tejidos. Este desequilibrio entre las necesidades de glucosa y
la insulina deficitaria, alarma al organismo avisando de que los tejidos necesitan glucosa.
Por ello se activa la glucogenolsis (ruptura del glucgeno a glucosa), y si se prolonga en el
tiempo el dficit de insulina se inicia la neoglucognesis (formacin de glucosa a expensas
de protenas y grasas), contribuyendo a seguir aumentando la hiperglucemia ya existente.
Produce una deshidratacin intensa que clnicamente se manifiesta por glucosuria, poliuria,
diuresis osmtica, prdida de agua e iones y hemoconcentracin.
Como consecuencia de la proteolsis (para la neoglucognesis) aumentan los
productos de desecho de las protenas: hiperaminoacidemia, uremia y aumento del
nitrgeno urinario.
Debido a la liplisis, la oxidacin de las grasas y la cetognesis provoca un aumento de los
niveles de cetonas (cidos orgnicos) en la sangre. Las cetonas consumen la reserva
alcalina del organismo y, consiguientemente, el pH de la sangre disminuye. La acidosis
metablica creada se intenta compensar mediante la respiracin tipo Kussmaul. La diuresis
osmtica se ve empeorada por la cetonemia y el catabolismo proteico, que a su vez aumenta
las prdidas de protenas por el rin. Las cetonas confieren al aliento un olor afrutado (a
manzana). Con el tiempo, la poliuria puede disminuir y, si el dficit de lquido extracelular
es intenso, cabe la posibilidad de que el paciente entre en anuria.
La existencia de sntomas de hiperglucemia, presencia de cuerpos cetnicos en orina,
somnolencia, sensacin de falta de aire, nuseas o vmitos debe poner sobre aviso a los
diabticos, para que busquen auxilio sanitario inmediato con el fin de iniciar el tratamiento
lo antes posible.
Tratamiento
Se administra insulina regular o rpida (la nica que se puede administrar por va
IV) a dosis altas cada 1 2 horas, con controles continuos de la glucemia para evitar la
hipoglucemia.
Se prefundir salino isotnico IV hasta que las diuresis y la tensin arterial estn
normalizadas. Se repondrn iones segn necesidades.
DIABETES DURANTE LA ENFERMEDAD
Mientras dura una enfermedad y sobre todo si tiene fiebre, se produce un aumento del
catabolismo y de la resistencia perifrica a la insulina. Es la causa de que aumenten las
necesidades de insulina y si no se trata, puede aparecer cetonuria, hiperglucemia (incluso en
el diabtico tipo 2).
25
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
En el manejo de la diabetes durante una enfermedad, tendremos en cuenta:
- Nunca debe interrumpirse la administracin de insulina ni reducirse la dosis, al contrario,
generalmente se debern aadir suplementos de insulina rpida.
- Debe realizarse una monitorizacin estricta de la glucemia capilar (antes de cada comida y
al acostarse) y de las cetonurias.
- Se prescribirn antitrmicos a dosis plenas.
- En caso de anorexia, debe asegurarse la ingesta de todos los hidratos de carbono de la
dieta aunque se prescinda temporalmente de protenas y verduras. Puede recurriese a la
preparacin de dietas semislidas (purs, sopas, batidos o leche con pan migado).
Repartirlos en pequeas cantidades e ingerirlos cada 3 horas, respetando el sueo.
- Si aparecen vmitos se administrarn antiemticos por va parenteral.
- En casos con anorexia extrema o de vmitos se asegurar la toma de 1,5 litros de zumo de
fruta, repartido a lo largo del da, lo que proporcionar los requerimientos mnimos de
hidratos de carbono (150 g/da).
- Si existen diarreas se eliminarn de la dieta las verduras y productos lcteos. Administrar
los hidratos de carbono de la dieta como arroz hervido, pur de zanahoria o de patata y
manzana rayada o en compota.
- La ingesta de agua no ser nunca inferior a los 2 l/da, cuidando tambin el aporte de
electrolitos (caldos vegetales con sal, zumos). Se debe recordar que los ancianos tienen
disminuida la sensacin de sed y advertir a la familia de que la poliuria no es debida a la
polidipsia y, por tanto, la restriccin de lquidos puede acelerar la deshidratacin.
- En pacientes tratados con antidiabticos orales, si presentan cetonuria intensa (2 o ms +)
o el control glucmico previo era malo, se proceder a iniciar la insulinizacin y suspender
la medicacin oral.
- En los diabticos tratados con biguanidas se suspender su administracin hasta la
resolucin de la enfermedad.
- En pacientes tratados con insulina se aumentar o iniciar pauta de insulina rpida.
COMPLICACIONES CRNICAS
El curso clnico de la diabetes, el pronstico de salud y la calidad de vida del diabtico
estn determinados por la evolucin de las complicaciones micro y macrovasculares, y
stas son responsables en gran medida de su elevada morbimortalidad. Algunas de ellas son
especficas de esta patologa, como las originadas por la microangiopata y la neuropata
(afectacin de pequeos vasos). Las macroangiopatas (afectacin de grandes vasos) no son
tan especficas sino que son propias del envejecimiento y de la arteriosclerosis, pero la
diabetes las intensifica y las adelanta.
Con fines prcticos vamos a verlas separadamente, pero hay que tener claro, que todas se
pueden ir produciendo de manera simultnea en un mismo paciente.
Se viene sugiriendo que el mal control glucmico incrementa el riesgo de complicaciones
crnicas de la diabetes. En especial, la progresin de la microangiopata parece tener una
estrecha relacin con la duracin de la diabetes y un mal control metablico. La
macroangiopata, influida tambin por la existencia de diabetes, parece que depende en
gran parte de los mismos factores de riesgo que afectan a la poblacin en general
(dislipemia, hipertensin, tabaquismo, obesidad).
26
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
RETINOPATA DIABTICA
Es la segunda causa de ceguera, y la primera en personas de mediana y tercera edad. Es la
afectacin de las arterias y tejidos retiniano, la complicacin microvascular ms frecuente
en la diabetes. El 20 % de los diabticos tipo 2 en el momento del diagnstico ya presentan
lesiones en el fondo de ojo, y a los 20 aos de evolucin ms del 60 % padecen una
retinopata de distinta gravedad.
En su evolucin se distinguen tres estados:
Retinopata no proliferativa: con aparicin de microaneurismas en los vasos,
pequeas hemorragias y exudados retinianos, sin afectacin de la agudeza visual
Retinopata preproliferativa, en la que aparecen zonas de isquemia
Retinopata proliferativa: en la que existen formacin de neovasos en la retina que
sangran, producen sinequias y que al final provocan ceguera
Los factores que aumentan el riesgo de retinopata son el tiempo de evolucin de la
diabetes, el sexo masculino, el grado de control glucmico, el tabaquismo y la hipertensin
arterial.
El procedimiento recomendado para la deteccin es la oftalmoscopia con dilatacin pupilar,
realizada por un oftalmlogo. Otro mtodo es la fotografa de retina, es ms costosa, pero
no requiere personal especializado. En todos los diabticos debe realizarse un fondo de ojo
en el momento del diagnstico y al menos una vez cada 2 aos si no existen lesiones.
La mayor parte puede prevenirse tratarse fotocoagulacin. La fotocoagulacin reduce la
incidencia de ceguera en un 60 % y permite detener la prdida de visin, pero no la
recupera.
NEFROPATA DIABTICA
Es la causa principal de mortalidad en la DM iniciada en la edad juvenil y la segunda causa
de nefropata mortal. Es la principal causa de insuficiencia renal terminal en occidente. Las
dos entidades ms caractersticas son:
Necrosis papilar
Glomerulopata diabtica, de una gran cantidad y formas anatomopatolgicas, pero
que clnicamente todas se van a traducir como un sndrome nefrtico, HTA e
insuficiencia renal progresiva
Las alteraciones anatomopatolgicas caractersticas de la DM se hallan presentes en el 69
% de los diabticos fallecidos, elevndose hasta un 75 % en los que sufren la alteracin
metablica durante un perodo superior a 20 aos. La incidencia es baja en los primeros 10
aos, y se sabe que tras 25-30 aos sin desarrollar nefropata es improbable que presenten
esta complicacin.
En estadios iniciales se puede detectar por microalbuminuria, tasas de proteinuria inferiores
a 300 mg/24 h que seran detectables en tiras de orina reactivas y que nos permiten un
diagnstico mucho ms precoz. Se asocia al sexo masculino, a hipertensin sistlica,
hemoglobina glicada alta, consumo de alcohol y antecedentes de enfermedad
cardiovascular. En esta fase se puede detener la progresin con el control ptimo de la
diabetes.
Se determinar la microalbuminuria en el momento del diagnstico y anualmente hasta la
edad de 70 aos. En los pacientes con niveles elevados de microalbuminuria deber
determinarse cada 6 meses, mediante orina de 24 horas o nocturnas con una determinacin
27
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
de una muestra matinal con una tira reactiva. Si los niveles son elevados (> 20 mg/min) se
confirmarn en el laboratorio, con dos muestras recogidas en el transcurso de 6 semanas.
NEUROPATA
Ms comn a partir de los 40 aos. A los 25 aos del diagnstico el 50% de los diabticos
presentan neuropata. El buen control glucmico mejora la sintomatologa de la neuropata
somtica.
a. La neuropata perifrica incluye una serie de cuadros de distinta distribucin
anatmica, siendo el ms frecuente el de una polineuropata sensitivo-motora de
predominio en miembros inferiores, caracterizada por parestesias, debilidad, dolor y
alteraciones de la sensibilidad que conducen a complicaciones tales como la
ulceracin neuroptica o mal perforante plantar
b. Neuropata autonmica, que es la afectacin del sistema nervioso autnomo con
prdida progresiva de las funciones de ste entre las que se podran destacar:
diarreas episdicas con incontinencia, hipotensin postural, impotencia sexual,
parestesias, etc., siendo motivo de no reconocer los sntomas vegetativos de la
hipoglucemia. Se debe explorar la sensibilidad vibratoria y dolorosa, los reflejos
rotulianos y aquleos en el momento del diagnstico y anualmente.
MACROANGIOPATA
Es la afectacin arteriosclertica de los vasos medianos y grandes. En el diabtico tiene un
inicio ms temprano, una evolucin ms agresiva y afecta por igual ambos sexos, y es la
principal causa de morbimortalidad en estos enfermos.
Las regiones severamente ms afectadas son:
Arterias coronarias, con altos ndices de cardiopata isqumica
Arterias cerebrales, con altos ndices de trombosis cerebral
Arterias de miembros inferiores con un alto grado de isquemia y gangrena perifrica
La enfermedad coronaria es ms frecuente en la DM tipo 2. La enfermedad arterial
perifrica es la principal causa de gangrena no infecciosa y de amputacin no traumtica.
Otros son la insuficiencia cardiaca y vasculopata perifrica.
La prevencin consiste en controlar y corregir los factores de riesgo (hipertensin,
hiperlipemia, tabaquismo, obesidad y sedentarismo). Los individuos con intolerancia a la
glucosa (ITG) no tienen un mayor riesgo de microvasculopatas, pero presentan un riesgo
mayor de macroangiopatas que el resto de la poblacin.
PIE DIABTICO
Es el resultado de la existencia de neuropata somtica y/o vasculopata que favorecen la
aparicin de lesiones tisulares e infeccin, hasta ocasionar gangrena y amputacin.
Puede presentar un predominio neuroptico, si sta es su causa, y manifestarse clnicamente
como pie caliente, sin sudor, insensible, con atrofia muscular, pulsos vivos y a veces
edema; o bien, si el origen es vascular, la clnica ser pie fro, plido, piel fina, con ausencia
de pulsos y aparicin de dolor al elevarlo.
Es la complicacin de prevencin ms sencilla y fcil
Los pacientes de riesgo son los diabticos de ms de 10 aos de evolucin, los fumadores,
los que presentan sntomas y signos de neuropata y/o vasculopata o alteracin de la
28
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
esttica del pie, higiene deficiente, bajo nivel socioeconmico, el aislamiento y la negacin
de la enfermedad.
La deteccin se realizar mediante la inspeccin ocular de pies y calzado en cada visita, y
una vez al ao en todos los diabticos, y en pacientes de riesgo cada seis meses: palpacin
de pulsos, exploracin de la sensibilidad vibratoria y termoalgsica y reflejos aquleos y
rotulianos.
La educacin es la herramienta ms importante en la prevencin de las lesiones del pie en
la diabetes, y las recomendaciones generales a seguir sern:
- Utilizar un calzado adecuado y calcetines limpios para caminar, no pasear nunca descalzo.
- Lavar los pies diariamente y secarlos bien, prestando especial atencin a la zona entre los
dedos.
- No autotratarse los callos, durezas o uas encarnadas; en todos estos casos es necesario
consultar con un podlogo.
- El agua para lavarse debe estar entre 29.5 y 32 C debindose comprobar con un
termmetro o con el codo antes de introducir los pies.
- No se deben utilizar nunca paos o botellas de agua caliente.
- Se deben instaurar medidas que mejoren la circulacin en las extremidades inferiores:
. Evitar el tabaco.
. Evitar el cruzar las piernas cuando se est sentado.
. Proteger las extremidades cuando queden expuestas al fro.
. No sumergir los pies en agua fra.
. Utilizar calcetines o medias que no compriman las piernas en puntos especficos.
. Instaurar un programa de ejercicios.
- Inspeccionar los pies a diario y comunicar cualquier erosin, grieta, enrojecimiento,
ampolla o traumatismo que pudiera aparecer, con el fin de poder iniciar los cuidados y el
tratamiento adecuados lo antes posible.
- Si los pies estn secos utilizar una locin o crema hidratante; si estn hmedos emplear
polvos.
EDUCACIN SANITARIA PI DIABTICO
Una vez detectado el pie de riesgo debemos informar y formar a la persona con diabetes y a
su familia en su autocuidado, as como en la prevencin de lesiones. La educacin tanto al
paciente como a la familia o cuidador debe hacerse en sesiones individuales y/o grupales
donde predominen las tcnicas sobre la teora encaminadas a la correccin de errores. Las
principales reas a tener en cuenta son:
Calzado adecuado: no debe ser ni apretado ni suelto, el interior debe tener 1-2 cm ms largo
que el pie, debe dejar bastante espacio para los dedos. El calzado deber comprarse a
ltimas horas del da y es importante que personas con alteracin neuroptica vayan
acompaados de algn familiar para la valoracin del zapato.
29
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
CUIDADOS ENFERMEROS PARA PACIENTES DIABETICOS
Se aconseja llevar plantillas de cartn dibujadas en el relieve de su pie para asegurar que el
ancho y largo del zapato es el adecuado y probarlas en los zapatos a comprar. En caso de
deformidades en el pie debern remitirse a personal especializado para que le recomienden
30
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
el calzado especial apropiado para cada caso. Deber ser de piel flexible, con cordones o
velcro que ajuste bien el pie, traspirables y con un interior sin costuras. Tacn en mujeres
no superior a 5 cm. EVITAR ANDAR DESCALZO tanto en casa como en espacios
exteriores: playa, csped, etc. Las medias y calcetines deben ser de tejidos naturales, las
costuras se llevarn hacia fuera para no rozar con la piel.
Piel: lavado peridico del pie con agua a 37 C. Deber lavarse adecuadamente utilizando
el jabn con un pH 5.5 y realizando una buena hidratacin evitando los espacios
interdigitales. Las uas debern limarse con lima de cartn, rectas.
Xerosis, grietas: se impregnar la piel con crema de urea para aumentar la hidratacin.27
Hiperqueratosis (callosidades):se producen en zonas de roce pudiendo provocar
hemorragias subcutneas, por lo que son zonas que requieren especial observacin. Se debe
hacer un desbridamiento peridico para evitar lceras .NO UTILIZAR CALLICIDAS, ni
productos irritantes (esparadrapos...)
Fuentes de calor: avisar de la posibilidad de quemaduras sin dolor. NO UTILIZAR
BRASERO, BOLSAS DE AGUA CALIENTE, RADIADORES, etc.
ESCALA WAGNER PI DIABTICO
31
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
CLASIFICACIN WAGNER PI DIABTICO
GRADO 0
Pi de alto riesgo sin lcera. Callosidades y hallus valgus
GRADO 1
lcera superficial no infectada
GRADO 2
lcera ms profunda con celulitis, no absceso ni infeccin
del hueso
GRADO 3
lcera con osteomielitis o absceso asociado
GRADO 4
Gangrena localizada
GRADO 5
Gangrena de todo el pi
TRATAMIENTO SEGN GRADO DE HERIDA
GRADO 0
GRADO 1
GRADO 2
GRADO 3
GRADO 4
GRADO 5
Prevencin, limpieza y observacin
Reposo
Reposo, desbridamiento y antibioterapia
oral 4- 12 semanas
Ingreso hospitalario, desbridamiento,
valoracin vascular, antibioterapia IV
Igual a la anterior ms amputacin limitada
Amputacin
CONTROL Y SEGUIMIENTO
OBJETIVO
Los objetivos del control metablico se individualizarn en funcin de:
a) la edad y esperanza de vida;
b) la asociacin de varios factores de riesgo que aumenta de forma exponencial la
prevalencia de complicaciones y la mortalidad, y
c) la capacidad de autocuidado y motivacin del paciente. Las situaciones a las que se
deben dedicar mayores recursos teraputicos, educativos y optimizar el control metablico
son:
32
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
- Embarazo (derivacin a centro especializado).
- Edad < 60 aos.
- Estados iniciales de complicaciones microvasculares.
- Coexistencia de otros factores de riesgo cardiovascular.
As pues, el buen control no se debe limitar slo a la normalizacin de las cifras de
glucemia, hay que tener en cuenta que el diabtico tipo 2 es un paciente de riesgo mltiple
y, por tanto, tambin se deben corregir los otros factores de riesgo (dislipemia, HTA,
obesidad y tabaquismo).
El riesgo de hipoglucemias puede reducirse considerablemente con una apropiada
instruccin del diabtico y el control frecuente de glucemia capilar, con lo que autores de
amplia experiencia consiguen que la intensidad de este accidente sea siempre leve y su
frecuencia ms escasa que con los mtodos convencionales de tratamiento y control slo
con glucosurias.
MTODOS DE CONTROL Y SEGUIMIENTO
Protenas glicadas
Las protenas pueden sufrir la incorporacin de glucosa a su molcula. La reaccin es poco
reversible y su intensidad depende de la concentracin de glucosa en la sangre
- Hemoglobina glicada (HbA1, y HbA1c)
Una pequea fraccin de la hemoglobina circulante se halla en forma glicada; es la
denominada hemoglobina A, (HbA), se acumula en el interior del hemate, de forma que su
concentracin es mayor en los hemates viejos que en los jvenes. Su porcentaje refleja el
grado de hiperglucemia existente en los 2-4 meses anteriores a su determinacin. La
hemoglobina glicada Alc (HbA1c) es la fraccin ms estable de la HbA, y en los ltimos
aos se tiende a preferir su determinacin.
Se cree que es suficiente su realizacin dos veces al ao en pacientes. Pueden obtenerse
valores falsamente elevados en el alcoholismo, con el consumo de salicilatos a dosis altas y
en la insuficiencia renal, y disminuidos en las anemias y en el embarazo.
- Fructosamina
Determina la concentracin de protenas plasmticas glicadas. Tiene una pobre correlacin
con la hemoglobina glicada y una alta variabilidad del mtodo, por lo que slo se debe
utilizar si no se dispone de hemoglobina glicada. No se correlaciona con la presencia de
complicaciones rnicrovasculares. Refleja el control de la glucemia de las 2-3 semanas
previas, por lo que las determinaciones han de ser ms frecuentes (mnimo 6 al ao). Es una
tcnica de laboratorio sencilla, adaptable a la mayora de los autoanalizadores y de menor
coste.
Glucemia capilar
La exactitud del mtodo est comprobada y tiene una buena correlacin con las
determinaciones de glucemia realizadas en el laboratorio, en especial para los valores
comprendidos entre 70 y 280 mg/dl. Por otro lado, conviene recordar que la glucemia en
angre capilar es aproximadamente un 10% ms baja que en sangre venosa y existe una
cierta variacin en los valores obtenidos dependiendo del aparato de medida utilizado.
Los valores buenos, aceptables de glucemia capilar son de 80-120 mg/dl en las
determinaciones preprandiales y de 180-200 mg/dl l en las postprandiales a las 2 horas,
aunque en el anciano los objetivos de control no son tan estrictos.
33
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
El llamado perfil glucmico consiste en 7 determinaciones de glucemia capilar realizadas
antes y 2 horas despus de las tres comidas principales y al acostarse o durante la noche.
Permite conocer las oscilaciones de la glucemia a lo largo del da.
Glucosurias
Es un mtodo complementarlo del anlisis de glucemia capilar que no advierte del riesgo de
hipoglucemias, ni detecta hiperglucemias moderadas y tampoco permite modificaciones
puntuales del tratamiento. Con todo, su sencillez y carcter incruento lo convierten en un
mtodo de control adecuado para los ancianos y personas que no aceptan o no pueden
realizar controles en sangre capilar. Se utilizarn tiras semicuantitativas y determinaciones
tres veces al da. Cuando habitualmente las glucosurias son en ayunas, puede ser til
realizar las postprandiales.
Tienen limitaciones como que la orina formada en las horas tras la ingesta contiene
mayores cantidades de glucosa que la formada despus. Para evitar este problema se debe
instruir al paciente para que orine 30 a 60 minutos antes de las comidas, desprecie esta
muestra, ingiera dos vasos de agua y vuelva a orinar. Esta segunda muestra se correlaciona
mejor con las cifras de glucemia preingesta. Sin embargo, glucosurias negativas pueden
corresponder a glucemias que oscilen entre 50- 210 mg/dl y por el contrario una orina
fuertemente positiva entre 185 y 325 mg/dl. Ello se debe a:
a) el tiempo de trnsito glomrulo-vejiga de la orina es de unos 20 minutos, por lo que
cualquier variacin de la glucemia en ese tiempo no quedar reflejada, y
b) eldintel renal para la glucosa vara en cada individuo. Se eleva en el anciano, en la
diabetes de larga evolucin y en la insuficiencia renal y disminuye en el nio y en la
embarazada.
Otro inconveniente es su habitual negatividad con glucemias inferiores a 180- 200 mg/dl, y
en el buen nmero de frmacos de uso habitual que pueden falsear sus resultados.
Cetonuria
Debe realizarse siempre en el momento del diagnstico, en casos de enfermedad febril
intercurrente y de hiperglucemia > 360 mg/dl (o glucosurias > 2%). Excepto en el ayuno
prolongado indican dficit severo de insulina y necesidad de tratamiento insulnico.
Pies
Sensibilizar al paciente de la importancia que tiene su vigilancia en la prevencin de
complicaciones. Recomendando la inspeccin de los pies una vez a la semana, poniendo
especial atencin en la planta y espacios interdigitales y en diabticos con pie de riesgo la
autoinspeccin debe ser diaria. Por parte del EAP se debera efectuar un examen anual
incluyendo pulsos (pedio y tibial posterior) y sensibilidad vibratoria.
Peso
No slo es un indicador del cumplimiento de la dieta. La prdida de peso, salvo en dietas
hipocalricas, indica un dficit severo de insulina. Si es obeso lo registrar cada 15 das y,
si el peso es normal, mensualmente.
Tabaco
Es uno de los ms importantes factores de riesgo cardiovascular y muy especialmente entre
la poblacin diabtica. Su consumo guarda una estrecha relacin con el incremento de la
patologa arteriosclertica y en el diabtico su efecto aterognico es ms potente,
provocando un aumento de la mortalidad cardiovascular, favoreciendo la patognesis y
34
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
progresin de la microangiopata (nefropata y retinopata). Tambin es el causante del
aumento de la insuln-resistencia en personas con normopeso.
Tensin arterial
En el diabtico las cifras de tensin arterial ms elevadas, aunque no alcancen los valores
de diagnstico de hipertensin, se asocian con una mayor incidencia de microangiopata,
retinopata diabtica (con tensin arterial sistlica superiores o iguales a 144 mmHg),
adems de ser factor de riesgo de enfermedad cardiovascular tanto en la poblacin general
como en la diabtica.
Dislipemia
Es otro concepto extrapolable a la poblacin diabtica, como la hipertensin, el riesgo de
cardiopata isqumica, que aumenta de forma continua y gradual a partir de cifras de
colesterol total de 180 mg/dl, fundamentalmente en mayores de 65 aos.
EDUCACIN BSICA EN DIABETES
Muchas veces la educacin sanitaria se considera como un proceso informal y no se
distingue de la actividad asistencial. Sabemos que para que la educacin sea efectiva debe
realizarse de una manera reglada, es decir elaborar y consensuar un programa educativo. El
concepto de educacin en diabetes no es nuevo. Sin embargo, es en la ltima dcada
cuando asistimos a un creciente inters por el tema, aunque todava con grandes
interrogantes y controversias.
Un programa de educacin teraputica debe contemplar los siguientes aspectos:
El conocimiento, por parte de los responsables de los programas, acerca de lo que
quieren as personas.
Identificacin de obstculos para conseguir modificar comportamientos.
Una combinacin de estrategias educacionales son ms eficaces que la aplicacin de
un mtodo.
La calidad de la educacin estar por encima del mtodo utilizado.
La individualizacin es especialmente importante.
El conocimiento es necesario pero no suficiente para modificar comportamientos.
La educacin orientar a la persona con diabetes sobre lo que debe hacer y no slo
sobre lo que debe saber.
La educacin requiere atencin continuada, dando gran importancia a los factores
Psicosociales.
El programa debe estar abierto a todos los que de algn modo puedan enriquecerlo.
No debe ser propiedad de nadie y por tanto cualquiera que pueda decir algo tiene
cabida en el mismo.
Se involucrar a los familiares de las personas con diabetes dndoles un
protagonismo activo.
El objetivo bsico ser favorecer la independencia y fomentar la libertad de la
persona condiabetes.
Por ltimo se realizar una evaluacin peridica del desarrollo del programa y de sus
resultados, a travs de la evaluacin cualitativa. Un programa educativo gestionado por
35
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
profesionales de enfermera debera de basarse en la aplicacin de una gestin de cuidados
de calidad: Realizar una valoracin reglada, en bsqueda de los problemas reales o de
riesgo de la persona con diabetes, asegurndonos el cumplimiento de objetivos
consensuados por ambas
36
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
CUIDADOS PI DIABTICO
INTRODUCCIN
La enfermedad diabtica constituye, uno de los problemas sanitarios de mayor
trascendencia, tanto por su extraordinaria frecuencia, como por su enorme repercusin
social y econmica.
Junto con la frecuencia antes apuntada, la razn que hace de la diabetes un importante
problema sanitario es la presentacin de complicaciones. Como muestra de su importancia
en este aspecto, conviene recordar (1):
1 La diabetes es la primera causa de ceguera en muchos pases occidentales.
2 La mitad de las amputaciones de miembros inferiores realizadas son consecuencia
de la diabetes.
3 La diabetes es la primera causa de insuficiencia renal en la mayora de los pases
occidentales.
4 La diabetes aumenta entre 2 y 6 veces la frecuencia del infarto de miocardio y por
encima de 10 veces la de trombosis cerebral.
Uno de los problemas ms temidos, por lo que afecta a la calidad de vida de los diabticos,
es la aparicin de lceras en los pies de los diabticos, como secuela de dos de las
complicaciones crnicas ms habituales de esta enfermedad, la neuropata perifrica y la
insuficiencia vascular.
La combinacin de estos factores descritos, neuropata, angiopata, junto con el alto riesgo
de infeccin y las presiones intrnseca y extrnseca debidas a las malformaciones seas en
los pies, constituyen los desencadenantes finales, del problema que en este momento nos
ocupa, el pie diabtico.
La prevalencia de lceras vara segn el sexo, edad y poblacin desde el 2,4% hasta el
5,6%. Se ha calculado que al menos un 15% de los diabticos padecer durante su vida
ulceraciones en el pie, igualmente se estima alrededor de un 85% de los diabticos que
sufren amputaciones previamente han padecido una lcera.(2)
El abordaje de un problema de salud tan importante, frecuente y de no fcil solucin como
es el pie diabtico, mejora cuando se constituye un equipo multidisciplinar, ya que en
general son varios los profesionales sanitarios implicados en el diagnstico y tratamiento de
este sndrome, cirujanos, endocrinlogos, infecciosos, ortopedas, podlogos y enfermeros;
del entendimiento y colaboracin de todos ellos debe surgir la mejor manera de encauzarlo
correctamente.
Uno de los colectivos sanitarios ms implicados en la atencin del diabtico y de sus
numerosos problemas y complicaciones, es sin duda la enfermera.
A la enfermera se la puede denominar la profesin de los Cuidados por excelencia en el
mbito de la salud y la podramos definir como el conjunto de actividades profesionales con
un cuerpo de conocimientos cientficos propios, desarrollados dentro de un marco
conceptual destinados a promover la adquisicin, mantenimiento o restauracin de un
estado de salud ptimo que permita la satisfaccin de las necesidades bsicas del individuo
o de la sociedad.
Con respecto al enfermo diabtico, la enfermera, en sus distintos mbitos asistenciales,
atencin primaria, hospitalaria, etc., debe tratar de establecer una relacin de confianza con
37
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
el paciente y proporcionarle toda la informacin necesaria sobre asuntos de capital
importancia como son, la dieta, el tratamiento mdico, el ejercicio fsico y la prevencin de
las complicaciones agudas y crnicas.
38
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Con respecto a las complicaciones crnicas de la diabetes, el profesional de enfermera
debe tener un papel preferentemente de educador y de identificador de riesgos, ya que todas
ellas pueden y deben prevenirse.
Los programas de prevencin precoz, correctamente estandarizados y aplicados, han
demostrado su efectividad en la profilaxis de estas complicaciones, en la mejora de calidad
de vida y en la reduccin de la tasa de mortalidad.
Programas que, como valor aadido, han demostrado su eficiencia en el ahorro de los
costes que se derivan de las complicaciones fatales.
La educacin diabetolgica es imprescindible y fundamental, por tanto no debe ser
solamente una parte importante del tratamiento, sino que, en muchos aspectos constituye el
propio tratamiento o al menos la base sobre la que este debe asentarse.
Una vez que se instauran las complicaciones crnicas, estas tienen un difcil tratamiento y
ocasionan graves consecuencias en la salud y calidad de vida de los pacientes y de sus
familias; como decamos anteriormente una de las ms frecuentes es el pie diabtico, se
estima que alrededor del 15% de todos los pacientes con diabetes mellitus desarrollar una
lcera en el pie o en la pierna durante el transcurso de su enfermedad.
De cara al profesional de enfermera, las ulceraciones de los pies en el diabtico, las
podemos enmarcar en lo que en general conocemos como heridas crnicas, es decir
lesiones deprimidas de la piel con afectacin variable, pudiendo llegar desde epidermis
hasta plano seo y con una caracterstica comn, y es su dificultad para cicatrizar.
Las lceras crnicas en general, han sido patologas generalmente menospreciadas y no
tenidas demasiado en cuenta por algunos de los responsables de la atencin al enfermo.
Esto esta cambiando algo en los ltimos tiempos y debe cambiar ms, ya que se estn
convirtiendo en un parmetro importante a la hora de medir calidad de asistencia y no
menos importante a la hora de ahorrar costos sanitarios.
Las lceras diabticas constituyen un gran reto para enfermera, por el gran problema social
que constituyen, y porque suponen una gran carga emocional y econmica para quien las
padecen, para sus familias y porque no para el sistema de salud.
Adems los enfermeros suelen enfrentarse muchas veces en solitario a este problema sin
apenas apoyo especializado, suponiendo una gran carga de trabajo adicional, debido a la
larga evolucin de este tipo de lesiones y a la existencia de una amplia gama de
tratamientos que no siempre consiguen la cicatrizacin en la forma deseada.
Si hay algo que las define, es su carcter crnico y recidivante, y ello debido a que son
consecuencia de patologas crnicas casi siempre irreversibles, lo que hace que tengan una
escasa tendencia a cicatrizar de forma natural y que muchas veces una vez curadas vuelven
a aparecer (se estima que las recidivas aparecen en un 70% de los pacientes ulcerosos).
En este captulo sobre cuidados de enfermera en el pie diabtico, intentaremos
proporcionar los necesarios conocimientos, para que estos profesionales se enfrenten de la
manera ms adecuada a este importante problema de salud.
39
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
En necesario dejar claro que para un correcto tratamiento debe de conocerse la
fisiopatologa de la lesin y hacer un correcto diagnstico diferencial mediante las
oportunas exploraciones.
Habiendo dejado claro, la importancia que tiene la prevencin de este tipo de lesiones, en
primer lugar trataremos este tema, dejando claras las principales recomendaciones en este
sentido; a continuacin abordaremos el tratamiento local de las ulceraciones dependiendo
de su severidad y etiopatogenia.
CUIDADOS GENERALES en el PIE DIABTICO
Plan de Cuidados
Definicin:
Es un proceso que engloba un conjunto heterogneo de manifestaciones clnicas que
tienen un nexo comn: la hiperglucemia.
Est motivada por una falta o mal funcionamiento de la insulina y se acompaa de un
nmero de anormalidades en diversos tejidos y rganos y de una amplia serie de
complicaciones a largo plazo, tales como neuropata y/o angiopata.
PATRONES FUNCIONALES QUE PUEDEN VERSE ALTERADOS
1 1. Patrn de percepcin y mantenimiento de la salud.
2 2. Patrn nutricional y metablico.
3 3. Patrn de actividad ejercicio.
4 4. Patrn cognoscitivo-perceptivo
OBJETIVOS GENERALES
1 1. Detectar y prevenir complicaciones y riesgos.
2 2. Proporcionar confort y bienestar al paciente
3 3. IMPARTIR EDUCACIN para el mantenimiento de la salud.
DIAGNSTICOS DE ENFERMERA.
1 1) TEMOR relacionado con el diagnstico de la enfermedad.
OBJETIVOS:
*El paciente y/ familia manifestarn conocer el concepto de la enfermedad,
su etiologa, tratamiento y posibles complicaciones.
*El paciente y/ familia expresarn sus dudas al personal.
ACTIVIDADES:
*Informar al paciente y/ familia sobre:
1 La etiologa de la enfermedad.
2 El concepto de la diabetes.
3 La triada del tt : dieta, ejercicio, medicacin.
4 Complicaciones: crnicas y agudas.
5 Dirigirnos con actitud tranquilizadora transmitiendo sensacin de comprensin y
disposicin a resolver sus dudas.
2) DEFICIT DE CONOCIMIENTOS: cambios alimenticios.
OBJETIVOS:
1 El paciente y/ familia identificarn la dieta como un pilar bsico en el tt de la
40
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
diabetes.
ACTIVIDAD:
1 Explicar los objetivos del tt diettico:
2
Mantener un peso corporal adecuado.
3 Mantener niveles glucmicos dentro de la normalidad
4 Conseguir un nivel lipdico dentro de la normalidad.
5 Proporcionarle una lista actualizada de alimentos permitidos
6 Ensearle a:
7 Distribuir los principios inmediatos.
8 Diferenciar los hidratos de carbono de absorcin lenta.
9 Respetar el horario y el n de comidas.
10 Reforzar la importancia de limitar los alimentos ricos en cidos grasos saturados y
fomentar la ingesta de fibra.
3) ALTERACION EN EL MANTENIMIENTO DE LA SALUD relacionado con un
a falta de conocimientos acerca de : autocontrol glucmico , tt de hiper / hipoglucemia.
OBJETIVOS
1 El paciente y / familia sern autosuficientes en el control glucmico.
2 El paciente y / familia describirn: los signos y sntomas de la hiper / hipoglucemia y
cmo actuar para corregirlos
ACTIVIDADES
1 Proporcionar ayuda inicial y continua hasta que el paciente y / familia dominen el
proceso de autocontrol glucmico.
2 Ensearle :
3 Medidas higinicas antes de la puncin.
4 Zonas de puncin.
5 A registrar diariamente los resultados.
HIPERGLUCEMIA
1 Ensearle :
2 Signos y sntomas.
3 Causas que la pueden desencadenar:
4 disminucin de la insulina.
5 Aumento en la ingesta de alimentos.
6 Infeccin.
7 mala absorcin de la insulina.
HIPOGLUCEMIA
1 Ensearle :
2 Signos y sntomas.
3 Medidas encaminadas a impedirla:
4 seguir el plan de comidas.
5 Comprobar la glucemia antes de realizar ejercicio.
41
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
1
A autocontrolar la hipoglucemia:
2 tratar la hipoglucemia con sin sntomas.
3 si retrasa el horario de comida y la glucemia es baja, tomar H.C. de
4 adiestrar a algn familiar amigo para la administracin de productos
comerciales correctores de hipoglucemia.
4) ALTERACIN EN EL MANTENIMIENTO DE LA SALUD relacionado con una
falta de conocimientos acerca de: programa de ejercicios, cuidado con los pies
OBJETIVOS
1 El paciente y / familia reconocern el ejercicio como uno de los pilares bsicos en el
tt de la diabetes.
2 El paciente y / familia explicar la importancia de mantener una buena higiene y
cuidado de los pies.
ACTIVIDADES
1 Explicar al paciente y / familia:
2 Ventajas del ejercicio regular ( mejorar la forma fsica, control del peso, reducir
grasas.)
3 El ejercicio reduce los niveles de glucemia.
4 Que debe evitar inyectarse insulina en zonas del cuerpo que vaya a ejercitar.
5 Cmo evitar episodios de hipoglucemia relacionados con el ejercicio.
6 Ensearle al paciente y / familia:
7 Que debe examinarse a diario sus pies.
8 Modos de impedir la aparicin de lesiones:
9 utilizar calzado amplio y cmodo.
10 cortar correctamente las uas.
11 revisiones peridicas al podlogo.
12 evitar fuentes de calor.
13 utilizar calcetines de fibra natural.
14 no andar descalzo.
PROBLEMAS INTERDEPENDIENTES
1. -PROBLEMAS VASCULARES SECUNDARIOS A: HIPERGLUCEMIA
PERSISTENTE.
OBJETIVOS
1 Detectar precozmente y controlar signos y sntomas de problemas vasculares.
2 Proporcionar educacin para la salud.
ACTIVIDADES
1 Valorar y registrar el grado de afectacin vascular.
2 Reforzar aquellos aspectos educacionales que sean deficientes en relacin con los factores de
riesgo: H.T.A. hiperlipemia, obesidad, etc.
3 Administrar el tt mdico prescrito.
2- NEUROPATA PERIFRICA SECUNDARIA A: DIABETES.
42
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
OBJETIVOS
1 Detectar precozmente y controlar signos de neuropata perifrica.
2 Proporcionar educacin para la salud.
ACTIVIDADES
1 Informar al paciente y / familia de los sntomas propios: hormigueos, entumecimiento,
dolor, disminucin de la sensibilidad.
2 Reforzar aquellos aspectos educacionales que le ayuden a un mejor control glucmico.
3 Administrar tt mdico prescrito y colaborar en pruebas complementarias.
PREVENCIN DE LAS LCERAS DIABTICAS
En primer lugar hay que dejar claro, que un correcto control de la diabetes es capaz por si
solo de prevenir, retrasar y disminuir la aparicin de estos serios cuadros cuya existencia
justifica todos los esfuerzos para la consecucin de niveles de glucemia en sangre cercanos
a la normalidad.
La prevencin de la ulceracin se basa sobre todo en la identificacin de los pacientes con
riesgo de ulceracin y en la toma de las medidas oportunas.
Los grupos de riesgo de ulceracin diabtica seran pacientes con:
Antecedentes de ulceracin previa.
Neuropata perifrica.
Enfermedad Vascular isqumica
Retinopata o nefropata
Deformidades seas.
Antecedentes de exceso de alcohol
Aislamiento social.
Ancianos de ms de 70 aos
Cada vez que veamos a un paciente, debemos deducir mediante una simple encuesta y
examen clnico, la presencia de uno o ms de los riesgos descritos, y a continuacin, al
menos una vez al ao. Una vez considerado de riesgo, este debe ser explorado en cada
consulta, sobre todo intentando detectar dficits neuropticos y un examen de los pulsos de
los pies; as mismo evidenciaremos deformidades seas y reas de presin plantar, tales
como cabezas metatarsianas prominentes.
Concretamente el examen del pie debe incluir los siguientes apartados (5) (tabla 2):
1
Inspeccin del estado de la piel y de las.uas.
(hiperqueratosis,maceraciones, paroniquia, uas fngicas)
43
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
1
Exploracin de la sensibilidad profunda mediante diapasn
graduado de Rydel-Seiffer (ver imagen)
1
y superficial mediante monofilamento. (ver imagen)
1
Exploracin de signos y sntomas de neuropata
autonmica (sequedad, menos sudoracin) y motora (debilidad y
atrofias musculares que origina dedos en garra y ausencia de
reflejos tendinosos.
1
Exploracin vascular mediante el ndice tobillo-braquial,
palpacin de pulsos, temperatura. Sntomas de arteriopata.
1
Valoracin de deformidades del pie y puntos de
hiperpresin (dedos en garra o martillo, hallux valgus, cabezas
metatarsianas prominentes, pie de Charcot)
44
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Tcnicas de exploracin del pie: (Fuente: "Manual bsico para la exploracin y cuidado
de los pies de las personas diabticas" Autores: Hernndez, A. et al HOSPITAL
UNIVERSITARIO DR. PESET ALEIXANDRE VALENCIA)
DIAPASN GRADUADO DE RYDEL-SEIFFERf
Dispone de unos cursores graduados desde 0 en la base a 8 en la parte superior. Se aplica la
base del diapasn sobre la cabeza del primer metatarsal.
Cuando el diapasn vibra, los tringulos en el cursor aparecen dobles. El nmero ms
prximo que aparece como punto de interseccin de los lados largos de los dos tringulos
que vibran en el momento en que el sujeto cesa de percibir la vibracin, constituye la
medida. Debe determinarse 3 veces en cada pie. Las medidas en cada pie se promedian por
separado. Los pacientes vulnerables a las ulceraciones seran aquellos en los que la lectura
fuese < 4.
USO DEL MONOFILAMENTO DE SEMMES-WEINSTEIN (5.07-10 g) PARA
DETECTAR LA PRDIDA DE SENSIBILIDAD PROTECTORA
45
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
El umbral protector se define como el punto crtico en el cual el sistema sensitivo no puede
proteger el tejido blando. No se correlaciona generalmente con las parestesias. El paciente
puede no tener conciencia de la misma a pesar de haber perdido ms del 50% de las
terminaciones nerviosas de la piel.
PROCEDIMIENTO PARA LA APLICACIN DEL FILAMENTO
1
1. Mostrar el filamento al paciente y tocarle con l en el brazo o la mano para
demostrarle que no duele.
2. Realizar el test con el filamento en las reas indicadas en cada pie. Nunca
aplicarlo en una lcera, callo, piel necrtica u otra lesin.
3. Aplicar el filamento perpendicularmente a la piel, empleando siempre
movimientos uniformes.
4. Ejercer la presin suficiente para que el filamento se doble.
3
4
5
5. Retirarlo de la piel. No realizar movimientos rpidos. La aproximacin, el
contacto con la piel y la retirada del filamento no debe durar ms de 1 segundos.
6. No permitir que el filamento se deslice sobre la piel ni hacer contactos reiterados
sobre un lugar de test.
7. El paciente responder "s" si siente el filamento. Si no responde al contacto en
un rea concreta del pie, continuar en otro sitio. Cuando se haya completado la
46
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
secuencia, repetir las reas donde el paciente no haya indicado que siente el
contacto del filamento.
3
8. Usar una secuencia aleatoria para aplicar el filamento, para evitar que el paciente
imagine donde le va a tocar.
9. Indicar con un signo "-" las zonas en las que no ha respondido al contacto con el
filamento.
LA PRDIDA DE LA SENSIBILIDAD PROTECTORA EN ALGUNO DE ESOS
LUGARES INDICA UN PIE DE ALTO RIESGO.
EVALUACIN DEL RIESGO PARA EL PIE DIABTICO MEDIANTE LA MEDIDA DE
LA PRESIN ARTERIAL SISTLICA POR DOPPLER EN EL BRAZO Y EL TOBILLO.
La permeabilidad de la circulacin puede establecerse mediante la determinacin de la
presin arterial sistlica (PAS) en brazos y tobillos utilizando un Doppler.
Indicaciones:
1
DM Tipo 1 de ms de 35 aos de edad o con ms de 20 aos de evolucin.
DM Tipo 2 con ms de 40 aos de edad.
Mtodo:
1
1. La PAS se medir en ambos brazos, utilizando la sonda de Doppler. Debe
utilizarse la medida ms alta de las dos.
2. Debe mantenerse al paciente en reposo (decbito supino) al menos 5antes de la
determinacin de la PAS.
3. El transductor de Doppler debe colocarse en ngulo de 60 con respecto a la
arteria que va a ser testada, para obtener mejor la seal. El test puede realizarse
sobre la arteria pedia dorsal o la tibial posterior.
4. El manguito debe ser hinchado al menos 20 mmHg por encima de la PAS
obtenida en el brazo, para asegurarse el completo colapso de las arterias pedia y
tibial posterior. Se infla para obliterar el pulso tibial posterior y despus se
deshincha suavemente.
47
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
48
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
1
5. La PAS ser la obtenida en el punto donde el Doppler detecta el retorno de flujo.
El deshinchado debe ser lento (2 mmHg/seg.) para asegurar el punto exacto.
6. Dividir la presin sistlica obtenida en el tobillo por la ms alta de las dos PAS
obtenidas en el brazo para obtener el ndice tobillo/ braquial (ITB)
Interpretacin de los resultados:
Calcificacin arterial:
1
La PAS del tobillo es superior a 300 mmHg.
La PAS del tobillo es superior en 75 mmHg a la obtenida en el brazo.
La relacin T/B es >13.
Insuficiencia arterial:
RELACIN T/B ALTERACIN
< 05
Enfermedad vascular grave (afectacin multisegmentaria)
> 05 y < 08
Enfermedad vascular moderada (afectacin segmentaria)
< 09
Sospecha de enfermedad vascular. Debe evaluarse cada 3 meses
>09 y < 13
Rango aceptable
HUELLA PLANTAR
La planta del pie es una de las zonas de mayor riesgo. Utilizamos la pedigrafa para ver la
silueta plantar normal: anterior, istmo y posterior.
49
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Consiste en pisar sobre una plancha de goma de ltex que lleva en la cara inferior una
trama, que se empapa con tinta por medio de un rodillo. Debajo de ella colocaremos una
hoja de papel blanco. El paciente debe caminar y pisar sobre la superficie de ltex. Los
puntos ms oscuros nos indican zonas de mayor presin Puede ser necesario el uso de
plantillas especiales. Otras veces la redistribucin de las fuerzas que sobrecargan el pie
hace recomendable el uso de calzado especial, con suelas moldeables tipo plastozote que
absorben la energa. A veces, es necesario adquirir zapatos especiales que se adecuen a la
forma del pie. Si la deformidad es muy grande, hay que disear incluso el calzado para cada
paciente.
Se valorar tambin (con el paciente en decbito supino) la existencia de posibles
asimetras, la movilidad articular y posibles dismorfias seas o musculares. Se observarn
las posibles alteraciones de la marcha (como por ejemplo la cojera).
Los enfermos de riesgo deben de recibir completa informacin sobre cmo cuidar sus pies,
y en su caso remitirlos al ortopeda o podlogo para que les indique el calzado a usar y las
necesarias plantillas de descarga de los puntos de presin.
A los pacientes en los que se detecten signos de insuficiencia vascular, es decir, pulsos
ausentes, dolor en las pantorrillas inducido por el ejercicio, piel plida delgada, brillante,
seca, ausencia de vello, uas engrosadas, descenso de temperatura, palidez a la elevacin y
eritrocianosis en declive, debemos remitirlos a un cirujano vascular para su correcta
evaluacin y tratamiento (6).
RECOMENDACIONES de PREVENCIN
A continuacin se resean las principales recomendaciones sobre prevencin para pacientes
con riesgo de desarrollar lceras diabticas (7).
Sera ideal la explicacin pormenorizada de las pautas indicadas y la entrega de un manual
con las indicaciones por escrito a los pacientes.
Recordemos que una buena educacin a los diabticos, por parte de los profesionales de
enfermera, sobre los cuidados del pie para la prevencin de las lesiones, ha mostrado que
puede disminuir el nmero de lesiones as como su severidad.
1 Inspeccin diaria del pie para detectar lesiones ampollosas, hemorragias,
maceraciones o escoriaciones interdigitales. Se utilizar un espejo para la
inspeccin de la planta y taln.
2 Antes de proceder a calzar el zapato, inspeccionar con la mano su interior para
detectar resaltes, costuras con rebordes o cuerpos extraos, que debern ser
eliminados,
3 El calzado idneo es aquel que cumple cuatro principios bsicos:
50
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Absorcin de la carga mediante plantillas elsticas.
Ampliacin de la carga por distribucin de la presin en mayor rea.
Modificacin de zonas de apoyo conflictivas.
Aportacin de amplia superficie.
Por tanto, el tipo de calzado debe ser siempre extraprofundo y ancho; cuando no existe
deformidad se asociar a plantillas blandas para distribuir la presin y, si existe deformidad,
a rtesis rgidas para disminuir y distribuir las presiones anormales.
1 Las zapatillas de deporte que tengan estas caractersticas son las ms adecuadas
para los paseos.
2 Cambiar los calcetines y los zapatos dos veces al da.
3 No caminar nunca sin calzado. Utilizar zapatillas amplias en lugares como la playa
o piscina.
4 No utilizar nunca bolsas de agua caliente o almohadillas elctricas para
calentarlos.
5 No utilizar nunca la reseccin de uas encarnadas o callosidades. Acudir al
podlogo,
6 No apurar el corte de las uas, sino hacerlo de forma recta y limarlas suavemente.
7 Lavar los pies con agua y jabn durante cinco minutos. Proceder a un buen
aclarado y un exhaustivo secado, sobre todo entre los dedos.
8 Antes de utilizar agua caliente en la higiene de los pies, medir la temperatura con
el codo.
9 Aplicar crema hidratante despus del bao, pero no en los espacios interdigitales
por el riesgo de maceracin
10 Procurar caminar a diario.
11 No fumar.
12 Notificar a su enfermera o mdico de familia la aparicin de hinchazn,
enrojecimiento o aceracin aunque sea indolora.
13 Igualmente es necesario incidir en la reduccin de los factores de riesgo que
contribuyen al desarrollo del pie diabtico (8), veamos a continuacin los ms
importantes:
Hiperglucemia.
El control glucmico ha demostrado disminuir la aparicin y progresin de las
complicaciones microvasculares y neuropticas (la neuropata distal es el factor que ms
contribuye al desarrollo del pie diabtico y posterior amputacin). Por otro lado, la
hiperglucemia produce un aumento de la glicosilacin del colgeno, lo que favorece la
formacin de callos y la disminucin de la movilidad de las articulaciones, ambos
predictivos de la formacin de lceras.
Tabaquismo.
Es un factor de riesgo para la aparicin de vasculopata perifrica en pacientes diabticos.
El abandono del hbito tabquico es la modificacin ms importante en la conducta de un
diabtico que va a contribuir a disminuir el riesgo de aparicin de enfermedad
cardiovascular. Sin embargo, el hbito tabquico solo es predictivo de amputacin cuando
el inicio de la diabetes es antes de los 30 aos.
51
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Hipertensin.
Los pacientes diabticos que tienen hipertensin tienen 5 veces ms riesgo de desarrollar
vasculopata perifrica, aunque an no hay evidencias de que el buen control de la tensin
arterial consiga reducir el nmero de amputaciones.
Dislipemia.
Los trastornos lipdicos asociados a la diabetes (aumento de LDLc, aumento de triglicridos
y disminucin de HDLc) se han asociado claramente con el desarrollo de enfermedad
vascular perifrica. Pero al igual que en el punto anterior an no hay suficientes evidencias
que demuestren que el buen control de la dislipemia diabtica disminuya el nmero de
amputaciones.
Bajo nivel socioeconmico.
Los pacientes de clase social ms baja tienen un mayor riesgo en la formacin de lceras y
posterior amputacin. Se piensa que la peor higiene y cuidado de los pies, el retraso en
acudir a los servicios sanitarios y un menor apoyo social y familiar pueden condicionar este
mayor riesgo. Una intervencin, en la medida de los posible, con la ayuda de los
trabajadores sociales, puede ayudarnos en la reduccin del riesgo.
CLNICA DEL PIE DIABTICO
Segn su etiopatogenia, las lceras o lesiones del pie diabtico las podemos clasificar en
(9):
1
Ulcera Neuroptica (ver imagen 1)
Definida como la existencia de ulceracin en un punto de presin o deformacin del pie,
presenta tres localizaciones prevalentes: primer y quinto metatarsiano en sus zonas acras, y
calcneo en su extremo posterior.
Son ulceraciones de forma redondeada, callosidad periulcerosa e indoloras.
La perfusin arterial es correcta, con existencia de pulsos tibiales
Ulcera neuroptica (imagen 1)
Ulcera Neuro-Isqumica (ver imagen 2)
Necrosis inicialmente seca y habitualmente de localizacin latero-digital, que suele
progresar de forma rpida a hmeda y supurativa si existe infeccin sobreaadida .
Generalmente los pulsos tibiales estn abolidos y existe una neuropata previa asociada.
52
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Ulcera neuroisqumica (imagen 2)
Pie Diabtico Infectado: (ver imagen 3)
Clnicamente es posible distinguir tres formas, que pueden cursar de forma sucesiva, pero
tambin simultnea: celulitis superficial, infeccin necrotizante y osteomielitis.
- Celulitis Superficial: en un porcentaje superior al 90%-95% est causada por un nico
germen patgeno gram positivo, que generalmente es el estafilococo aureus o el
estreptococo. Puede cursar de forma autolimitida, o progresar a formas ms extensas en
funcin de la prevalencia de los factores predisponentes.
- Infeccin necrotizante: afecta a tejidos blandos, y es polimicrobiana. Cuando se forman
abcesos, el proceso puede extenderse a los compartimentos plantares.
- Osteomielitis: su localizacin ms frecuente es en los 1, 2 y 5 dedo, y puede cursar de
forma sintomtica, pero no es infrecuente que falten los sntomas y signos inflamatorios,
siendo a menudo difcil de establecer su diagnstico diferencial con la artropata no sptica.
En este sentido, la exteriorizacin sea en la base de una ulceracin tiene un valor
predictivo del 90%.
Pi diabtico infectado (imagen 3)
1
2
Artropata neuroptica (ver imagen 4)
Clnicamente se manifiesta por existir fracturas espontneas que son asintomticas.
Radiolgicamente se objetiva reaccin peristica y ostelisis.
En su fase ms avanza o final da lugar a una artropata global (Charcot), que se define por
la existencia de la subluxacin plantar del tarso, la prdida de la concavidad medial del pie
53
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
causada por el desplazamiento de la articulacin calcneo-astragalina, asociada o no a la
luxacin tarsometatarsal .
Tiene una alta prevalencia de lcera asociada.
lcera en pie con artropata de Charcot (imagen 4)
54
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Desde el punto de vista prctico, es esencial para el profesional de enfermera, hacer un
correcto diagnstico diferencial entre las lesiones neuropticas y las isqumicas, ya que su
enfoque teraputico, ser totalmente distinto. En la siguiente tabla (tabla 3) podemos
comprobar las caractersticas ms llamativas de unas y otras (10).
lcera Neuroptica
lcera Angioptica
Anamnesis
Diabetes mellitus antigua, consumo de
Factores de riesgo
alcohol,
complementarios, abuso en
otras complicaciones diabticas,
el conelevado HbA1c
sumo de nicotina.
Localizacin
Plantar, raras veces dorsal
Acral (dedos, taln)
Sensibilidad
Alteracin de la sensibilidad al calor y
Imperceptible
a las vibraciones, reflejos en estado
patolgico.
Dolores
Pocos o ninguno
Existentes
Inspeccin
Pie caliente,voluminoso.
Pie fro, piel atrfica.
Pie en garra
Pulso en el pie Existente
Dficit
Radiografas
Ostelisis prematura
Estructura sea normal
en la zona de la necrosis.
55
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
CUIDADOS LOCALES EN EL PIE DIABTICO
Nuestro objetivo primordial en este captulo, ser proporcionar los necesarios
conocimientos relativos a los cuidados locales de las ulceraciones, que son los que necesita
conocer en mayor profundidad el profesional de enfermera, ya que junto con la educacin
sanitaria y el proporcionar los cuidados generales que precisa todo paciente diabtico, la
cura o curetaje de las lceras constituye uno de los principales cometidos del enfermero/a,
sin menoscabo de decir, que es necesario intentar adquirir el mayor nivel de actualizacin
en todas las facetas del abordaje del pie diabtico.
Debe haber una relacin estrecha entre el diabetlogo, el podlogo, la enfermera, el
ortesista, el ortopedista y el cirujano vascular para un diagnstico y tratamiento adecuados ,
insistiendo en las medidas preventivas para evitar la recidiva.
Una vez que han aparecido lesiones caractersticas de pie diabtico, es necesario practicar
las necesarias exploraciones y procedimientos diagnsticos que nos evidencien la
etiopatogenia de las lceras, para que el equipo multidisciplinar establezca las medidas
necesarias segn la patologa base de la lesin.
Se ha encontrado que con la consulta a un equipo pueden mejorarse los porcentajes de
curaciones y de amputaciones. Es conveniente la consulta cuando una lcera no evidencia
mejora luego de un tratamiento local adecuado de 10 a 15 das.
El abordaje teraputico de las ulceraciones diabticas requiere paciencia, experiencia y
seguridad profesional. El objetivo de todos los esfuerzos consiste en ayudar a cicatrizar la
lesin y evitar la amputacin.
La experiencia clnica ha demostrado que, salvo muy pocas excepciones, las amputaciones
de urgencia suelen ser innecesarias y en realidad siempre queda tiempo para realizar un
diagnstico o desbridaje quirrgico adecuado.
Una regulacin de la diabetes constituye la medida bsica en el tratamiento de todas las
lesiones por diabetes, siendo al mismo tiempo la mejor teraputica para la neuropata.
El tratamiento para los trastornos vasculares por medio de procedimientos teraputicos
invasivos (angioplastia, angioplastia de rotacin, angioplastia mediante lser , bypass PTFE
, etc.) y procedimientos conservadores ( heparinizacin, lisis local con urokinasa,
infusiones de prostaglandina, etc.) requieren la colaboracin interdisciplinaria de
experimentados internistas, radilogos de intervencin y cirujanos vasculares.
Un problema prioritario y central en el tratamiento de las ulceraciones diabticas es el
riesgo de infeccin muy alto que conllevan estas heridas. Slo algunas lesiones
angiopticas no presentan ningn signo de infeccin en sus inmediaciones. Sin embargo,
las formas mixtas neuro-angioptica del pie as como tambin la lcera netamente
neuroptica pueden ser consideradas en la prctica como lesiones infectadas. Adems las
posibilidades de propagacin de una infeccin a todo el pie estn especialmente favorecidas
por las alteraciones circulatorias y metablicas, es por ello que en el fondo una terapia
sistmica con antibiticos siempre da buenos resultados.
56
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Medidas generales del tratamiento del pie diabtico:
1. Control adecuado de la diabetes.
Se ha observado que la cantidad de amputaciones de miembros inferiores se incrementa con
el mal control de la enfermedad. Si esta bien controlado el porcentaje de amputaciones no
vara, a pesar de muchos aos de diabetes. Para ello para la prevencin primaria, secundaria
y terciaria es fundamental un control normal de la diabetes.
En muchas lceras de pie, es necesario la insulinoterapia, aunque sean diabticos tipo 2. En
los tipo 1, la insulinoterapia debe ser optimizada.
1
2. Estado de nutricin adecuado.
La obesidad incrementa la presin de apoyo y las deformaciones del pie. Se ha encontrado
una relacin de la curacin de las lceras con la albuminemia, el zinc y otros parmetros de
desnutricin.
Se ha observado que si existe una desnutricin proteicocalrica hay un retraso en la
curacin de las lceras.
1
3. Estudio y tratamiento del flujo arterial.
En toda lesin del pie, hay que evaluar el flujo, pues es lo que dar el pronstico inmediato
y a largo plazo. Cuanto mayor es la isquemia, menor es el porcentaje de curaciones, ms se
amputan, ms se mueren en el momento y a largo plazo.
Cuando hay una isquemia clnica hay que indicar tratamiento antiagregante. En isquemias
graves hay que indicar hospitalizacin y ver si es posible realizar un procedimiento
quirrgico de revascularizacin.
1
4. Drenaje, desbridamiento, curetaje, cultivo y antibiograma
Debe drenarse adecuadamente la infeccin y proceder a la toma de muestra para cultivo
mediante la aspiracin de exudado o biopsia para hacer el cultivo para aerbios y
anaerobios, con antibiograma.
El desbridamiento local es esencial para que una herida cicatrice correctamente ya que el
tejido necrtico o los esfacelos son caldo de cultivo para infecciones, inician una respuesta
inflamatoria, suponen una demanda fagoctica para la herida y retrasan la curacin al
representar una barrera mecnica para el tejido de granulacin. Hay que desbridar todo el
callo hiperqueratsico. El desbridamiento debe ser fundamentalmente quirrgico, pero nos
podemos ayudar con productos enzimticos (uso de enzimas proteolticas) o autolticos
(12), que colocados o aplicados sobre la herida, permiten la autodigestin del tejido
desvitalizado por las enzimas normalmente presentes en los fluidos de la ulcera.
5. Descartar y tratar la infeccin
Pueden estar ausentes los signos de afectacin sistmica: fiebre, escalofros, leucocitosis,
etc., pero cuando estn presentes indican una infeccin de mayor severidad.
El diagnstico de infeccin se basa en los signos locales de infeccin: Celulitis, linfangitis,
crepitacin, afectacin sea, exudado purulento, fetidez, profundidad, fstulas, gangrena...
57
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
La presencia de dolor o disconfort en una lcera neuroptica previamente indolora es muy
sugestiva del establecimiento de una infeccin.
Como complicaciones infecciosas en el PD (formas clnicas): celulitis superficial, infeccin
necrotizante de partes blandas, abscesos profundos, osteomielitis.
La visualizacin del hueso o su palpacin con sonda a travs de la lcera es altamente
sugestiva de osteomielitis.
Los cultivos cuantitativos permiten la diferenciacin entre colonizacin e infeccin de la
herida. Para ello se debe lavar la superficie de la herida, tomar una muestra del tejido, y
hacer un recuento del nmero de colonias por gramo de tejido. Un nivel superior a 100.000
organismos por gramo de tejido indica infeccin de la herida.
La microbiologa suele ser polimicrobiana en las infecciones severas incluyendo grmenes
anaerobios. Debe instaurarse antibioterapia de amplio espectro hasta que se reciban los
resultados del cultivo.
Se realizarn pruebas radiolgicas ante la sospecha de osteomielitis.
En las infecciones leves por va oral y en las moderadas y graves por va oral y parenteral,
basado en el antibiograma, el germen ms frecuente y la respuesta clnica.
El uso de antibiticos tpicos para tratar la infeccin local en el pie diabtico, al igual que
en otras heridas de evolucin trpida es controvertido, ya que como manifiestan algunos
autores (12), existe dudas acerca de la capacidad de penetracin en los tejidos profundos,
mientras su uso, aumenta las posibilidades de sensibilizacin, por lo que el uso de este tipo
de terapias se debera realizar en unas ciertas condiciones:
1
Ante claras evidencias de infeccin local y no como coberturas
profilcticas.
Por periodos cortos de tiempo.
Vigilando de cerca la aparicin de signos relacionados con efectos
indeseables
En principio, un correcto drenaje de los focos infecciosos y un desbridaje de la lesin son
las mejores medidas contra la infeccin en el pie diabtico junto con la correcta
antibioterapia sistmica.
1
6. Tratamiento local de las heridas
No deben hacerse baos de pie con antispticos que maceran la piel.
Limpiar la herida con solucin fisiolgica y evitar los antispticos tpicos que son
citotxicos e inhiben la granulacin.
Debe mantenerse un ligero estado de humedad en el lecho de la lcera, evitando la misma
en los bordes.
En las lesiones superficiales no infectadas y secas se utilizan apsitos o productos que
generen ambiente hmedo, o en ltimo caso gasas humedecidas con solucin fisiolgica.
En caso de infeccin, la teraputica de eleccin ser el desbridamiento, drenaje y
antibioterapia sistmica.
Evitar el uso rutinario de los antibiticos tpicos y de los antispticos.
58
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
El lavado de la herida se puede realizar con agua corriente templada, suero salino o
solucin Ringer.
Los apsitos de alginato, la hidrofibra de hidrocoloide y los apsitos de carbn activado y
plata, absorbentes de olor y bactericidas, estn indicados en caso de infeccin.
Puede combinarse los tipos de tratamiento segn la lcera.
Deberemos hacer un seguimiento estrecho de la lesin.
1
7. Descarga adecuada de la zona
El alivio de la presin plantar puede conseguirse con el reposo en cama y evitando apoyar
en lo posible el pie. No hay que apoyar el peso del cuerpo, pudiendo hacerse el reposo de la
zona, estando en cama, con bastones, con sillas de ruedas, etc. Son muy tiles los zapatos
quirrgicos, las plantillas de descarga, las botas neuropticas o los yesos de contacto.
Enfoque resumido del tratamiento del pie diabtico (15): (ver tabla 6)
Diagnstico
1
de la causa desencadenante (segn los sntomas de la neuropata y la angiopata,
lcera mixta)
2
Del factor desencadenante de la lesin (contusin, infeccin, etc.)
3
Del estado metablico de la diabetes.
4
De los signos de infeccin.
5
6
TRATAMIENTO
7
8
TERAPIA CAUSAL
9
TERAPIA ULCEROSA LOCAL
ptima regulacin del nivel de
glucemia
10
Lucha contra la infeccin (terapia
sistmica con antibiticos)
Absoluta eliminacin de presiones
en la lcera hasta alcanzar su
curacin (apoyos para caminar, silla
de ruedas, reposo en cama)
Desbridamiento quirrgico
adecuado.
Tratamiento hmedo de la herida
para potenciar la limpieza y
desbridaje autoltico, favorecer la
aparicin de tejido de granulacin y
la reepitelizacin.
11
12
59
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
1
CONTROL POSTERIOR DE RECIDIVAS
Formar a los pacientes, reforzar su sentido de responsabilidad propia.
Inspeccin diaria de los pies para detectar modificaciones (callosidades,
infecciones fngicas, de las uas, etc.)
En el cuidado de los pies no utilizar instrumental cortante, baar los pies slo a
temperatura corporal, no caminar con los pies descalzos.
Control peridico por el podlogo que recomendar zapatos ortopdicos
adecuados que tengan una adecuada distribucin de la presin.
INDICACIONES DE HOSPITALIZACIN
Paciente no colaborador o no autosuficiente
Imposibilidad de proporcionar una asistencia domiciliaria adecuada por
infraestructura o por falta de colaboracin familiar
Infecciones amenazantes de la extremidad
Mal estado general. Paciente sptico. Paciente deshidratado. Insuficiencia
renal
Descompensacin diabtica
Falta de respuesta al tratamiento en 4-5 das si se ha realizado de una
manera correcta.
Gran tumefaccin y edema de los pies
Celulitis ascendente
Afectacin de los espacios profundos del pie
Osteomielitis
Infeccin en un paciente con circulacin precaria por el peligro potencial de
desarrollo de gangrena
2
3
60
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
61
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Abordaje local segn la severidad de la lesin
Grado O:
Hiperqueratosis (callos o durezas) o grietas: crema hidratante a base de lanolina o urea
despus de un correcto lavado y secado de los pies, 1 o 2 veces al da. Tambin es til el
uso de vaselina saliclica al 10%. La utilizacin de piedra pmez es muy recomendable para
eliminar durezas. En las fisuras estn indicados los antispticos suaves y a ser posible que
no tian la piel. La escisin de callosidades ha de hacerla el podlogo.
Deformidades (hallux valgus, dedos en martillo, pie cavo,...): valorar la posibilidad de
prtesis de silicona o plantillas y preferiblemente ciruga ortopdica.
Ua incarnata: como regla general no se deben cortar nunca las uas sino limarlas; el
calzado no debe comprimir los dedos. Si esta es recidivante el tratamiento es quirrgico.
Micosis, pie de atleta: Suele aparecer entre los dedos y en la planta como una zona
enrojecida con maceracin y ruptura de la piel. Se trata con antimicticos tpicos y
evitando la humedad del pie.
Grado 1:
lcera superficial: reposo absoluto del pie lesionado, durante 3-4 semanas. Limpieza diaria
con suero fisiolgico (a cierta presin) y mantener medio hmedo . Valorar la lesin cada 23 das. El uso de sustancias tpicas es controvertido. Se han propuesto varias sustancias,
entre ellas las soluciones antispticas, factores de crecimiento,... pero no existen estudios
con diseo adecuado que demuestren su eficacia. Si se usaran antispticos locales, hay que
procurar que sean suaves, muy diluidos y que no coloreen la piel (17).
Grado 2:
lcera profunda: reposo absoluto del pie lesionado. Debe sospecharse la posible existencia
de infeccin que se evidenciar principalmente por los signos locales, Celulitis, linfangitis,
crepitacin, afectacin sea, exudado purulento, fetidez, profundidad, fstulas, gangrena...
Se realizar un desbridamiento quirrgico minucioso, eliminando los tejidos necrticos, as
como la hiperqueratosis que cubre la herida; para los esfacelos que no puedan ser retirados
mediante bistur podemos ayudarnos de productos como las enzimas proteolticas o los
hidrogeles.
Tpicamente ante signos de infeccin estara indicado el uso sulfadiacina argntica y en
lesiones muy exudativas el uso de productos absorbentes (18), tales como los apsitos de
hidrofibra de hidrocoloide (19), los alginatos (20) o los apsitos de carbn activado y plata.
Se instaurar siempre tratamiento antibitico sistmico tras la toma de una muestra de la
lcera para cultivo y antibiograma.
Localmente ante una lcera que no sigue una evolucin satisfactoria, se sospecha
osteomielitis (hacer siempre radiografas de la zona).
Grado 3:
Ante zona de celulitis, absceso, u osteomielitis, o signos de sepsis, el paciente debe ser
hospitalizado de forma urgente para desbridamiento quirrgico y tratamiento con
antibiticos va parenteral.
Grado 4:
Gangrena de un dedo / dedos del pie: El paciente debe ser hospitalizado para estudiar
circulacin perifrica y valorar tratamiento quirrgico (by-pass, angioplastia, amputacin)
Grado 5:
Gangrena del pie: El paciente debe ser hospitalizado para amputacin.
62
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Terapia local de la lcera diabtica segn su etiopatogenia
1 Neuroptica
Para realizar la terapia local de la lcera neuroptica pueden formularse los siguientes
principios teraputicos:
1 Descarga absoluta de la lesin.
2 Apropiado tratamiento de la herida: desbridamiento del callo o rodete
hiperqueratsico y tratamiento hmedo de la herida hasta la total cicatrizacin con
un epitelio resistente.
3 Realizar un tratamiento con un adecuado calzado ortopdico.
4 Cuidados especiales, formacin del paciente y profilaxis recidivante.
A pesar de todas las dificultades, una lesin neuroptica siempre lleva implcita una
probabilidad de cicatrizacin de la herida, de tal manera que se indica la aplicacin
primaria de un procedimiento conservador en atencin a los principios quirrgicos para
realizar el saneamiento local de la zona de la herida. De ninguna manera forman parte de
esta seleccin las grandes medidas quirrgicas y las amputaciones.
1 Angioptica
Como ya se ha descrito, en las enfermedades de oclusin arterial se requiere un tratamiento
diferencial, que depende principalmente del estado vascular y del resultado de la
revascularizacin. En contraposicin con la lesin neuroptica del pie, raras veces se puede
llegar a evitar la amputacin.
Para la limpieza del lecho de la herida ser necesaria la extirpacin quirrgica de la
necrosis, una amputacin en la zona colindante con una amplia cicatrizacin secundaria de
la herida, as como tambin amputaciones siguiendo las pautas clsicas de amputacin con
una cicatrizacin primaria de la herida. Para establecer las correspondientes medidas del
tratamiento se requiere poseer experiencia clnica. La decisin debera llevarse a cabo tras
una madura reflexin y no de forma precipitada (como por ejemplo en el servicio de
urgencias). El objetivo ltimo del tratamiento de las lceras diabticas es la conservacin
de las extremidades (21).
Si bastase con la extirpacin quirrgica de la necrosis, se debe optar por escoger este
procedimiento. Incluso cuando la cicatrizacin secundaria pueda en ciertas circunstancias
llegar a requerir muchos meses, el resultado que se alcanza con este tratamiento es el ms
apropiado. En contraposicin a los casos de pies neuropticos con heridas libres de
necrosis, este diagnstico permite a la herida realizar esfuerzos siempre que se aplique una
buena profilaxis infecciosa. El denominado entrenamiento vascular favorece la
revascularizacin y la cicatrizacin de la herida.
Si en la zona necrtica se encuentran partes seas del pie es imprescindible realizar
amputacin de las zonas colindantes. Bajo el concepto de demarcacin se entiende la
separacin clara y visible entre el tejido muerto (de color negro) y el sano. El momento de
la amputacin slo debera fijarse cuando se haya logrado alcanzar una amplia demarcacin
del fenmeno. Las operaciones realizadas en tejidos inflamados ocasionan frecuentemente
necrosis secundarias a travs de un edema de la herida causado por una irrigacin
sangunea insuficiente, Al adoptarse las pautas a seguir para realizar la amputacin, se
63
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
debera dar preeminencia a los recursos de los tratamientos protsicos y/o de calzado
posteriores.
1 Pie de Charcot
La prevencin de la destruccin y de la deformidad adicionales del pie en la fase aguda es
la meta fundamental del tratamiento. Es por lo tanto esencial prevenir. El apoyo principal
del tratamiento actual est en el uso de un molde para evitar la presin.
Si se trata tempranamente, el pie no alcanza grandes deformidades y evitar la ulceracin.
Si no se trata el pie afectado por la artropata de Charcot se vuelve muy se deforme y es
propenso a la ulceracin. El tratamiento es paliativo, terapia peditrica regular y la
limitacin de actividades. La Amputacin se requiere a veces debido a la ulceracin es
insuperable. Por lo tanto diagnosticar en la etapa aguda " de un pie hinchado " es esencial.
No hay tratamiento farmacolgico especfico probado, ha habido un informe de que un
grupo de drogas conocidas como los bifosfonatos pueden ser tiles. Se estn
experimentando actualmente ensayos clnicos.
CONCLUSINES
Los tres componentes patolgicos, neuropata, enfermedad vascular perifrica e infeccin,
sobre los que gira la etiopatogenia de las lesiones que se desencadenan en el pie del
diabtico pueden traer consecuencias graves a estos pacientes. Una exploracin detallada
puede dar claves para diagnosticar la enfermedad o para confirmar el avanzado estado de
esta. El control de la diabetes y el tratamiento adecuado de las lceras, infecciones,
deformidades msculo esquelticas, proporcionar al paciente una mejor calidad de vida.
El papel del profesional de enfermera es fundamental dentro del equipo multidisciplinar
que debe abordar este grave problema de salud; la educacin sanitaria diabetolgica, las
recomendaciones de prevencin, la identificacin de riesgos, el establecimiento de un plan
de cuidados individualizado y el curetaje local de las lceras constituyen los pilares sobre
los que se asienta este rol.
Las lceras de origen diabtico deben ser correctamente etiquetadas dependiendo de su
origen, para realizar el correcto tratamiento local.
Las medidas teraputicas locales en las lceras diabticas constituyen una etapa ms del
proceso global de diagnstico etiolgico y de tratamiento integral del paciente con pie
diabtico; siempre debe considerarse individualmente cada caso ya que cada enfermo nos
ofrecera perspectivas distintas de abordaje.
La introduccin de nuevos productos teraputicos (hidrogeles, alginatos, hidrofibras, etc.),
desde hace relativamente poco tiempo, para la cura local de este tipo de heridas, de
evolucin trpida y de carcter recidivante, ha supuesto tanto para el paciente, como para el
profesional de enfermera, un cambio radical en su enfoque prctico.
Sin embargo es necesario seguir investigando y haciendo las pertinentes evaluaciones
clnicas de las nuevas terapias, para conseguir cada vez productos ms eficaces que
aceleren los procesos de cicatrizacin en las lceras del pie diabtico.
El reto para el enfermero, es enfrentarse a estas lesiones con la suficiente preparacin y
conocimientos profesionales, y usar los productos a su alcance de la manera ms adecuada,
para dar los mejores cuidados posibles, que restauren la salud del diabtico y restablezcan
64
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
en el menor tiempo posible la integridad de la piel, evitando as el mayor nmero posible de
amputaciones, siguiendo la Declaracin de St. Vincent.
BIBLIOGRAFA
Fuente: Sociedad Espaola de Diabetes. 1997
Roche E , Callejas JM. El pie diabtico. 1997
Carpenito, L. Manual de diagnstico de enfermera. 5 edicin. 1997
Matthew, J. Tratamiento de la ulceracin del pie diabtico.Mediterraneum Forum on Woun
Care.1993
A. Hernndez; D. Abelln ; I. Lluch. HOSPITAL UNIVERSITARIO DR. PESET
ALEIXANDRE - VALENCIA "Manual bsico para la exploracin y cuidado de los pies de
las personas diabticas". Editado por Medikronic Ibrica S.R.L
Richard J.L. How to detec diabetic with risk of foot complication. Diabetes-Metab. 1996.
J.Marinel-lo, J.I. Blanes, J.R. Escudero, V. Ibaez, J. Rodrguez; Consenso de la Sociedad
Espaola de Angiologa y Ciruga Vascular sobre Pie Diabtico
(Angiologa.1997;XLIX,5:193-230)
Fuente: Sociedad Andaluza de Medicina Familiar y Comunitaria. Grupo de diabetes. 2000
J.Marinel-lo, J.I. Blanes, J.R. Escudero, V. Ibaez, J. Rodrguez; Consenso de la Sociedad
Espaola de Angiologa y Ciruga Vascular sobre Pie Diabtico
(Angiologa.1997;XLIX,5:193-230)
Hartmann, P.; Las heridas y su tratamiento. 1999
Wagner F. The dysvascular foot, a system for diagnostic and treatmet.1981
Schenk, K., Hidrogeles para el tratamiento hmedo de heridas. Wound Forum 1996.
Leaperf D.J.. Prophilactic and therapeutic role of antibiotics in wound care. Am J Surg
1994
Lpez Corral, J.C.; Actuacin de enfermera ante lceras y heridas.Madrid 1992.
Hartmann, P.; Las heridas y su tratamiento. 1999
International Working Group on the Diabetic Foot. International Consensus on the Diabetic
Foot. The Netherlands, 1999.
Fuente: Sociedad Andaluza de Medicina Familiar y Comunitaria. Grupo de diabetes. 2000
Lawrence, J.C. Dressing and wound infections.1994
Watret,L. Management of complicated wounds with use of a hidrofibre dressing. 1997.
Platek, S.; Alginatos de calcio para el tratamiento hmedo de lceras de origen diabtico.
Wound Forum 1997.
American Diabetes Association. Foot Care in Patients with Diabetes Mellitus.Diabetes Care
1997; 20 (suppl 1): s31-s32.
Hartmann, P.; Las heridas y su tratamiento. 1999
65
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Sorensen, L.; Wu, T. et al. Novo Nordisk. Diabetic Foot Disease. Gua Interactiva.1999
Levin ML. Preventing Amputation in the Patient With Diabetes. Diabetes Care 1995; 18:
1383-1394.
BEARE / MYERS. Enfermera Medicoquirrgica. Harcourt Brace.
BRUNNER SUDDARTH. Enfermera Mdico-quirrgica. Interamericana.
LEWIS. Enfermera Mdico-quirrgica. Edit. Elsevier.
Biblioteca Enfermera Profesional Medicoquirrgica. McGraw-Hill.
Interamericana.
POTTER, P.A. Fundamentos de Enfermera. MOSBY.
FUDEN. Actualizacin de enfermera. Varios autores.
1
66
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Frutas recomendadas para la diabetes.
Las personas con diabetes aprenden rpidamente que no todos los carbohidratos son
iguales. Esto puede hacer que sea difcil elegir qu alimentos incluir en su plan de
alimentacin para la diabetes. Algunas personas con diabetes creen que las frutas estn
fuera de los lmites. Es as realmente? Por qu elegir alimentos con IG bajo?
En general, los alimentos con bajo IG (ndice glucmico), y de altos valores en fibra
llenan por ms tiempo. La fibra diettica tambin se ha demostrado que ayuda a prevenir
cambios bruscos en el nivel de glucosa en la sangre, lo que resulta en un patrn de glucosa
en sangre ms consistente y predecible en todo el da. Por otra parte, los alimentos que
tienen altos niveles de IG puede dejar sensacin de hambre e insatisfecho, lo que podra
conducir a comer en exceso.
Contrariamente al mito popular, las frutas dulces pueden ser parte de su plan de
alimentacin para la diabetes. Son una buena fuente de fibra y antioxidantes, y muchas
frutas tienen niveles bajos de las indicaciones geogrficas. Echa un vistazo a los siguientes
ejemplos.
FRUTAS CON BAJO VALOR DE NDICE GLUCMICO
67
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
Manzanas: Una manzana pequea tiene un IG de 38, 20 gramos de hidratos de carbono, y
4 gramos de fibra.
Las cerezas: A 1 / 2 taza de cerezas tiene un IG de 41, alrededor de 13 gramos de hidratos
de carbono, y 2 gramos de fibra.
Peras: Una pera mediana tiene un IG de 38, aproximadamente 21 gramos de hidratos de
carbono, y 4 gramos de fibra.
Ciruelas: Una ciruela de mediana a grande tiene un IG de 39, 30 gramos de hidratos de
carbono, y 4 gramos de fibra.
Fresas: Alrededor de 1 / 2 taza de fresas tiene un IG de 41, aproximadamente 9 gramos de
carbohidratos, y 2 gramos de fibra.
68
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
69
Diabetes Mellitus. Cuidados de enfermera
[Seleccionar fecha]
70
You might also like
- Stiper Puntura 120703220745 Phpapp02.ppsDocument101 pagesStiper Puntura 120703220745 Phpapp02.ppskudum33No ratings yet
- Olo Bio Magnetism o BNPDocument219 pagesOlo Bio Magnetism o BNPluis calderon salvatierra67% (3)
- RejuvelacDocument70 pagesRejuvelacVivian Echemendia100% (1)
- VAZQUES - Libro Nutricion Aplicada A Los Peces PDFDocument71 pagesVAZQUES - Libro Nutricion Aplicada A Los Peces PDFCarlos Antonio100% (1)
- PancreasDocument108 pagesPancreaserwingariel100% (4)
- Pancreas SCHWARTZDocument14 pagesPancreas SCHWARTZPiliCabello100% (1)
- Pancreatitis CronicaDocument21 pagesPancreatitis CronicaSutil LeviaNo ratings yet
- Cáncer de Vía Biliar y PáncreasDocument10 pagesCáncer de Vía Biliar y PáncreasRocío AraujoNo ratings yet
- GlándulasDocument13 pagesGlándulasChuzalekNo ratings yet
- Fisiología GastroDocument4 pagesFisiología GastroSaira Marisol Orozco EscobedoNo ratings yet
- Glandulas AnexasDocument13 pagesGlandulas Anexasyesica flores apazaNo ratings yet
- El Páncreas y Sus FuncionesDocument1 pageEl Páncreas y Sus FuncionesMadii CalderonNo ratings yet
- Fisiopatologia DMDocument25 pagesFisiopatologia DMYelly YVNo ratings yet
- Upao Tercer Ciclo SílaboDocument30 pagesUpao Tercer Ciclo SílaboJorge VargasNo ratings yet
- Variacion en La Glucemia Al Realizar Ejercicio Con Diferentes Niveles de IntensidadDocument15 pagesVariacion en La Glucemia Al Realizar Ejercicio Con Diferentes Niveles de IntensidadWilson Fabian ChavarroNo ratings yet
- El Sistema Gastrointestinal PDFDocument19 pagesEl Sistema Gastrointestinal PDFSilvaNo ratings yet
- Aparato DigestivoDocument76 pagesAparato Digestivolorimartinez521No ratings yet
- Capitulo 65 Funciones Secretoras Del Tubo DigestivoDocument16 pagesCapitulo 65 Funciones Secretoras Del Tubo DigestivoLaryssaPedra31No ratings yet
- Regulación de Las Funciones GastrointestinalesDocument15 pagesRegulación de Las Funciones GastrointestinalesYamilet PeñaNo ratings yet
- Protocolos Anestesia Cirugia DigestivoDocument4 pagesProtocolos Anestesia Cirugia DigestivoEva Garcia MartinezNo ratings yet
- Contraindicaciones Del Consumo de AzúcarDocument15 pagesContraindicaciones Del Consumo de AzúcarCuniNo ratings yet
- 2012 Todo DigestivoDocument12 pages2012 Todo DigestivoMatías Cifuentes TorresNo ratings yet
- Regulación de La Secreción Del Páncreas ExocrinoDocument2 pagesRegulación de La Secreción Del Páncreas ExocrinoVanessa NuñezNo ratings yet
- t16. Patologia de Los Hidratos de CarbonoDocument15 pagest16. Patologia de Los Hidratos de CarbonopecheniqNo ratings yet
- Texto de Hígado y PáncreasDocument9 pagesTexto de Hígado y PáncreasDenet Arroyo DominguezNo ratings yet
- Epitelios GlandularesDocument7 pagesEpitelios GlandularesRoberto CabezasNo ratings yet
- Seminario 9-Situación de Hiperglicemia PDFDocument11 pagesSeminario 9-Situación de Hiperglicemia PDFFernando Martínez HiguerasNo ratings yet
- 3 Agnatos LampreaDocument21 pages3 Agnatos LampreajesmansbNo ratings yet
- Sistema Digestivo en MonogastricosDocument10 pagesSistema Digestivo en Monogastricoselard maxNo ratings yet
- Comprensión de Textos 01 Piaget CajamarcaDocument6 pagesComprensión de Textos 01 Piaget Cajamarcaosanco13676No ratings yet