Professional Documents
Culture Documents
Enfermedad Periodontal Terminado
Uploaded by
Lilian Flores Rojas100%(1)100% found this document useful (1 vote)
188 views25 pagesperiodontal
Copyright
© © All Rights Reserved
Available Formats
DOCX, PDF, TXT or read online from Scribd
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this Documentperiodontal
Copyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
100%(1)100% found this document useful (1 vote)
188 views25 pagesEnfermedad Periodontal Terminado
Uploaded by
Lilian Flores Rojasperiodontal
Copyright:
© All Rights Reserved
Available Formats
Download as DOCX, PDF, TXT or read online from Scribd
You are on page 1of 25
2013
ENFERMEDAD PERIODONTAL:
NIVELES DE PREVENCION.
ALAYA DAVILA TALIA ANGELICA
AGUINAGA MARTINEZ ROCIO DEL PILAR
CATAÑEDA GUERRERO KATHERINE FIORELLA
CHERO NEPO DIEGO ARMANDO
FLORES ROJAS LILIAN JHACKELINE
GASCO PINTADO KRISTELL ALEXANDRA
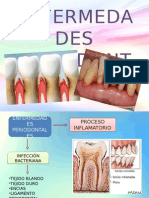
Enfermedades periodontales
Introducción:
Las enfermedades periodontales son un grupo de cuadros clínicos de
origen infeccioso que afectan a la estructura de soporte del diente y se
clasifican en dos amplios grupos, gingivitis y periodontitis. La gingivitis
es un proceso inflamatorio de la encia, sin migración apical del epitelio
de inserción y por tanto sin destrucción de los tejidos de soporte del
diente. La periodontitis es también un proceso inflamatorio que se
extiende a los tejidos de soporte del diente, y se caracteriza por la
migración apical de la inserción epitelial y la destrucción progresiva del
ligamento periodontal y del hueso alveolar.
La gingivitis se produce por la acumulación inespecífica de placa
bacteriana y se elimina mediante un control cuidadoso de esta. En
caso de la periodontitis, las bacterias son necesarias, pero no
suficientes, para explicar su etiología. Otros factores de riesgo,
inherentes al huésped y ambientales, determinan el inicio y evolución
de las periodontitis. el diagnostico periodontal debe tener en cuenta
estos factores de riesgo , que tendrán una considerable influencia en
el pronóstico y el tratamiento de la enfermedad según las necesidades
del paciente, esos factores son aun mas importantes desde el punto
de vista de las actuaciones preventivas y de diagnostico precoz , que
se deberán enfocar principalmente hacia los grupos y los individuos de
riesgo.
Del mismo modo que hay factores sistémicos que influyen en
determinadas infecciones periodontales afecten a otros sistemas y
aparatos del paciente. Estas asociaciones entre periodontitis y riesgo
aumentado de padecer determinadas enfermedades abren un amplio
campo de prevención de las alteraciones sistémicas a través del
control de las enfermedades periodontales.
SALUD PERIODONTAL.
El periodonto (área alrededor del diente) se compone de encía, ligamento
periodontal, cemento y hueso alveolar. La encía sana es rosa pálido, firme y no
sangra.
Enfermedad periodontal
El periodonto está compuesto por encía, ligamento periodontal y
hueso alveolar.
La enfermedad periodontal puede agruparse en gingivitis y
periodontitis, y a su vez cada uno de ellos puede dividirse según la
actividad y gravedad del proceso, edad de aparición, desordenes
sistémicos asociados y otros factores.
La gingivitis es una inflamación de la encía pero no afecta a la sujeción
de los dientes, por otra parte la periodontitis implica destrucción de la
sujeción del tejido conectivo y el hueso alveolar adyacentes. Casi
todos los adultos experimentan gingivitis y algún grado de
periodontitis. Las formas avanzadas de periodontitis, con pérdida
extensa del tejido conectivo y hueso de soporte, aparecen
aproximadamente de 1 a 15 por 100 de los adultos.
EL PERIODONTO
Se denomina periodonto a los tejidos que rodean y soportan
los dientes: y está constituido por encía, cemento dentario, ligamento
periodontal y hueso alveolar. El periodonto es una unidad biofuncional
que es parte del sistema masticatorio o estomatognático.
La etimología del término procede del griego peri, que significa
alrededor de, y 'odonto', diente.
La periodoncia es la especialidad odontológica que estudia al
periodonto. Procede del griego para, que significa junto a, y odontos,
diente. El nombre contemporáneo para esta especialidad de la
odontología es la Periodontología.
LA PERIODONTITIS SE MANIFIESTA POR:
Enrojecimiento de las encías.
Sangrado de las encías al cepillarse o
espontáneamente
Retracción de las encías, con sensación de
alargamiento de diente.
Aumento de la sensación dentaria al frio.
Movilidad dentaria.
Aparición de abscesos en la encía, con dolor en la
zona.
Etiología de las enfermedades periodontales.
La relación de causa y efecto entre la acumulación de bacterias en el
margen gingival y la aparición de la inflamación gingival fue
demostrada por los estudios de Loe y cols. En 1965. Esta reacción
inflamatoria se produce a los pocos días producirse la acumulación de
placa, y es prácticamente constante en todos los individuos. De la
misma forma y la eliminación de la placa mediante el cepillado a los
enjuagues con clorhexidina conduce a la desaparición o disminución
de la inflamación gingival o gingivitis. Esta secuencia viene a
demostrar que la gingivitis se producen por el crecimiento de un
número elevado e indeterminado de especies bacterianas, sin
ninguna de ellas sea directamente responsable del inicio y evolución
de las enfermedades (teoría de la placa bacteriana inespecífica), y
puede explicar perfectamente el paso de encías sana a inflamada.
Por el contrario y el mecanismo por el cual la simple inflamación
gingival progresa hacia la destrucción de los tejidos periodontales no
están aun completamente explicado, aunque la visión actual de la
etiología multifactorial de la periodontitis correspondería a la de un
modelo superponible a otras enfermedades crónicas humanas , que
incluiría a la causa necesaria (en este caso el agente microbiano), y
además el estilo de vida , los factores psicosociales y los factores
sistémicos. Así pues, mientras no cabe duda de que la periodontitis es
una enfermedad infecciosa, es necesario un huésped susceptible para
su inicio y desarrollo de tal manera que factores de huésped, como la
herencia o las enfermedades sistemáticas y factores ambientales tales
como el tabaco y desempeñan un papel tan importante como las
bacterias en la etiopatogenia de la periodontitis.
CAUSAS DE LA ENFERMEDAD PERIODONTAL
La boca está llena de bacterias. Estas bacterias, junto con las
mucosidades y otras partículas, forman constantemente una “placa”
pegajosa e incolora que se deposita sobre los dientes. El cepillado y el
uso del hilo dental ayudan a eliminar la placa. Pero, si la placa no se
elimina, ésta se endurece y forma unos depósitos llamados “sarro” o
“tártaro”, donde se alojan las bacterias que el simple cepillado no
puede remover.
Solamente una limpieza profesional hecha por un dentista o higienista
dental puede eliminar el sarro.
SÍNTOMAS DE LA ENFERMEDAD PERIODONTAL
Los síntomas no suelen ser visibles hasta que la enfermedad está
avanzada. Entre ellos se encuentran:
o Mal aliento constante
o Encías rojas o inflamadas
o Encías muy sensibles o sangrantes
o Dolor al masticar
o Dientes flojos
o Dientes sensibles
FACTORES DE RIESGO
El hábito de fumar. ¿Quiere otra razón para dejar de fumar?
Fumar es uno de los factores de riesgo más significativos
relacionados con el desarrollo de la enfermedad de las encías.
Además, el hábito de fumar puede disminuir el efecto de algunos
tratamientos.
Cambios hormonales en las niñas y mujeres. Estos cambios
pueden hacer que las encías se hagan más sensibles facilitando
así el desarrollo de la gingivitis.
Diabetes. Las personas con diabetes tienen un mayor riesgo de
desarrollar infecciones, entre ellas, la enfermedad de las encías.
Enfermedades. Otras enfermedades como el cáncer o el SIDA y
sus tratamientos también pueden perjudicar la salud de las
encías.
Medicamentos. Hay cientos de medicamentos tanto de receta
médica como los que se pueden comprar sin receta, que pueden
reducir el flujo de la saliva. La saliva sirve para proteger la boca
y si no se tiene suficiente, la boca queda susceptible a
infecciones como la enfermedad de las encías. Hay algunos
medicamentos que pueden hacer que el tejido de las encías
crezca más de lo normal. Esto dificulta mantener las encías
limpias.
Genética. Algunas personas son más propensas que otras a
tener un caso grave de la enfermedad de las encías.
FASES DE LA ENFERMEDAD PERIODONTAL
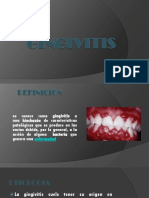
GINGIVITIS
Es la primera y la fase más leve de la enfermedad periodontal, se
caracteriza por la inflamación de la encía sin afectación del hueso
alveolar. Está asociada a la placa bacteriana dental.
Mientras más tiempo permanezcan sobre los dientes la placa y el
sarro, más dañinos se vuelven. Las bacterias causan una inflamación
de las encías que se llama “gingivitis”. Si la persona tiene gingivitis, las
encías se enrojecen, se inflaman y sangran fácilmente. La gingivitis es
una forma leve de enfermedad de las encías que, por lo general,
puede curarse con el cepillado y el uso del hilo dental a diario, además
de una limpieza periódica por un dentista o higienista dental. Esta
forma de enfermedad periodontal no ocasiona pérdida del hueso ni del
tejido que sostiene los dientes.
La gingivitis se manifiesta por:
Encías enrojecidas, inflamadas y sensibles.
Sangrado con facilidad durante la limpieza diaria y el uso de hilo
dental.
TIPOS DE GINGIVITIS:
Gingivitis crónica asociada a placa: es la forma más común.
Se manifiesta como se ha descrito. Se debe a la acumulación de
placa durante un tiempo prolongado.
Gingivitis del embarazo: igual que la anterior, pero agravada
porque la elevación de hormonas sexuales favorece el
crecimiento de algunas bacterias dañinas.
Gingivitis de la pubertad
Gingivitis asociada a enfermedades sistémicas: sobre todo,
diabetes.
Gingivitis ulcero - necrotizante (GUN): es un cuadro agudo, en
el que desaparecen las papilas, aparecen decapitadas, y con
pus. Se debe a estrés, y se da en gente joven.
Agrandamientos gingivales: No es una inflamación en
principio, sino un crecimiento excesivo de la encía.
PERIODONTITIS
La periodontitis se produce por una gingivitis no tratada. Implica que
se ha producido pérdida de hueso y de ligamento periodontal. Puede
clasificarse en periodontitis leve, moderada o avanzada, juvenil,
crónica, agresiva y asociada a enfermedades sistémicas.
Se caracteriza por una destrucción del hueso alveolar maxilar que
soporta el diente, acabando con el tiempo, en una pérdida dentaria si
no se recibe tratamiento. Clínicamente se manifiesta por una encía
inflamada, con presencia de bolsas periodontales, o como una
recesión gingival, debido a la pérdida del soporte óseo. Afecta más
frecuentemente a los adultos (evolución lenta), aunque también puede
aparecer en niños y adolescentes (forma rápida).
La periodontitis se manifiesta por:
Enrojecimiento de las encías.
Sangrado de las encías al cepillarse o espontáneamente.
Retracción de las encías, con sensación de alargamiento de
diente.
Aumento de la sensación dentaria al frío.
Movilidad dentaria.
Aparición de abscesos en la encía, con dolor en la zona.
TIPOS DE PERIODONTITIS:
Periodontitis leve: Esta etapa de la enfermedad gingival
muestra indicios de comienzo de erosión del hueso adyacente a
la pieza dentaria. Los síntomas más comunes de la periodontitis
son:
Enrojecimiento y sangrado de las encías
Sabor desagradable en la boca.
Bolsas alrededor de la base de las piezas dentarias, en las
encías.
Posible aflojamiento y separación de las piezas dentarias
(a medida que la enfermedad empeora).
Pérdida de piezas dentarias.
Es necesaria la pronta atención médica para prevenir más
desgaste y daño.
Periodontitis moderada a avanzada: Esta etapa más avanzada
de la enfermedad gingival presenta una pérdida ósea y tisular
significativa alrededor de las piezas dentarias.
Periodontitis juvenil: La periodontitis juvenil localizada (PJL)
ocurre en adolescentes y se caracteriza por la rápida pérdida del
hueso alrededor de los dientes permanentes. De manera irónica,
los jóvenes con PJL forman muy poca placa dental o sarro. La
periodontitis juvenil generalizada es considerada, por lo general,
una enfermedad de adultos jóvenes, aunque puede iniciarse
cerca de la pubertad. Se caracteriza por inflamación marcada y
fuerte acumulación de placa y sarro. Las bolsas se pueden
formar alrededor de los dientes afectados, llenándose de
infección. Si no es tratada oportunamente, la infección puede
conducir a la pérdida de hueso, lo que hace que los dientes se
aflojen.
Periodontitis crónica o del adulto: suele aparecer a partir de
los 35 años. Se asocia con gran cantidad de placa y cálculo. Se
producen bolsas que luego dan lugar a recesiones. Avanza
lentamente, pero favorece el movimiento de los dientes y su
pérdida a largo plazo.
Periodontitis agresiva o de comienzo temprano: suele
aparecer antes de los 35 años. Puede ser localizada (pocos
dientes, normalmente, incisivos y molares) o generalizada.
Según la edad de comienzo, se divide en prepuberal (niños,
incluida dentición temporal), juvenil (15-25 años) y rápidamente
progresiva (25-35 años).
- Se asocia con escasa placa y cálculo. Se producen bolsas
que luego dan lugar a recesiones. Avanza rápidamente,
con pérdida de dientes a corto-medio plazo.
Periodontitis asociadas a enfermedades sistémicas:
destacan la asociada a diabetes y a la infección por VIH. Una
parte de los individuos VIH desarrolla una periodontitis ulcerativa
necrotizante o PUN, que destruye el hueso rápidamente y
produce dolor profundo.
Diagnóstico y pronostico periodontal
El diagnostico periodontal se ha beneficiado de los cambios
tecnológicos y también de la nueva forma de entender la fisiología y la
patogenia de las enfermedades periodontales como un grupo de
enfermedades relacionadas con respuestas variables del huésped a la
agresión bacteriana local. Los objetivos iníciales de diagnostico
periodontal eran la identificación de los signos clínicos de la
enfermedad en los dientes y estructuras de soporte. Más
recientemente, la investigación de laboratorio y el desarrollo
tecnológico han permitido desarrollar otras formas de diagnostico,
encaminadas idealmente a la identificación lo más temprana posible
del inicio y la progresión de la enfermedad, tanto en el individuo como
en las localizaciones periodontales especificas.
Al evaluar el estado periodontal, el interés reside en disponer de
pruebas diagnosticas para terminar la existencia de enfermedades
periodontal activa, establecer el nivel de riesgo de inicio de
periodontitis, identificando los individuos o localizaciones periodontales
especificas donde este aumentado, y determinar el pronóstico de la
enfermedad con tratamiento con tratamiento o sin él. Para ello se
dispone de una serie de marcadores o indicadores de la presencia de
periodontitis, los cuales, combinados con los factores de riesgo y otras
características del sujeto(edad, sexo, raza), permiten establecer
modelos de riesgo y modelos predictivos para alcanzar las metas
propuestas de diagnostico, determinación del riesgo, y pronostico de la
enfermedades periodontales.
Determinación del riesgo y del pronóstico de las
enfermedades periodontales.
Teniendo en cuenta la importancia que hoy en día se da a la salud y a
la economía, es esencial que las decisiones que se tomen sobre la
prevención y el tratamiento de las enfermedades periodontales sean
racionales y coste-efectivas. La prevención y tratamiento de la
enfermedad se basa en un diagnostico preciso, la reducción o
eliminación de los agentes causales, el control del riesgo y la
corrección de los efectos adversos. Están identificación no es solo
importante para el clínico, sino también para la planificación de los
programas preventivos y asistenciales comunitarios, pues permite
distribuir los recursos disponibles de la forma más eficiente.
Antes de describir los diferentes factores que condicionan el nivel de
riesgo de padecer enfermedad periodontal destructiva, y métodos
utilizados para la identificación de los grupos e individuos de riesgo
elevado, es necesario definir varios conceptos que se manejan en la
evaluación del riesgo de enfermedad.
Vitamina C en ex fumadores y fumadores aumenta aun más el riesgo
de enfermedad periodontal.
También se han estudiado factores psicológicos de riesgo de
enfermedad periodontal. Se ha observado que el estrés relacionado
con problemas económicos se asocia significativamente a un aumento
de perdida clínica de inserción y, mayor pérdida de hueso. En un
estudio de casos y controles que investigaba la relación de
periodontitis con factores sociales, se encontró una asociación
significativa entre puntuaciones altas de estrés social y periodontitis.
Prevención y control de las enfermedades
periodontales
Las enfermedades periodontales deben entenderse como la respuesta
biológica del huésped frente a la presencia persistente de
agrupaciones bacterianas en la interfase dentogingival. Todos los
individuos pueden considerarse potencialmente susceptibles de
padecer, en mayor o menor grado, enfermedades periodontales,
aunque la gravedad de la enfermedad dependerá de la susceptibilidad
del huésped, de los factores ambientales y de la agresividad de los
componentes de la placa bacteriana. No obstante, como sin bacterias
las enfermedades periodontales no existen, el control de las bacterias
supone el control de la enfermedad.
Entendiendo la prevención en su concepto más amplio, pueden
ejercerse en cualquier momento de la historia natural de la
enfermedad o del curso de la enfermedad en tratamiento. Inicialmente
la prevención tiene como fin evitar que la enfermedad aparezca. Si la
enfermedad ya ha aparecido, la prevención consistirá en llegar a un
diagnostico lo más precoz posible para evitar al máximo los efectos
destructivos del proceso, y una vez controlando, evitar al máximo los
efectos destructivos del proceso, y una vez controlado, evitar la
recidiva. Si la enfermedad está en un estadio avanzando, la
prevención consistirá en corregir los defectos para evitar la pérdida de
función. Es evidente, pues que los conceptos de prevención,
diagnostico, tratamiento, rehabilitación y mantenimiento están
profundamente imbricados entre sí, y que en cualquier momento de la
evolución de la enfermedad se puede actuar para evitar daños
mayores. No obstante, en un sentido más práctico nos referiremos a
prevención y control de las enfermedades periodontales como:
El conjunto de actuaciones para evitar su inicio, en particular el de la
destrucción del soporte periodontal.
Si no se ha podido evitar el inicio de la periodontitis, conservar un nivel
de soporte suficiente como para mantener la estética y la función oral
a lo largo de la vida del individuo y en los pacientes tratados mantener
el soporte periodontal restante.
Procesos inmunológicos en la enfermedad
periodontal.
Igual que en toda enfermedad microbiana, en la periodontal
intervienen mecanismos inmunológicos. Se producen anticuerpos
frente a los antígenos bacterianos de la placa que pueden participar
por ejemplo en la opsonizacion y en la eliminación de las bacterias por
los neutrofilos y macrófagos. Los complejos antígeno-anticuerpo
activan al complemento contribuyendo a la reacción de los tejidos del
huésped, la llamada lesión del testigo inocente.
Existen también muchos linfocitos T que pueden intervenir en las
reacciones de tipo celular frente a los patógenos de la placa. Además,
también pueden producirse otras reacciones de hipersensibilidad.
Sin embargo, hay que considerar que en la periodontitis crónica las
reacciones inmunológicas son esencialmente protectoras. Con la
perdida de competencia inmunitaria normal, como sucede por ejemplo
en la neutropenia, la destrucción periodontal puede ser muy rápida.
En el sida también puede encontrarse una periodontitis gravemente
destructiva.
Una característica destacable de la enfermedad periodontal es que, a
pesar de la presencia de innumerables patógenos importantes, la
destrucción del tejido es muy lenta. En una persona que por lo demás
está sana, no es infrecuente que pase medio siglo antes de que se
pierda 1cm de hueso alveolar, lo que significa una pérdida de 0,2 mm
de hueso al año.
Progreso de la periodontitis crónica
Una vez establecida, la periodontitis crónica es un proceso que se
autoperpetua. El drenaje de las bolsas es ineficaz lo que favorece la
proliferación de las bacterias. El revestimiento epitelial, la placa y el
sarro subgingival impiden eficazmente la curación. La destrucción
progresiva de las fibras periodontales y del hueso alveolar aumenta la
profundidad de las bolsas y el fin del proceso natural es el aflojamiento
y la caída de los dientes.
Principios generales del tratamiento de la
periodontitis crónica.
Control de la placa bacteriana
Establecimiento de una encía sana que permita el control de la
placa.
Minimización de la perdida de tejido periodo de tejido periodontal
Uso de antibióticos en casos seleccionados
Cirugía mucogingival en casos seleccionados
Tratamiento de las bolsas periodontales
El tratamiento satisfactorio depende de que la eliminación de la placa
supragingival y subgingival sea completa. Esto ultimo puede lograrse
con una limpieza subgingival o un aplasamiento de la raíz en el que
también extrae algo de cemento para garantizar la eliminación de la
placa de las irregularidades de la superficie. El objetivo es producir
una superficie radicular a la que pueda adherirse el tejido gingival
desprendido. Con estos métodos debe lograrse la resolución de la
inflamación en la pared de la bolsa. La fijación de la zona de unión
epitelial a la superficie de la raíz puede ampliarse en sentido coronal y
en general se producen una contracción del borde gingival lo que
determina una mayor exposición de la superficie de la raíz. El
resultado clínico es una mayor recesión con disminución de la
profundidad y del sangrado cuando se explora con la sonda. La falta
de mejoría clínica se debe a la falta del control de la placa por el
paciente o a que no se haya eliminado la placa subgingival.
Gingivitis:
La gingivitis es una condición reversible de los tejidos blandos
gingivales que como consecuencia de un proceso inflamatorio sangran
y pueden cambiar de color, tamaño y consistencia. El proceso
inflamatorio es de origen infeccioso, debido a la progresiva aparición
de gérmenes anaerobios estrictos, como demuestra el cultivo de
bacterias en las localizaciones que presentan una gingivitis
establecida, frente a bacilos aerobios y anaerobios facultativos propios
del estado de salud gingival.
La presencia de inflamación en la porción marginal de la encía se
puede valorar mediante el sondaje o partir del cambio de color de la
encía se puede valorar mediante el sondaje o a partir del cambio de
color de encía. Desde hace 38 años y gracias a estudios prospectivos
de gingivitis experimental en humanos llevados a cabo por loe y cols.
Sabemos que el control de la placa supra gingival previenes de
manera inequívoca la gingivitis considerando la relación placa
bacteriana gingivitis como una asociación causa efecto.
Gingivitis crónica:
Es una inflamación de bajo grado y asintomática de las encías que
aparecen enrojecida y algo tumefactas debido al edema. La paca,
depositada a lo largo de los bordes gingivales, se debe a factores
locales y en concreto a un cepillado ineficaz de los dientes. Una
higiene bucal efectiva debe ser curativa.
A veces se denomina gingivitis crónica hiperplasia a una gingivitis
crónica en la que el proceso inflamatorio es importante aunque en
estos casos no existe una verdadera hiperplasia del tejido blando. El
mantenimiento de una higiene oral estricta conduce a la resolución del
cuadro.
Gingivitis del embarazo:
La gingivitis del embarazo, presente en el 70% de las embarazadas,
se considera un cuadro inflamatorio gingival condicionado por la
interacción entre el significativo aumento en los niveles plasmáticos de
hormonas (sobre todo los estrógenos y progestágenos, así como la
HCG o gonadotrofina cariogena) y la presencia de un agente irritante
local como la placa bacteriana. No se suele producir en ausencia de
placa bacteriana, es decir, que el embarazo en si no produce esta
lesión. Se trata de una gingivitis comúnmente generalizada, que afecta
en, mayor medida a áreas interproximales que sangran de manera
espontanea o ante un leve estimulo provocador. Una forma clínica
particular es el llamado tumor del embarazo, que aparece en el 5% de
los pacientes, en el segundo o tercer trimestre, mostrándose como una
masa sésil o pediculada que brota del espacio interproximal como un
hongo. Es una lesión indolora, que no invade el tejido óseo y que
sangra con facilidad. Este tipo de lesión desaparece con frecuencia
tras el parto.
La forma de prevención con frecuencia de todas estas alteraciones
gingivales es una cuidados higiene oral. Cualquier intervención que se
haga sin suprimir los irritantes locales irá seguida de recidiva.
Pubertad, ingesta de anticonceptivos,
menstruación:
Se acepta actualmente el término gingivitis puberal para designar
aquellos casos de pacientes peripuberales, donde además de un
incremento de las localizaciones con sangrado gingival, la encía
aumenta de tamaño (agrandamiento gingival puberal), constituyendo
la época de la vida, que magnifican la respuesta de los tejidos ante la
presencia de placa bacteriana; por este motivo, son descritos por
Carranza en su clasificación de los agrandamientos gingivales como
agrandamientos condicionados.
Diagnóstico de la gingivitis
La gingivitis es un proceso inflamatorio que se detecta
histológicamente a los cuatro días de la acumulación de placa,
manifestándose clínicamente, por sangrado al sondaje hacia los siete
días. Se afecta exclusivamente el componente más superficial del
periodonto, la encía marginal, y el proceso inflamatorio no se extiende
más allá del epitelio de inserción. Así en el diagnostico hemos de tener
en cuenta dos aspectos fundamentales, por un lado la detección de los
cambios inflamatorios y por otro lado, la ausencia de destrucción de
los tejidos periodontales profundos.
Para su diagnostico registramos los signos visuales de inflamación de
la encía (enrojecimiento, engrosamiento del margen gingival con
agrandamiento de las papilas interdentales y desadaptación al
contorno dental, etc.). Sin embargo, el signo más estrechamente
relacionado con la presencia de una gingivitis es el sangrado,
espontaneo o provocado al sondar.
La actuación de diversos factores modificadores, locales (respiración
bucal) o generales (embarazo, toma de anticonceptivos, tratamientos
con hidantoinas, ciclosporinas o nifedipina, enfermedades sistémicas,
etc.), pueden alterar las características clínicas de la gingivitis. En
estos casos puede aparecer un agrandamiento gingival notable, dando
lugar a la formación de pseudobolsas (profundidades de bolsa al
sondaje mayores de 3mm por sobrecrecimiento de los tejidos blandos
por encima del límite amelocementario).
En la gingivitis no se afecta el resto del periodonto; por lo tanto, no
encontramos profundidades de bolsas al sondaje mayores de 3 mm (a
no ser que hayan pseudoblosas), ni detectamos perdida osea
radiológica. Las lesiones son reversibles con el tratamiento.
BIBLIOGRAFIAS
1. Manual sepa de periodoncia y terapéutica de implantes:
fundamentos y guía: escrito por española de periodoncia y
osteointergracio sociedad.
2. cawson. Funfamentos de medicina y patología oral, 8ª ed.
Escrito por cawson, R.A.
3. MICROBIOLOGIA MEDICA VOL2: CLINICA escrito por garcia
rodriguez
4. Carranza FA Jr, Rapley JW. Características clínicas de la
gingivitis. Periosontologia clínica,9 ed, Ed. Mc. Graw Hill,
2004;287-296
5. Epidemiologia de las enfermedades periodontales. Position
paper. J Periodontol, 1996;67:935-947.
You might also like
- Cuidados en salud bucal para personas con discapacidad sensorialFrom EverandCuidados en salud bucal para personas con discapacidad sensorialNo ratings yet
- Enfermedad Periodontal y GingivalDocument21 pagesEnfermedad Periodontal y GingivalLilian Flores RojasNo ratings yet
- Enfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3From EverandEnfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3Rating: 5 out of 5 stars5/5 (1)
- ENFERMEDAD PERIODONTALaaaacasicorregidoDocument34 pagesENFERMEDAD PERIODONTALaaaacasicorregidoSoleyliLizbhetNo ratings yet
- Enfermedad PeriodontalDocument57 pagesEnfermedad PeriodontalSusan Arias0% (1)
- La salud pública en la odontología: Teoría y prácticaFrom EverandLa salud pública en la odontología: Teoría y prácticaRating: 3 out of 5 stars3/5 (1)
- Periodontitis and GingivitisDocument60 pagesPeriodontitis and GingivitisSt@r golden100% (3)
- Enfermedad PeriodontalDocument19 pagesEnfermedad Periodontaljordnane100% (8)
- CARIESDocument13 pagesCARIESPels LsNo ratings yet
- Historia Natural de La Enfermedad Caries y PeriodontopatiasDocument23 pagesHistoria Natural de La Enfermedad Caries y PeriodontopatiasDiana D DiosNo ratings yet
- Enfermedades BucalesDocument10 pagesEnfermedades BucalesLuz karin Gutierrez IpenzaNo ratings yet
- Atención Odontológica en Niños Con Síndrome de DownDocument12 pagesAtención Odontológica en Niños Con Síndrome de DownrocioarrietaNo ratings yet
- Técnicas de Cepillado DentalDocument4 pagesTécnicas de Cepillado DentalJorge Luis Fernandez CubasNo ratings yet
- Caries DentalDocument25 pagesCaries DentalnataliaNo ratings yet
- Quistes Odontogénicos y No OdontogénicosDocument39 pagesQuistes Odontogénicos y No OdontogénicosYuleysi Luján0% (1)
- EXODONCIADocument43 pagesEXODONCIAPierina Alatrista CarbajoNo ratings yet
- La Caries Como Problema Orgánico SocialDocument20 pagesLa Caries Como Problema Orgánico Socialiliana castañedaNo ratings yet
- Caries DentalDocument12 pagesCaries Dentalapi-3705762100% (5)
- GingivitisDocument35 pagesGingivitisJhon Lopez S100% (1)
- Odontología PreventivaDocument10 pagesOdontología PreventivaIvonne Rebecca50% (2)
- Enfermedades PeriodontalesDocument20 pagesEnfermedades PeriodontalesVanesa Pérez Calisaya100% (1)
- Enfermedad PeriodontalDocument22 pagesEnfermedad PeriodontalMary Carmen Chavez Abanto100% (3)
- Trauma de OclusiónDocument125 pagesTrauma de OclusiónMsc. Dr. Luis Jaime Argüello80% (15)
- 1 Biomateriales DentalesDocument11 pages1 Biomateriales DentalesCatalina Montes100% (2)
- Placa BacterianaDocument3 pagesPlaca BacterianaTiiffany MatteyNo ratings yet
- 5 FlúorDocument12 pages5 FlúorPame BenalcazarNo ratings yet
- Epidemiologia BucalDocument21 pagesEpidemiologia BucalyesikaNo ratings yet
- Técnicas de CepilladoDocument9 pagesTécnicas de CepilladoCecilia BatzNo ratings yet
- Enfermedad PeriodontalDocument4 pagesEnfermedad PeriodontalJosé Luis CortezNo ratings yet
- Enfermedad PeriodontalDocument54 pagesEnfermedad PeriodontalRenzo Robles100% (1)
- Selladores de Fosetas y FisurasDocument2 pagesSelladores de Fosetas y FisurasMariela Eleese CalixNo ratings yet
- Odontoma Trabajo FinalDocument11 pagesOdontoma Trabajo FinalPam AlSaNo ratings yet
- Histopatología de La Enfermedad PeriodontalDocument41 pagesHistopatología de La Enfermedad PeriodontalNoel Argüello HernándezNo ratings yet
- Placa BacterianaDocument28 pagesPlaca BacterianaAlejandR'a MamaniiNo ratings yet
- Odontologia Preventiva 2016Document37 pagesOdontologia Preventiva 2016Hector Hernández100% (1)
- Una mirada bioética a la formación del odontólogoFrom EverandUna mirada bioética a la formación del odontólogoNo ratings yet
- Patologia BucalDocument51 pagesPatologia BucalMery Gomez100% (4)
- 05.control Químico de Biofilm DentalDocument11 pages05.control Químico de Biofilm DentalGustavo González GratzNo ratings yet
- Epidemiologia CariesDocument31 pagesEpidemiologia CariesannavbNo ratings yet
- Odontología comunitaria y atención primaria en salud: Una aproximación conceptualFrom EverandOdontología comunitaria y atención primaria en salud: Una aproximación conceptualNo ratings yet
- PeriodontitisDocument14 pagesPeriodontitisMARIANo ratings yet
- Epidemiologia de La Enfermedad Periodontal 1Document24 pagesEpidemiologia de La Enfermedad Periodontal 1jofiaNo ratings yet
- Cemento de Fosfato de ZincDocument35 pagesCemento de Fosfato de ZincMiriam Raquel Flores HernandezNo ratings yet
- La Remineralización Del Esmalte Bajo El Entendimiento Actual de La Caries DentalDocument13 pagesLa Remineralización Del Esmalte Bajo El Entendimiento Actual de La Caries DentalSkelter HelterNo ratings yet
- Desgaste DentalDocument3 pagesDesgaste DentalDaniela Castro100% (1)
- Hilo DentalDocument19 pagesHilo DentalMonse MJNo ratings yet
- Embriologia DentinaDocument6 pagesEmbriologia DentinaOlynda Chavarin MontoyaNo ratings yet
- La Dieta Como Factor Etiologico de La Caries DentalDocument9 pagesLa Dieta Como Factor Etiologico de La Caries DentalKarlaa GouveiaNo ratings yet
- Infeccion Gingival AgudaDocument27 pagesInfeccion Gingival AgudaLorena Jimenez0% (1)
- Tipos de CariesDocument9 pagesTipos de CariesRhandy Rhder Ortiz Ordoñez100% (1)
- Anomalías DentariasDocument18 pagesAnomalías DentariasSegoviaESegoviaNo ratings yet
- Historia Clínica de OdontopediatriaDocument17 pagesHistoria Clínica de OdontopediatriaLaura RobbinsNo ratings yet
- Fluor en OdontologiaDocument8 pagesFluor en OdontologiaKarin Sobarzo GuerraNo ratings yet
- Prev 4 Guia 5 Toma de Decisiones y Manejo PreventivoDocument20 pagesPrev 4 Guia 5 Toma de Decisiones y Manejo PreventivoJose VergaraMstNo ratings yet
- GingivitisDocument3 pagesGingivitisSanTiago ErasNo ratings yet
- Amalgama DentalDocument36 pagesAmalgama DentalOrozco FuentesNo ratings yet
- Caries DentalDocument145 pagesCaries Dentalherbertcosio100% (8)
- Epidemiologia de La Caries DentalDocument17 pagesEpidemiologia de La Caries DentalLoheilyNo ratings yet
- ISO-9001-2015.pptx M, R, LDocument29 pagesISO-9001-2015.pptx M, R, LLilian Flores RojasNo ratings yet
- Definición de Pasteurización y Sus VentajasDocument21 pagesDefinición de Pasteurización y Sus VentajasLilian Flores RojasNo ratings yet
- Extraccion de AchioteDocument15 pagesExtraccion de AchioteLilian Flores Rojas100% (2)
- RepelenteDocument2 pagesRepelenteLilian Flores RojasNo ratings yet
- INTRODUCCIÓNDocument39 pagesINTRODUCCIÓNLilian Flores Rojas100% (1)
- GRH 1Document30 pagesGRH 1Lilian Flores RojasNo ratings yet
- Películas y Envolturas ComestiblesDocument12 pagesPelículas y Envolturas ComestiblesLilian Flores Rojas100% (1)
- Envases InteligentesDocument22 pagesEnvases InteligentesLilian Flores Rojas100% (1)
- Aditivos AlimentariosDocument25 pagesAditivos AlimentariosLilian Flores RojasNo ratings yet
- La Mpresa de Comerciantes Mayoristas de Productos HidrobiológicosDocument11 pagesLa Mpresa de Comerciantes Mayoristas de Productos HidrobiológicosLilian Flores RojasNo ratings yet
- Marco TeoricoDocument9 pagesMarco TeoricoLilian Flores RojasNo ratings yet
- Estudio Toronto Fase 3Document26 pagesEstudio Toronto Fase 3HenrryruizNo ratings yet
- Examen OrtofónicoDocument2 pagesExamen Ortofónicodiemily guevaraNo ratings yet
- OrtodonciaDocument13 pagesOrtodonciaKarim Aparco MartinezNo ratings yet
- Cronometría Dentaria Del CerdoDocument30 pagesCronometría Dentaria Del CerdoOinesra Zneas50% (8)
- Expansao Rapida Da Maxila Consideracoes Gerais e A.pt - EsDocument16 pagesExpansao Rapida Da Maxila Consideracoes Gerais e A.pt - EsGeraldine RiveraNo ratings yet
- Anatomia Comparada Sistema DigestivoDocument50 pagesAnatomia Comparada Sistema DigestivoJosue RubensNo ratings yet
- DISEÑO DE SONRISA Seminario EsteticaDocument72 pagesDISEÑO DE SONRISA Seminario Esteticaalejandrognecco50% (2)
- Efectos Negativos de La OrtodonciaDocument19 pagesEfectos Negativos de La OrtodonciaMarlene TopeteNo ratings yet
- Introducción EncíaDocument35 pagesIntroducción Encíakarminsilla93% (14)
- Caso Clini AlondraDocument21 pagesCaso Clini Alondragustavo8ka1ai pinto chumbesNo ratings yet
- Síndrome de Dawn AtenciónDocument13 pagesSíndrome de Dawn AtenciónRAQUEL ALDAMA UAEHNo ratings yet
- 4.1. Endodontic Diagnosis. Endodontics Colleagues For Excellence (A.A.E.) .En - EsDocument6 pages4.1. Endodontic Diagnosis. Endodontics Colleagues For Excellence (A.A.E.) .En - EsLizethNo ratings yet
- Resumen Del Caso Clínico TaurodontismDocument3 pagesResumen Del Caso Clínico TaurodontismManuel FloresNo ratings yet
- Aparatos de Ortodoncia ActivosDocument16 pagesAparatos de Ortodoncia ActivosBenito Rodriguez100% (1)
- Formulario de Consentimiento Informado de Prótesis Removible o Sobredentadura Con ImplantesDocument3 pagesFormulario de Consentimiento Informado de Prótesis Removible o Sobredentadura Con ImplantesKarina RomoNo ratings yet
- El Uso Del PaquímetroDocument6 pagesEl Uso Del PaquímetrogeraldinefonoaudioNo ratings yet
- Notas de Manejo de Tejidos BlandosDocument5 pagesNotas de Manejo de Tejidos BlandosJose Enrique AvilaNo ratings yet
- Medios Auxiliares de Higiene BucalDocument6 pagesMedios Auxiliares de Higiene BucalWilyelis Bohorquez0% (1)
- Amelogenesis y Dentinogenesis ImperfectaDocument4 pagesAmelogenesis y Dentinogenesis ImperfectaCarolina Gomez GonzalezNo ratings yet
- Ppbásicos en La Preparación de Cavidades de Dientes Deciduo1Document4 pagesPpbásicos en La Preparación de Cavidades de Dientes Deciduo1Wen GuerrónNo ratings yet
- Placa BacterianaDocument28 pagesPlaca BacterianaAlejandR'a MamaniiNo ratings yet
- 07 - DientesDocument13 pages07 - Dientesbio.agus92No ratings yet
- Interpretacion Radiologica PeriapicalDocument50 pagesInterpretacion Radiologica PeriapicalAdri TrujilloNo ratings yet
- Guia Anterior-Esquemas Oclusales 2011 FinalDocument31 pagesGuia Anterior-Esquemas Oclusales 2011 FinalCindy Consultora NaturaNo ratings yet
- B197-08 Reconstrucción Estética de TejidosDocument32 pagesB197-08 Reconstrucción Estética de TejidosAndrea TokumotoNo ratings yet
- Musculosdelalengua 160330234040Document18 pagesMusculosdelalengua 160330234040The santyNo ratings yet
- Ficha Preparación Cavitaria Clase 3Document5 pagesFicha Preparación Cavitaria Clase 3Moctezuma Pavón CitlallyNo ratings yet
- Odontograma 2014Document21 pagesOdontograma 2014api-260375754No ratings yet
- Apuntes de Oclusión I, 2010Document327 pagesApuntes de Oclusión I, 2010LuIs Castillo100% (5)
- Extracción SeriadaDocument6 pagesExtracción SeriadaJavier_Quispe__4189100% (1)