Professional Documents
Culture Documents
Hemorragia Obstetrica
Uploaded by
Gerardo MorlánOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Hemorragia Obstetrica
Uploaded by
Gerardo MorlánCopyright:
Available Formats
Nombre: Morlán Hernández Gerardo
Grupo: 9CM24
GINECOLOGIA Y OBSTETRICIA II
Dr. Tolentino López José Adrián
INTRODUCCIÓN
La hemorragia obstétrica (HO) sigue siendo la causa más común de
mortalidad materna en todo el mundo. Corresponde al 50% de las
causas de muerte materna, lo que equivale a 530,000 muertes al
año. Dentro de los factores de riesgo se han identificado: etnia
asiática, edad mayor de 40 años, obesidad, HO previa, embarazo
múltiple, anemia, fiebre, producto macrosómico, placenta previa,
desprendimiento de placenta, trabajo de parto prolongado,
episiotomía, parto vaginal instrumental, cesárea y cesárea previa.
Dentro de las primeras 20 semanas de gestación el aborto,
embarazo ectópico, y la mola hidatiforme; se encuentran dentro de
las principales causas de sangrado transvaginal.
Dentro de las causas de hemorragia posparto tenemos la atonía
uterina, retención placentaria y los traumatismos del canal de parto.
Se debe tener una vigilancia en las embarazadas para prevenir las
complicaciones que se originan de este tipo de patologías y así
evitar que la hemorragia obstétrica sea causa de muerte materna.
DEFINICIÓN
La hemorragia obstétrica se define como el sangrado que ocurre a
partir de las 24 semanas de gestación y antes del parto, e incluye la
pérdida de más de 500 mL de sangre en el momento del parto
vaginal o 1,000 mL durante la cesárea, con la caída de la
concentración de hemoglobina > 40g/L y la necesidad de transfundir
más de cuatro unidades de concentrados eritrocitarios.
CLASIFICACIÓN
Si bien es cierto que resulta difícil definirla no lo es así clasificarla ya
que esta se clasifica por el momento en que ocurre el sangrado en:
Hemorragia anteparto (HAP) y hemorragia postparto (HPP).
Respeco a la HPP es común encontrarla definida como la pérdida
de sangre de más de 500ml durante el parto por vía vaginal y mayor
a 1000ml en el parto por cesárea. El problema con esta definición
está en que no es sencillo calcular la pérdida exacta de sangre por
lo que las cantidades medidas podrían no corresponder a las
pérdidas reales. En base a laboratorio se ha definido también como
la disminución del 10% de los valores del hematocrito, sin embargo,
la medida de este generalmente no es útil porque los cambios en el
hematocrito tardan en presentarse incluso más de 1 hora lo cual
puede llevar a cifras que tampoco son las reales.
Por lo tanto, los criterios diagnósticos que pueden resultarnos útiles
son:
Perdida mayor al 25% de la volemia. (50% de la volemia en 3
horas)
Descenso del hematocrito 10 o más puntos
Pérdida aproximada de 150 ml/ minuto en 20 minutos
Descenso de la hemoglobina 4 gr/dl
Cambios hemodinámicos que desencadena presencia de
síntomas: debilidad, vértigo, síncope y /o signos: hipotensión,
taquicardia u oliguria. Estos datos están presentes cuando la
paciente ha paciente ha perdido una cantidad importante de
sangre.
El Colegio Real de Ginecólogos y Obstetras (Royal College of
Obstetricians and Gynaecologists-RCOG) sugiere una clasificación
de la HO como menor (500-1,000 mL) y mayor (> 1,000 mL), que se
subdivide en moderada (1,000-2,000 mL) y grave (> 2,000 mL).
Desde el 2004 se ha definido una categoría más severa de la HO,
que se caracteriza por la pérdida de sangre > 2,500 mL, la
necesidad de transfusión de más de cinco unidades de sangre o
manejo de coagulopatía, este tipo de sangrado se asocia con
admisión a cuidados intensivos o histerectomía de urgencia.
Hemorragias posparto (HOP)
Puede dividirse en primaria y secundaria. La primaria se define
como aquella que ocurre en las primeras 24 horas siguientes al
parto; en tanto, la secundaria ocurre después de las 24 horas y
hasta las seis semanas siguientes al parto, incluso hasta la semana
12. Con base en la cuantificación de sangrado puede dividirse en
menor de 500-1,000 ml de sangrado o mayor > 1,000 ml de
sangrado. Dentro de las causas de hemorragia posparto tenemos:
Atonía uterina
Desgarros o trauma cervicales
Retención de placenta
Traumatismos del canal de parto
Secundarias:
Coagulación intravascular diseminada
Coagulopatía pos transfusional
Sepsis intrauterina
Pre-eclampsia/ HELLP
Óbito fetal Los sangrados del primer trimestre del embarazo
independientemente de la causa que lo origine son
importantes y no deben pasarse por alto ya que pueden poner
en riesgo la vida de la madre y del producto.
Cambios Hemostáticos durante la Hemorragia obstétrica:
En la HO se ha demostrado deterioro hemostático, lo que no ocurre
en el sangrado inducido por trauma, donde el tipo y tiempo de
aparición de coagulopatía depende de la causa subyacente de
hemorragia obstétrica. Aunque la disminución de la hemostasia
puede desarrollarse durante el sangrado obstétrico, en la mayoría
de los casos los parámetros de TP y TTPa permanecen normales a
pesar de las cantidades grandes de sangrado, mientras los niveles
de fibrinógeno se reducen a niveles críticamente bajos a medida
que aumenta la pérdida de sangre. En el caso de sangrado por
traumatismo quirúrgico del tracto genital o atonía uterina, no se ha
encontrado asociación con coagulopatía, aunque la pérdida
sanguínea sea muy grande. Sin embargo, si la hemorragia no se
controla se puede presentar una coagulopatía dilucional, y en el
desprendimiento de placenta, una coagulopatía de consumo
caracterizada por hipofibrinogenemia y trombocitopenia, con falla
grave de la hemostasia se ha reportado embolia de líquido
amniótico asociada con coagulación intravascular diseminada (CID)
grave.
SANGRADOS DE LA PRIMERA MITAD DEL EMBARAZO
Aborto: Se trata de toda interrupción espontanea o provocada del
embarazo antes de las 20 semanas de gestación o con un peso del
feto menor a 5oo mg.
Embarazo ectópico: Es la implantación y el desarrollo del huevo o
blastocito en cualquier lugar fuera de la cavidad uterina. La
localización tubárica es la más frecuente sobre todo en la zona
ampular o ampolla, aunque con menor frecuencia la implantación
puede ser en el ovario, cérvix, o la cavidad abdominal.
Enfermedad trofloblástica gestacional: Engloba una serie de
patologías de amplio espectro producidas por la proliferación atípica
del trofoblasto, asociado a la gestación. Tenemos:
Mola Hidatiforme: Enfermedad placentaria que consiste en
dilatación de las vellosidades coriales e hiperplasia
trofoblástica con pérdida de los vasos sanguíneos fetales,
puede ser Completa: las vellosidades coriónicas se
transforman en una masa de vesículas claras cuyo tamaño
varía de minúsculas y apenas visibles, hasta algunos
centímetros y están dispuestas en racimos que penden de
pedículos finos. o Parcial: Cuando los cambios son focales y
menos avanzados y se identifican elementos de tejido fetal.
Mola invasora: La mola invasora es una eventual complicación
de la mola hidatiforme parcial o total. Se manifiesta por una
penetración profunda de las vellosidades coriales con
degeneración hidrópica y estructuras trofoblásticas dentro del
miometrio o invasión de los vasos uterinos.
Coriocarcinoma: es un tipo de cáncer por lo general agresivo
de la placenta, por lo que forma parte del espectro de
enfermedades trofoblásticas gestacionales. Se caracteriza por
metástasis frecuente hacia los pulmones.
Tumor trofoblástico: es un tumor excepcional, con no más de
100 casos referidos en la bibliografía. Se trata de una
enfermedad neoplásica del trofoblasto intermedio, con
capacidad metastatizante en pocos casos.
SANGRADOS DE LA SEGUNDA MITAD DEL EMBARAZO
Placenta previa: Se define como la inserción anormal de la
placenta sobre el segmento inferior cercano al orificio interno
del canal cervical. Presenta 3 variedades, oclusiva total,
oclusiva parcial y marginal
Placenta previa oclusiva: la placenta cubre completamente el
orificio cervical interno (OCI)
Placenta previa no oclusiva:
Placenta marginal: la placenta es adyacente al margen del
OCI pero sin sobrepasarlo.
Placenta de inserción baja: borde placentario a menos de 2
cm del OCI
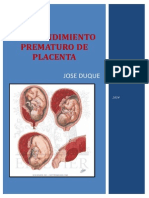
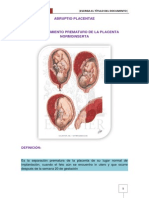
Desprendimiento prematuro de placenta normoinserta (dppni):
Síndrome hemorrágico que se presenta por desprendimiento total o
parcial de la placenta normalmente insertada y tiene lugar entre la
20 SDG y antes de la salida del feto. La tríada clásica de síntomas
en el DPPNI es: hemorragia, dolor e hipertonía uterina. Si el
desprendimiento supera el 50%, generalmente ocurre muerte fetal
por hipoxia y sobreviene otras complicaciones como shock
hipovolémico, alteraciones la crisis sanguínea e insuficiencia renal.
Ruptura uterina: Es una de las complicaciones obstétricas más
graves se acompaña de mortalidad materna baja pero es
catastrófico para el producto. Factores predisponentes: antecedente
de una cesárea previa, cicatrices uterinas, alteraciones de la pared
uterina. Se divide en:
o Dehiscencia (rotura de cicatriz previa)
o Rotura del útero sin cicatriz previa: por maniobras obstétricas,
traumatismos, trabajo de parto prolongado con desproporción
materno-fetal.
HEMORRAGIA OBSTÉTRICA POSPARTO
La hemorragia obstétrica posparto (HOP) puede dividirse en
primaria y secundaria.
Primaria: dentro de las 24 horas posteriores al parto, cuando es
mayor de 500 ml en el parto vaginal y más de 1000 ml en la
cesárea.
Secundaria: cuando se presenta posterior a las 24 horas del parto y
hasta las 6 semanas del puerperio, incluso hasta la semana 12. Los
factores predisponentes de la hemorragia posparto son:
1. Tercer periodo prolongado, más de 30 minutos
2. Variables relacionadas con atonía uterina: preeclampsia,
embarazo gemelar, parto instrumentado, nuliparidad.
3. Variables relacionadas con traumatismos del canal de parto:
desgarros, episiotomía.
Dentro de las 3 causas más frecuentes de HOP se encuentran:
Atonía uterina, Placenta retenida o restos placentarios,
Laceraciones cervicales y/o vaginales.
BIBLIOGRAFIA
http://www.cenetec.salud.gob.mx/descargas/gpc/CatalogoMaestro/1
62_GPC_HEMORRAGIA_OBSTETRICA/Imss_162ER.pdf
Diagnóstico y tratamiento de la hemorragia obstétrica en la segunda
mitad del embarazo y puerperio inmediato (México, 2009
Dra. Patricia Asturizaga, D. L. (2014). Hemorragía Obstétrica.
Revista Médica la Paz, 10.
Guillermo David Hernández López, L. G. (2013). Hemorragia
obstétrica posparto: reanimación guiada por metas. Revista del
Hospital Juarez de México, 9
Colegio Americano de Obstetras y Ginecólogos. Boletín de práctica
de ACOG: Directrices de gestión clínica para obstetras y
ginecólogos Número 76, octubre de 2006: hemorragia postparto.
Obstet Gynecol. 2006, oct. 108 (4): 1039-47.
You might also like
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisFrom EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisRating: 4 out of 5 stars4/5 (9)
- Nueva Distribución de Discogramas BritaniaDocument17 pagesNueva Distribución de Discogramas BritaniaMiguel Alva SevillaNo ratings yet
- Hemorragia ObstetricaDocument11 pagesHemorragia ObstetricaAnonymous etzpKEsNo ratings yet
- Hemorragia ObstétricaDocument7 pagesHemorragia ObstétricaMonse100% (1)
- Hemorragia Obtetrica. (GYO) - VGADocument14 pagesHemorragia Obtetrica. (GYO) - VGAfernandaruizruedaNo ratings yet
- Hemorragia Obstétrica Paulina Rincón IPNDocument12 pagesHemorragia Obstétrica Paulina Rincón IPNPaulina Rincón ChávezNo ratings yet
- Desprendimiento Prema PlaceDocument4 pagesDesprendimiento Prema PlaceDANIEL ALEJANDRONo ratings yet
- Hemorragias Del Tercer TrimestreDocument13 pagesHemorragias Del Tercer TrimestreEdwin Alexander HenrãQuez EstradaNo ratings yet
- Desprendimiento Prematuro de PlacentaDocument14 pagesDesprendimiento Prematuro de PlacentaJoy Alfred Aguilar VillanuevaNo ratings yet
- Hemorragias Del 3er TrimestreDocument42 pagesHemorragias Del 3er TrimestreRoberlys BritoNo ratings yet
- Hemorragia Obstetrica BorradorDocument19 pagesHemorragia Obstetrica BorradorJuan Cristobray Román GonzálezNo ratings yet
- Protocolo Shock HipovolemicoDocument25 pagesProtocolo Shock HipovolemicoAileenNo ratings yet
- Hemorragias de La Segunda Mitad Del Embarazo - DocumentoDocument11 pagesHemorragias de La Segunda Mitad Del Embarazo - DocumentoMiguelina TejadaNo ratings yet
- Abrupcio de PlacentaDocument12 pagesAbrupcio de PlacentaAlejandro Gaitán CruzNo ratings yet
- Overview of Postpartum Hemorrhage - UpToDateDocument37 pagesOverview of Postpartum Hemorrhage - UpToDateCel Cortana TayNo ratings yet
- Abrupcio de PlacentaDocument6 pagesAbrupcio de PlacentasantiagoNo ratings yet
- Descripción General de La Hemorragia Posparto - UpToDate SDWDocument25 pagesDescripción General de La Hemorragia Posparto - UpToDate SDWHernanVelardeNo ratings yet
- UntitledDocument44 pagesUntitledMaiquel Simão BinhafaNo ratings yet
- Desprendimiento Prematuro de PlacentaDocument8 pagesDesprendimiento Prematuro de PlacentaJoséNo ratings yet
- DPPNIDocument22 pagesDPPNIPeter Elizer Macalister GuerreroNo ratings yet
- Hemorragias PostpartoDocument10 pagesHemorragias PostpartoIngridSantanaCruzNo ratings yet
- Hemorragia de La 2° Mitad Del EmbarazoDocument65 pagesHemorragia de La 2° Mitad Del EmbarazoLorena Coralesa100% (1)
- Hemorragia Del 2do Trimestre Del EmbarazoDocument12 pagesHemorragia Del 2do Trimestre Del EmbarazopldanielaNo ratings yet
- Desprendimiento Prematuro de PlacentaDocument14 pagesDesprendimiento Prematuro de PlacentaEvelyn Torre AndradeNo ratings yet
- Hemorragia ObstétricaDocument11 pagesHemorragia ObstétricaEsther Cordova AvalosNo ratings yet
- Hemorragia Postparto PDFDocument10 pagesHemorragia Postparto PDFAracelisMargaritaContrerasNo ratings yet
- Trastornos Gestacionales y PlacentariosDocument4 pagesTrastornos Gestacionales y PlacentariosYenifer SilvaNo ratings yet
- Hemorragias de La II Mitad Del EmbarazoDocument10 pagesHemorragias de La II Mitad Del EmbarazoIvette Kelly Quiñones Anaya100% (1)
- Placenta Previa y DPPDocument49 pagesPlacenta Previa y DPPOlivert Nelson Rios JustinianoNo ratings yet
- Overview of Postpartum Hemorrhage - UpToDateDocument39 pagesOverview of Postpartum Hemorrhage - UpToDateFrancisco HernandezNo ratings yet
- Anestesia en Pacientes Gestantes en Shock HemorragicoDocument7 pagesAnestesia en Pacientes Gestantes en Shock HemorragicoRafael SalazarNo ratings yet
- Protocolo Placenta PreviaDocument10 pagesProtocolo Placenta PreviaKarla Vidal PinoNo ratings yet
- Hemorragia Obstetrica 780-804 Williams ObstetriciaDocument28 pagesHemorragia Obstetrica 780-804 Williams ObstetriciaKarenEstupiñanRosalesdeJacinto50% (2)
- Hemorragias Durante 1ra y 2da Mitad Del EmbarazoDocument10 pagesHemorragias Durante 1ra y 2da Mitad Del EmbarazoJose Diaz100% (1)
- Hemorragias Del Tercer TrimestreDocument29 pagesHemorragias Del Tercer TrimestreYeney Cardenas0% (1)
- Hemorragia PuerperalDocument5 pagesHemorragia PuerperalAna Bell Garcia VelasquezNo ratings yet
- Hemorragia en La Segunda Midad Embarazo y PuerperioDocument29 pagesHemorragia en La Segunda Midad Embarazo y PuerperioSamer Darwiche YasiinNo ratings yet
- Desprendimiento de Placenta WordDocument8 pagesDesprendimiento de Placenta WordAccessory ParadiseNo ratings yet
- Hemorragia Primer Trimestre Del EmbarazoDocument4 pagesHemorragia Primer Trimestre Del EmbarazoJorge ArrietaNo ratings yet
- Desprendimiento Prematuro de PlacentaDocument4 pagesDesprendimiento Prematuro de PlacentaIsamar Campos FleitasNo ratings yet
- Embarazo MolarDocument7 pagesEmbarazo MolarRicardo QuinteroNo ratings yet
- Resumenes Gineco Edgar GuillenDocument8 pagesResumenes Gineco Edgar GuillenEddy GuillenNo ratings yet
- Shock Hipovolemico Ob NildaDocument28 pagesShock Hipovolemico Ob NildaFernando OrihuelaNo ratings yet
- Causas de Hemorragia ObstetricaDocument37 pagesCausas de Hemorragia ObstetricaLMN214No ratings yet
- Patologías y Trastornos en El Embarazo - Cuidados de EnfermeríaDocument90 pagesPatologías y Trastornos en El Embarazo - Cuidados de EnfermeríaGisela MiguezNo ratings yet
- Resumen de Hemorragia de La Segunda Mitad Del EmbarazoDocument10 pagesResumen de Hemorragia de La Segunda Mitad Del EmbarazorosmaryNo ratings yet
- Expo Hemorragias Del Primera Mitad Del EmbarazoDocument11 pagesExpo Hemorragias Del Primera Mitad Del EmbarazoWilinton BalcazarNo ratings yet
- Hemorragias Del II y III TrimestreDocument4 pagesHemorragias Del II y III TrimestreLaura GiménezNo ratings yet
- Desprendimiento Prematuro de La Placenta Normoinserta DuqueDocument21 pagesDesprendimiento Prematuro de La Placenta Normoinserta DuqueZulay_Valle_5660% (1)
- Abruptio Placentae/obstetriciaDocument20 pagesAbruptio Placentae/obstetriciaZulay_Valle_566No ratings yet
- Hemorragias de La Segunda Mitad Del EmbarazoDocument6 pagesHemorragias de La Segunda Mitad Del EmbarazoFercho LopezNo ratings yet
- Desprendimiento Prematuro de PlacentaDocument7 pagesDesprendimiento Prematuro de PlacentaBryan SandovalNo ratings yet
- Hemorragia Obstetric A de La Primera Mitad Del EmbarazoDocument57 pagesHemorragia Obstetric A de La Primera Mitad Del EmbarazoHazael SotoNo ratings yet
- Hemorragias Segunda Mitad Del Embarazo FINALDocument53 pagesHemorragias Segunda Mitad Del Embarazo FINALLeidy Tintaya YzaguirreNo ratings yet
- Hemorragia Iii TrimestreDocument9 pagesHemorragia Iii TrimestreMaguita de OzNo ratings yet
- Hemorragia Postparto e Inversion UterinaDocument17 pagesHemorragia Postparto e Inversion UterinaAlin VázquezNo ratings yet
- Placenta Previa y Desprendimiento Prematuro de PlacentaDocument39 pagesPlacenta Previa y Desprendimiento Prematuro de PlacentaWendy Károl Caballero VelaNo ratings yet
- Hemorragias en La Segunda Mitad Del EmbarazoDocument12 pagesHemorragias en La Segunda Mitad Del EmbarazoRocio AbrahamNo ratings yet
- Hemorragia Del III Trimestre, CICLO MENSTRUALDocument11 pagesHemorragia Del III Trimestre, CICLO MENSTRUALAmram Francisco Revilla GonzalezNo ratings yet
- Bebé A Bordo: Como curar la infertilidad de forma naturalFrom EverandBebé A Bordo: Como curar la infertilidad de forma naturalRating: 5 out of 5 stars5/5 (1)
- Cuidados de EnfermeriaDocument18 pagesCuidados de EnfermeriaCESAR AUGUSTO MORA GOMEZNo ratings yet
- ADT-FO-333-027 Informe Estadistico Laboratorio ClinicoDocument5 pagesADT-FO-333-027 Informe Estadistico Laboratorio ClinicoHSBCalidad0% (1)
- Cuadro EmocionesDocument10 pagesCuadro EmocionesAntonio ñecoNo ratings yet
- Laboratorio #6 Bacteriofagos NuevoDocument5 pagesLaboratorio #6 Bacteriofagos NuevoMartín Raúl Sosa Sánchez0% (1)
- Psicoterapia Del Paciente Con CancerDocument20 pagesPsicoterapia Del Paciente Con CancerNazareth Duran RondonNo ratings yet
- HomeostasisDocument25 pagesHomeostasisFrancesca FilippiNo ratings yet
- Urocultivo InvestigacionDocument4 pagesUrocultivo InvestigacionKarol Ayala GuerreroNo ratings yet
- Hongos y Baterias CompletoDocument14 pagesHongos y Baterias CompletoLaura VazquezNo ratings yet
- Monografia Primeros Auxilios en Picaduras y Mordeduras Picadura de Insectos Mordedura de PerroDocument13 pagesMonografia Primeros Auxilios en Picaduras y Mordeduras Picadura de Insectos Mordedura de Perro247509No ratings yet
- ENZIMOLOGIADocument8 pagesENZIMOLOGIAJuan Wilfredo Hernandez DiazNo ratings yet
- Papilomavirus. DiapositivasDocument21 pagesPapilomavirus. DiapositivasAlexis HuancaNo ratings yet
- Vectores de ClonaciónDocument3 pagesVectores de Clonaciónselenelemus259No ratings yet
- Tetanos NeonatalDocument18 pagesTetanos NeonatalSeleneMartinezNo ratings yet
- Anticuerpos Anti DNADocument24 pagesAnticuerpos Anti DNAJREY790% (1)
- 3ra 8va Semana y OrganogenesisDocument62 pages3ra 8va Semana y OrganogenesisAremen Hazel Lozano HernandezNo ratings yet
- Convulsiones Word 1Document40 pagesConvulsiones Word 1Davo R Rodriguez100% (1)
- MicrobiologiaDocument12 pagesMicrobiologiaLuis PajueloNo ratings yet
- Resistencia AntimicrobianaDocument40 pagesResistencia AntimicrobianaAntonella Dorette Ravarocci QuirozNo ratings yet
- La AntracnosisDocument3 pagesLa AntracnosisManuel Pampas OrtizNo ratings yet
- Es La Marca Líder A Nivel Mundial de Suplementos Vitamínicos y MineralesDocument6 pagesEs La Marca Líder A Nivel Mundial de Suplementos Vitamínicos y MineralesRoger R. Higuerey GarciaNo ratings yet
- Feria GanaderaDocument14 pagesFeria GanaderaMaleja Mesa Lotero100% (1)
- Síndrome de DownDocument4 pagesSíndrome de DownAnneRosNo ratings yet
- El Sistema Endocrino o También Llamado Sistema de Glándulas de Secreción Interna Es El Conjunto de Órganos y Tejidos Del OrganismoDocument2 pagesEl Sistema Endocrino o También Llamado Sistema de Glándulas de Secreción Interna Es El Conjunto de Órganos y Tejidos Del Organismocrykill35No ratings yet
- Historia Del Test DesiderativoDocument6 pagesHistoria Del Test DesiderativoPaola CuelloNo ratings yet
- Test BenderDocument11 pagesTest BenderAlejandro Rosario Gonzalez100% (1)
- 5.2 Seleccion NaturalDocument31 pages5.2 Seleccion NaturalNatashaNo ratings yet
- Mediadores Celulares de La InflamaciónDocument2 pagesMediadores Celulares de La InflamaciónAnonymous RMxfEyj04MNo ratings yet
- El Esquema CorporalDocument44 pagesEl Esquema CorporalJoab RamirezNo ratings yet
- La Actividad Física y Su Impacto en La SaludDocument2 pagesLa Actividad Física y Su Impacto en La SaludNyander Junpei SinuNo ratings yet