Professional Documents
Culture Documents
Tratamiento Icc Reaño
Uploaded by
Danny Cumpa CapuñayOriginal Title
Copyright
Available Formats
Share this document
Did you find this document useful?
Is this content inappropriate?
Report this DocumentCopyright:
Available Formats
Tratamiento Icc Reaño
Uploaded by
Danny Cumpa CapuñayCopyright:
Available Formats
Los mecanismo compensadores , compensan al inicio pero en el transcurso del tiempo van a tener
efectos deletéreos y dañinos , con la renina angiotensina van hacer una remodelación hipertrófica
y miocárdica , significa que va cambiar la estructura de arquitectura de las fibras miocárdicas lo
cual va perder la contractibilidad acelerando más la FE y generando la muerte, los sistemas
compensadores , la renina la angiotensina aldosterona y el sistema beta adrenérgico, inicialmente
el paciente puede tener su falla cardiaca a expensan de FE elevado , por ej. En bebes cuando
lactan entrecortado se cansan al lactar, suda un montón por el sistema de activación beta
adrenérgico , paciente diabético con compromiso del sensorio es hiperglicemia o hipoglicemia? Si
esta palido y diaforético es hipoglicemia porq se está activando el sistema beta adrenérgico
trstando de romper el flujo linfático y estimulando la liberación de corticoides .al inicio compensa
luego hace daño.
Si hablamos de medicamentos a largo plazo tenemos q hablar de los medicamentos que aumentan
la sobrevida de falla cardiaca , los grupos q aumentan la sobrevida de falla cardiaca son 3 quienes
son :
Quienes van Renina agiotensina : IECA( primera elección ) , y los ARAII( cuando el paciente es
alérgico al IECA)
Quien va contra la aldosterona , los diuréticos ahorradores de potasio , espironolactona ( es más
barato y tiene buen efecto ) y eplerenona ( es más cara y no produce ginecomastia en los varones).
Quien va contra el sistema beta adrenérgico: Beta bloqueadores.
Los beta bloqueadores cuando hay efectos benignos positivos cuando trata de compensar(
aumentan la FC crono (+) ..gasto cardiaco : vol sistólico x FC aumenta la FC para aumentar el GC y
efectos nocivos
EFECTOS BENÉFICOS de betabloqueadores
1)Efectos positivos aumenta la FC efecto crono (+) aumenta la fc para aumentar el gasto cardiaco
2) trata de aumentar la contractibilidad ( efecto ino (+))
3) aumenta la redistribución de flujo en falla cardiaca avanzada
EFECTOS NOCIVOS de betabloqueadores
1) Aumenta la muerte por taquicardia ventricular
2) Induce a la apoptosis en los miocardiocitos.
3) Todos los inotrópicos es decir todos los beta adrenérgicos aumentan la mortalidad.
Dobutamina dopamina noradrenalina el único que tiene efecto neutro sobre la
mortalidad es la digoxina porque tiene efectos vagales que bajan la FC y de alguna manera
previene las arritmias ventriculares , tiene un efecto neutro es por eso q la digoxina tiene
150 años pero se sigue usando , se intentó crear un inotrópico por vía oral q es la
ibopamina pero lo sacaron del mercado por aumento de muertes por arritmias
ventriculares
¿Por qué utilizo betabloqueadores en falla cardiaca?
Si la FE está mal si le doy el betabloqueador quiere decir que la falla cardiaca debe ser por
lógica , beta 1 disminuye la contractibilidad por que utilizo un medicamento q disminuye la
contractibilidad, el fecto dañino es q va con el efecto positivo de los beta bloqueadores ,
normalmente si tengo un paciente con falla cardiaca tengo una estimulación adrenérgica ,
la estimulación adrenérgica prolongada va irritar a los receptores beta 1 y los receptores
beta 1 se van a guardar y si esta estimulación continua por mucho tiempo los receptores
beta 1 se van a destruir de tal manera con el transcurso del tiempo la superficie
miocárdica queda sin receptores beta 1 , Fraccion de eyección (FE) disminuida empeora la
falla cardiaca y la mortalidad , eso se llama la down regulation de los receptores beta 1 por
los adrenérgicos entonces el tercer efecto nocivo es la down regulation de los beta 1 es
por eso q cuando ustedes escuchen vamos a poner un pulso inotrópico al paciente
dobutamina dopamina generalmente es esperar 72 horas por q se supone q la tercera
parte de los receptores se guardaron, por lo tanto si le sigo poniendo posiblemente ya no
haya respuesta , por lo tanto cuando escuches pulso el pulso es 72 horas , va salir o no va
salir si el paciente responde sale sino no porque posiblemente el paciente no tenga
receptores beta 1 de tanta estimulación adrenérgica yo le pongo agua con azúcar y el
paciente ya no sale , entonces eso es lo que pasa con el paciente viene viene responde
responde y al tercer día ya no responde , por eso un betabloqueador se le da un paciente
con falla cardiaca crónica por que un paciente con falla cardiaca aguda aún tiene
receptores beta 1 y está con una falla aguda lo empeora , pero a un paciente con falla
crónica estable si se da , si tengo 10 receptores beta 1 y funciona al 100 % y viene aquí por
betabloqueadores y esos 5 receptores beta 1 q funcionan al 50 % entonces como
mecanismo de compensación el organismo crea doble 10 +10 al 50% una vez q se adapta
a las dosis esos 20 trabajan a 100 % y sucesivamente voy incrementando la dosis de beta
bloqueador produciendo lo q se llama como la up regulation de los receptores beta 1 , es
por eso que estos incrementan los receptores, la FE ( fracción de eyección ) y la sobrevida
del paciente, mayor receptores beta 1, mayor contractibilidad.
Los betabloqueadores todos con disfunción sistólica del dpi
Ahora cuando utilizo IECA y ARA 2 Todos con disfunción sistólica del VI
Espironolactona > de clase funcional 2 con FE <de 35% solamente en esos paciente
Los betabloqueadores todos con disfunción sistólica del VI
todos esos 3 fármacos aumenta la sobrevida del paciente falla cardiaca, los betabloqueadores no
son todos porseacaso carvelidol misoprolol , bisoprolol e nevibolol .
La furosemida (edema)
La digoxina se recomienda en pacientes con ICC+ FA
También FE<35% o mayor de unas clase funcional III
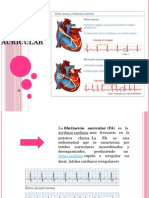
Cuando hay una disfunción diastólica no se recomienda los inotrópicos , se recomienda digoxina
siempre y cuando haya FA (fibrilación auricular ) eso es el tto estándar a larga plazo
Disfunción diastólica ieca ara 2 beta bloqueador (isoprolol carvelidol misoprolol nevibolol)
espirolactona si la FE< 35% clase funcional III ese sería mi tto estándar a largo plazo
Tto agudo frio húmedo el grado extremo del patrón frio húmedo es el edema agudo de pulmón ,
bajo gasto y EAP , aquí el tto es la MOVIDA M de morfina , O de oxígeno , v de vasodilatadores
como la nitroglicerina efecto vasodilatador venoso y vasodilatador arterial , si hago EAP hago una
dilatación venosa disminuyo el retorno venoso lo cual disminuyo la congestión pulmonar y hago
una dilatación arterial es decir disminuyo la post carga con lo cual disminuyo la congestión
pulmonar , principalmente la nitroglicerina es más vasodilatador venoso y menos vasodilatador
arterial , y I de Inotrópicos , D de diuréticos q definitivamente debería utilizarse , A de asentarse
porque el paciente va estar congestionado por obvias razonas va estar sentado para disminuir el
retorno venoso por acción de la gravedad encima de esto se va dar el signo del algodón se va
comprimir el abdomen para mandar las vísceras hacia abajo y así habrá una mayor expansión
pulmonar y lo otro es comprimir los troncos venosos y disminuir el retorno venoso. Ese sería el tto
típico de un patrón frio húmedo de un paciente que ha evolucionado hacia un edema agudo del
pulmón,
Si fuera un patrón frio seco quiere decir que el paciente tiene bajo gasto pero no hay congestión
pulmonar cual sería el tto de elección, se utiliza inotrópicos y tengo que forzar la diuresis y
obviamente después del inotrópico se usa diurético (el paciente puede tener una insuficiencia
renal aguda prerenal ).
Patrón húmedo caliente se usan diuréticos ayudar a forzar la diuresis y diuréticos, vasodilatadores
( gasto cardiaco esta bueno pero esta congestionado (regurgitación yugular , edema por
hipovolemia arterial efectiva taquicardia retención hidrosalina), pacientes con falla cardiaca
derecha y la derecha está mal inotrópicos.
Paciente con disfunción sistólica no administrar verapamilo ni diltiazem porque disminuyen la
contractibilidad ,no tiene efecto adrenérgico , paciente con Fibrilación auricular(FA) fracción de
eyección (ejemplo FE: 30 ).
You might also like
- Sindrome Coronario AgudoDocument32 pagesSindrome Coronario AgudoAnthony Cedeño RodríguezNo ratings yet
- Antiarritmicos Clase Ia 1Document12 pagesAntiarritmicos Clase Ia 1Gladys YanquiNo ratings yet
- Algoritmo-Diagnostico y Tratamiento TSVDocument3 pagesAlgoritmo-Diagnostico y Tratamiento TSVDominique Perez CubasNo ratings yet
- MOR-LCL-001-R01 Swisslab S.A de C.V: Solicitud: Id PacienteDocument3 pagesMOR-LCL-001-R01 Swisslab S.A de C.V: Solicitud: Id PacienteFamilia De La Garza AlvaradoNo ratings yet
- Los Beta BloqueadoresDocument8 pagesLos Beta BloqueadoresFranmary GazconNo ratings yet
- Ciclo CardiacoDocument14 pagesCiclo CardiacoSamantha Miranda GarcíaNo ratings yet
- Manejo Avanzado de Las Arritmias CardiacasDocument28 pagesManejo Avanzado de Las Arritmias Cardiacasluiscarvajal448604No ratings yet
- Anatomia Radiologica CorazonDocument62 pagesAnatomia Radiologica Corazonivan_8602No ratings yet
- 5.3 BradiarritmiasDocument6 pages5.3 BradiarritmiasLya andrea Calixtro ramosNo ratings yet
- Choque Cardiogenico - En.esDocument12 pagesChoque Cardiogenico - En.esGabriela PachecoNo ratings yet
- Borrador RCP - Ajustar PalabrasDocument5 pagesBorrador RCP - Ajustar PalabrasInma MéndezNo ratings yet
- Arritmias LetalesDocument9 pagesArritmias LetalesArteNo ratings yet
- Resumenes Clases DR PrietoDocument9 pagesResumenes Clases DR PrietoKimberly VillegasNo ratings yet
- Repaso de Cardiología BásicaDocument38 pagesRepaso de Cardiología BásicaGuillermo LugoNo ratings yet
- Capacitación Samu RCP Solo Con Las ManosDocument85 pagesCapacitación Samu RCP Solo Con Las Manoscarlos mezaNo ratings yet
- Fibrilacion AuricularDocument28 pagesFibrilacion AuricularNahydu Velasquez Cabrera100% (2)
- Caso Clinico Cardiopatia IsquemicaDocument33 pagesCaso Clinico Cardiopatia Isquemicamarco cusi cabreraNo ratings yet
- Clase 6. Arritmias CardiacasDocument13 pagesClase 6. Arritmias CardiacasJoshein PerezNo ratings yet
- INFARTOSDocument1 pageINFARTOSCamila CruzNo ratings yet
- ValvulopatíasDocument25 pagesValvulopatíasKarla HernandezNo ratings yet
- Paciente Criticoco Con Problemas Del Sitema CardiovascularDocument31 pagesPaciente Criticoco Con Problemas Del Sitema CardiovascularYvonne Ccopacondori AlvarezNo ratings yet
- Alteraciones Electrocardiográficas en ElectrolitosDocument1 pageAlteraciones Electrocardiográficas en Electrolitoserika avelina rodriguez jaureguiNo ratings yet
- Curso de ElectrocardiogramaDocument6 pagesCurso de ElectrocardiogramaCarla G. RodríguezNo ratings yet
- Infato Agudo Al MiocardioDocument26 pagesInfato Agudo Al MiocardioresidentesurgenciasbelisarioNo ratings yet
- Notas de ClaseDocument1 pageNotas de ClasePablo Iván del Río GarcíaNo ratings yet
- Clase 6 Farmacos Cardiotónicos y Antiarritmicos PDFDocument24 pagesClase 6 Farmacos Cardiotónicos y Antiarritmicos PDFEMILY CRISTINA CAMPOS OBREGONNo ratings yet
- Algoritmos SVCA AHA 2005Document6 pagesAlgoritmos SVCA AHA 2005juan pablo100% (6)
- Coartación de AortaDocument30 pagesCoartación de Aortamedikpaty100% (1)
- Reanimacion CP PDFDocument5 pagesReanimacion CP PDFJorge FernandezNo ratings yet
- Capitulo 6 Gudalajara +Document102 pagesCapitulo 6 Gudalajara +Isaac CaletiNo ratings yet